卵巢癌是妇科常见也是死亡率最高的恶性肿瘤,严重威胁女性健康,患者通常具有分期晚、易复发、预后差这三大特点。晚期卵巢癌患者的治疗以手术为主,辅助化疗,强调综合治疗。近年来,随着靶向治疗药物的出现及相关临床研究结果的公布,聚腺苷二磷酸核糖聚合酶(PARP)抑制剂等分子靶向药物用于晚期患者的维持治疗,可达到延长无铂间期、延缓复发、改善治疗效果的目的。本期这例晚期上皮性卵巢癌患者经过手术和化疗之后采用PARP抑制剂帕米帕利维持治疗,取得了较好的效果,达到了预期目的。

牟俊俊 主治医师
烟台毓璜顶医院肿瘤放疗科主治医师
山东省疼痛医学会肿瘤精准治疗专家委员会委员
山东省医学教育协会肿瘤放疗医师联盟委员
患者诊疗经过
* 患者基本情况
患者,女性,50岁,因“发现颈部淋巴结肿大2天”于2021-05-07第1次入院。
既往史:“慢性乙型病毒性肝炎”10余年,口服“恩替卡韦”治疗。
其他既往史、个人史、婚育史、家族史无特殊。
▶ 入院诊断过程
肿瘤标记物检查(2021-05-07):
CA125:424 U/ml;CA153:40.4 U/ml;HE4:371 pmol/L。
颈部超声检查(2021-05-06):
双侧锁骨上区可见增大淋巴结,左侧大小约1.3 cm*0.8 cm,形态饱满,内回声欠均匀,淋巴门结构尚清;右侧大小约2.1 cm*1.2 cm,形态饱满,内回声不均匀,皮髓质分界不清;CDFI示淋巴结内可见血流信号。
检查诊断:右侧锁骨上区淋巴结增大,建议穿刺活检病理检查;左侧锁骨上区淋巴结略大。
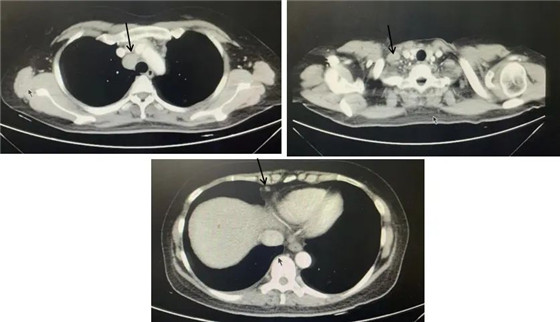
胸腹部CT(2021-05-08):
纵隔内及腹膜后多发增大淋巴结;右侧胸腔少量积液。
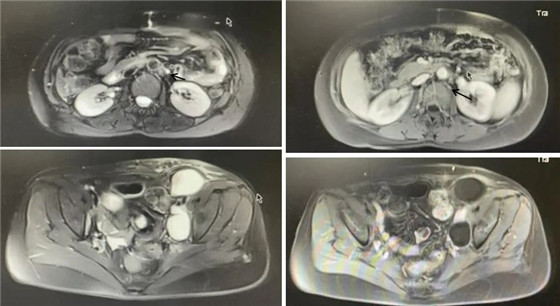
腹盆腔增强MRI(2021-05-10):
右心膈角区及腹膜后多发增大淋巴结;盆腔少量积液。
经阴道超声检查(2021-05-11):
子宫大小形态尚可,子宫内膜厚约0.3 cm,宫底后壁探及低回声,直径1.0 cm,边界清,回声不均,余肌壁回声尚均匀;双侧卵巢大小形态尚可,右侧卵巢探及多枚强回声斑,大者长径0.3 cm;双附件区可显示部分,未见明确囊实性包块;CDFI未见异常血流信号;盆腔探及厚约2.0 cm游离液性暗区。
检查诊断:子宫小肌瘤,右侧卵巢钙化灶,盆腔积液。
颈部淋巴结病理诊断(2021-05-12):
(右颈部淋巴结穿刺活检)低分化腺癌,请结合临床查找原发灶。
补充免疫组化(2021-05-17):CK7(+)、CK8/18(+)、CK20(-)、CDX-2(-)、SATB2(-)、Villin(-)、ER(90%,中-强+)、PR(-)、P16(弥漫强+)、P53(弥漫强+)、Ki67(+,约90%)、Vimentin(+)、HNF1β(-)、WT-1(+)、PAX8(+)、NapsinA(-)。
结合免疫组化结果及影像学检查,病变符合浆液性癌。
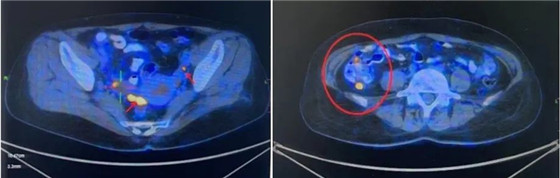
PET-CT(2021-05-14):
(1)右侧附件区占位,肝周腹膜、升结肠周围腹膜、盆腔腹膜增厚;FDG代谢均增高;卵巢癌伴腹膜多发转移?(2)双侧锁骨上窝、左侧胸小肌深面、纵隔、右侧内乳区、心脏下缘食管旁、腹腔、腹膜后、左侧髂血管旁多发淋巴结,FDG代谢增高,考虑淋巴结转移。
入院诊断:
(1)卵巢浆液性癌(2014版FIGO分期 IVB期)
(2)慢性乙型病毒性肝炎
▶ 术前化疗
患者诊断晚期浆液性卵巢癌,经综合评估,选择先行化疗。2021-05-19、2021-06-11行两个周期化疗:贝伐珠单抗500 mg d0 +白蛋白紫杉醇400 mg d1+卡铂500 mg d2,q3w。
肿瘤标记物检查(2021-06-09):
CA125:61.9 U/ml;CA153:28.9 U/ml;HE4:57.3 pmol/L。
颈部超声检查(2021-07-02):
双侧锁骨上区探及低回声结节,左侧结节大小约1.2 cm*0.5 cm,右侧结节大小约0.9 cm*0.5 cm,边界清,皮质增厚,淋巴门结构消失;CDFI示结节内未见明显血流信号。
检查诊断:双侧锁骨上区淋巴结增大。
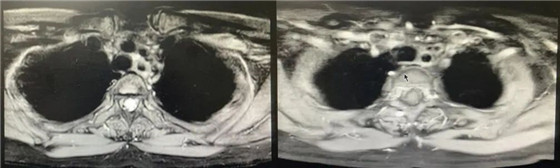
颈部增强MRI(2021-07-01):
双侧锁骨上淋巴结较前化疗前明显缩小。
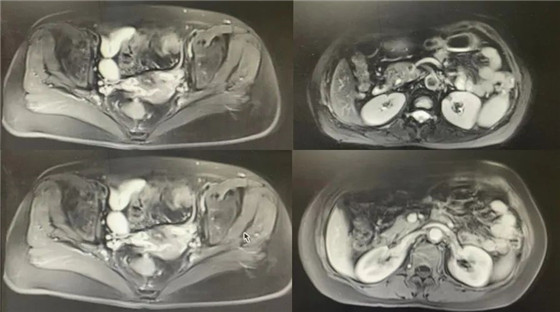
腹盆腔增强MRI(2021-07-02):
右心膈角区及腹膜后多发增大淋巴结,较化疗前缩小。
胸部CT(2021-07-03):
纵隔内及右心膈角区小淋巴结,较化疗前明显减小。
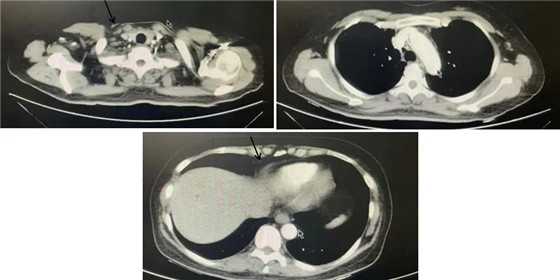
疗效评价:部分缓解(PR)
为行后续手术治疗,更改治疗方案为TP化疗,于2021-07-08行第3周期化疗:白蛋白紫杉醇400 mg d1+卡铂500 mg d2/q21d,q3w。
经阴道超声检查(2021-07-22):
子宫前位,子宫切面形态无明显异常,体积变小,子宫内膜厚约0.2 cm,肌壁间探及两三枚低回声结节,大者1.3 cm*1.0 cm,位于宫底,边界清,子宫肌壁回声分布均匀;左侧卵巢2.2 cm*1.1 cm,右侧卵巢2.8 cm*1.2 cm;双侧附件区可显示部分,未见明显异常声像;CDFI未见明显异常彩色血流信号;子宫直肠凹内未见游离液性暗区。
检查诊断:子宫肌瘤。
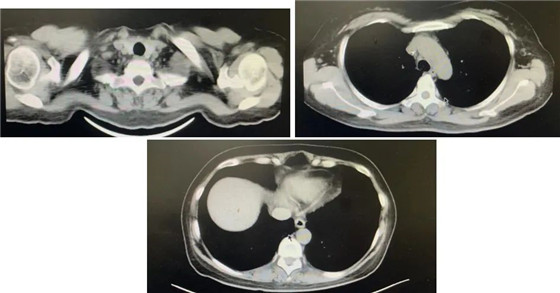
胸部CT(2021-07-23):
与TP化疗前相比,纵隔内及右心膈角区小淋巴结无明显变化。
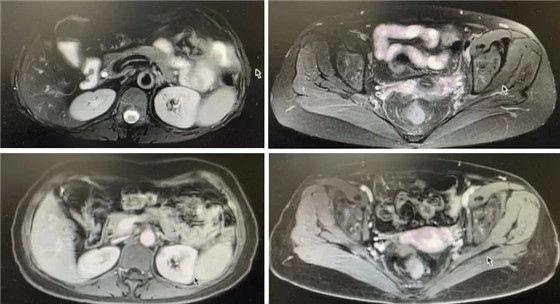
腹盆腔增强MRI(2021-07-24):
腹膜后多发稍大淋巴结,与TP化疗前相比变化不明显。
▶ 手术治疗(2021-07-28)
在TP化疗之后,为患者行肿瘤细胞减灭术。2021-07-28在全麻下行筋膜外子宫全切+双侧附件切除+盆腔淋巴结切除+腹主动脉旁淋巴结切除+大网膜切除+阑尾切除术。
术中见盆腹腔内无腹水,子宫后位,双侧卵巢大小正常,未见明显占位性病变,但双侧卵巢及输卵管表面可见少许白色粟粒样小结节;直肠前壁腹膜略充血水肿,升结肠与右侧盆壁广泛粘连,粘连处腹膜局部增厚,质地稍硬,但无明显肉眼可见病灶;腹主动脉左旁肾静脉下方的脂肪组织增厚明显,各组淋巴结未触及明显肿大。
术后病理:(子宫+双附件)新辅助化疗后手术标本,送检双侧卵巢见少许浆液性癌残留,子宫内膜、宫颈、双宫旁未见癌累及,子宫平滑肌瘤,增殖期样子宫内膜,慢性宫颈炎。(阑尾)慢性阑尾炎,未见癌累及。标记大网膜、升结肠旁沟腹膜、降结肠旁沟腹膜、左侧盆壁腹膜、右侧盆壁腹膜、直肠前壁腹膜、左卵巢血管、升结肠旁沟腹膜结节均未见癌累及。标记各组淋巴结,肾门1/2枚、腹主动脉左侧上段1/4枚、下腔静脉旁0/4枚、腹主动脉旁0/5枚、腹主动脉左侧0/10枚、骶前0/2枚、左盆腔0/8枚、右盆腔0/13枚见癌转移。
术后首次复查肿瘤标记物(2021-08-25):
癌胚抗原:1.33 ng/ml;CA-125:26.4 U/ml;CA72-4:2.19 U/ml;绒毛膜促性腺激素-B <0.100 mIU/ml;HE4:55.4 pmol/L。
术后首次复查颈部超声(2021-08-25):
双侧颈部及锁骨上区多切面扫描,双侧锁骨上区探及低回声结节,左侧结节大小约1.1 cm*0.4 cm,右侧结节大小约0.9 cm*0.4 cm,边界清,皮质增厚,淋巴门结构消失;CDFI示结节内未见明显血流信号。
检查诊断:双侧锁骨上区淋巴结增大。
术后首次复查胸部CT(2021-08-25):
与TP化疗后CT(2021-07-23)相比,纵隔内及右心膈角区小淋巴结无明显变化。
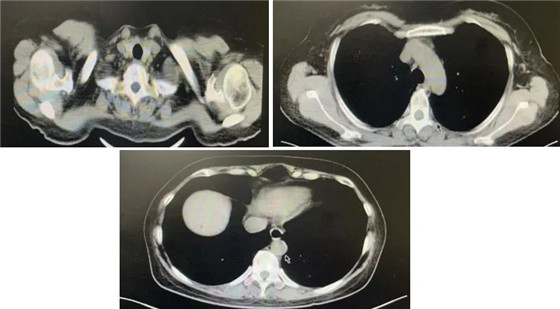
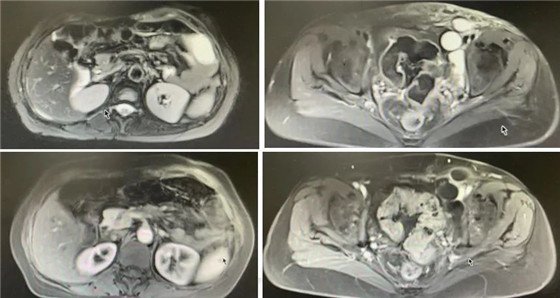
术后首次复查腹盆腔增强MRI(2021-08-27):
子宫及双侧附件切除术后、腹膜后及盆腔淋巴结术后改变;盆腔多发长T2信号,考虑淋巴囊肿;腹盆腔积液;盆壁部分软组织水肿。
▶ 术后化疗
2021-08-27、2021-09-16给予第4周期、第5周期化疗:贝伐珠单抗500 mg d0+白蛋白紫杉醇400 mg d1+卡铂500 mg d2,q3w。
化疗后复查颈部超声(2021-10-09):
双侧颈部及锁骨上区未探及明显增大淋巴结;CDFI示未见明显异常血流信号。
检查诊断:双侧颈部及锁骨上区未见明显增大淋巴结。
化疗后复查腹股沟超声(2021-10-09):
双侧腹股沟区多切面扫描,左侧腹股沟区探及数枚低回声结节,大者约1.0 cm*0.4 cm,边界清,内回声欠均匀,CDFI示其内可见少许血流信号;另于左侧腹股沟上方腹腔内探及低回声-无回声包块,大小约9.4 cm*3.1 cm,呈囊实性,此包块似与髂动静脉关系密切;CDFI示实性部分可见血流信号。
检查诊断:左侧腹股沟区淋巴结可见,左侧腹股沟上方腹腔内低回声-无回声包块,请结合其他影像学检查。
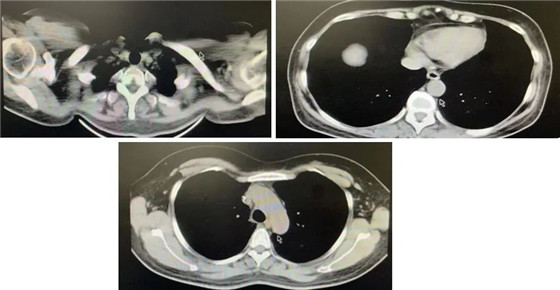
化疗后复查胸部CT(2021-10-09):
与前次CT(2021-08-25)相比,纵隔内及右心膈角区小淋巴结较前无明显变化。
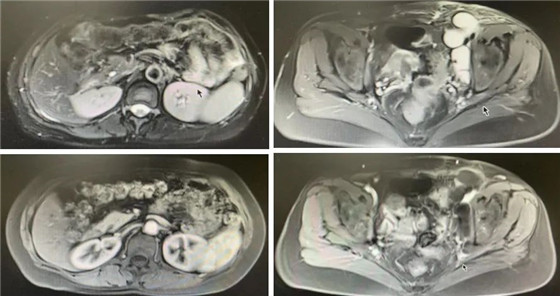
化疗后腹盆腔增强MRI(2021-10-11):
与前次MRI(2021-08-27)相比,子宫及双侧附件切除术后改变,未见肿瘤残存及复发征象; 盆腔多发长T2信号,考虑淋巴囊肿,较前变化不明显;腹盆腔少量积液、盆壁部分软组织水肿较前变化不明显。
2021-10-08给予第6周期化疗:贝伐珠单抗500 mg d0+白蛋白紫杉醇400 mg d1+卡铂500 mg d2,q3w。
2021-10-09复查肿瘤标记物,CA125水平降至11.3 U/ml,恢复正常。
化疗结束后复查未见肿瘤明显复发转移征象,疗效评价病情稳定(SD)。
▶ PARP抑制剂维持治疗
基因检测(2021-10-25):
BRCA1,检测到临床意义不明变异;BRCA2,未检测到具有临床意义、致病性或疑似致病性变异。
在术后化疗达SD后,给予PARP抑制剂进行维持治疗,选择帕米帕利,从2021-11-30开始服药,剂量40 mg bid。
维持治疗中复查颈部超声(2022-02-22):
双侧颈部及锁骨上区未探及明显增大淋巴结;CDFI未探及明显异常血流信号。
维持治疗中复查胸部CT(2022-02-22):
与前次CT(2021-10-09)相比,纵隔内及右心膈角区小淋巴结,部分较前缩小。
维持治疗中复查腹盆腔CT(2022-02-22):
符合子宫及双侧附件切除术后改变;考虑左侧髂血管走行区淋巴囊肿;腹膜后及左侧髂血管走行区小、稍大淋巴结显示。
帕米帕利维持治疗至今已有6月余,2022-06-07复查肿瘤标记物,CA125水平6.65 U/ml,仍然在正常范围内。
目前未见肿瘤复发转移征象,疗效评价SD,期间未见明显不良反应,继续帕米帕利治疗。
病例小结
这是一例初始治疗的晚期卵巢癌病例。患者50岁,因“发现颈部淋巴结肿大”于2021-05-07入院,经过肿瘤标记物、多种影像学及颈部淋巴结穿刺活检等系统检查,诊断为卵巢浆液性癌IVB期。经过综合评估,患者先进行两个周期的化疗,方案是贝伐珠单抗+白蛋白紫杉醇+卡铂,评估疗效达到了部分缓解(PR)。之后为行后续手术治疗,更改治疗方案为TP化疗(白蛋白紫杉醇+卡铂),行第3周期化疗。于2021-07-28在全麻下行筋膜外子宫全切+双侧附件切除+盆腔淋巴结切除+腹主动脉旁淋巴结切除+大网膜切除+阑尾切除术,术后继续给予三个周期的贝伐珠单抗+白蛋白紫杉醇+卡铂化疗,化疗后复查影像学表现,未见明显复发转移征象,疗效评价SD。
之后,为延长患者的无进展生存期,为其选择PARP抑制剂帕米帕利维持治疗,从2021-11-30开始服药,持续至今超过6个月。患者目前未见肿瘤复发转移征象,疗效评价SD,继续帕米帕利治疗。患者当前仍在门诊定期随访,期待帕米帕利维持治疗为其带给更长久的获益。
专家点评

李军霞 主任医师
主任医师、医学硕士,烟台毓璜顶医院放疗科副主任
主要学术任职:中国肺癌防治联盟核心盟员;北京肿瘤防治研究会肺癌分委会常务委员;山东省抗癌协会肿瘤临床协作分会委员;山东省抗癌协会淋巴瘤分会委员;山东省中医药学会综合医院管理委员会委员;烟台市癌症中心专家成员;烟台肿瘤质量控制委员会委员;烟台市肿瘤放疗医师分会副主任委员。
卵巢癌是严重威胁女性健康的恶性肿瘤之一,70%的卵巢癌患者就诊时已是晚期,70%的晚期患者生存时间不超过5年,70%的患者经初始治疗后在3年内复发,一旦复发往往难以治愈,预后很差。近年来,随着多项大型临床研究证据的公布,PARP抑制剂已成为晚期卵巢癌患者一线维持治疗的标准药物,得到国内外权威指南的推荐,用于FIGO II期及以上的高级别浆液性/高级别子宫内膜样卵巢癌或携带有BRCA突变的其他病理学类型卵巢癌患者,在初始治疗结束且获得临床缓解后开始维持治疗,以期最大程度地延长无疾病进展期,提高临床治愈率。
帕米帕利是我国自主研发的新一代PARP抑制剂。之所以为本例患者选择帕米帕利作为维持治疗药物,主要因为帕米帕利是目前已知唯一的非P糖蛋白底物的PARP抑制剂,具有潜在的抗耐药性。已知P-糖蛋白在体内分布广泛,对正常组织和机体有保护作用,可以阻止外来的有害物质进入机体;相反,P-糖蛋白在肿瘤细胞中过表达,与多种抗肿瘤药物的耐药相关。2022年AACR大会上发布的一项临床前细胞和动物研究考察了帕米帕利克服ABCB1介导的卵巢癌细胞多药耐药的机制。细胞实验显示,对于表达P糖蛋白的奥拉帕利耐药细胞株,帕米帕利仍然具有抑制作用。动物实验证实,对于奥拉帕利耐药的肿瘤,帕米帕利仍可有效抑制肿瘤生长,提示其潜在克服耐药的作用。
从最新的耐药机制研究可以看到,帕米帕利独特的作用机制对患者来说是福音,其低耐药性和高透膜性特点预示着更高的抗肿瘤活性,能够提升药物治疗的敏感度,从而带来更长的无进展生存期,延缓肿瘤复发。此外,比较目前国内上市的多种PARP抑制剂的治疗费用,可以看到帕米帕利明显减轻了患者的经济负担,很多患者负担得起。而且从现有的数据来看,帕米帕利的疗效和安全性良好,不良反应较轻,在可控的范围内;帕米帕利口服给药,治疗时间可控,为患者提供了更安全更便捷的治疗选择。
从该例晚期卵巢癌患者的治疗经过也可以看到帕米帕利的效果和安全性,其从2021-11-30开始维持治疗至今,未见肿瘤复发转移的征象,疗效评价SD,同时没有出现明显的不良反应,达到了延缓肿瘤复发、改善治疗效果的目的。
声明:本文仅供医疗卫生专业人士为了解资讯使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。如该等信息被用于了解资讯以外的目的,平台及作者不承担相关责任。
 妇产科在线APP下载
妇产科在线APP下载












