第一部分 临床资料
患者女,25 岁,妊娠7 周第1 胎,体检发现甲状腺功能异常,无多汗怕热、多食善饥、心悸气短、便次增加、焦躁易怒等任何不适主诉,正常妊娠反应,无剧吐,体重无变化。否认甲状腺相关疾病史及家族史。
体格检查
血压120 /80 mmHg( 1 mmHg = 0. 133 kPa) ,眼征阴性,甲状腺未触及,心率88 次/min,心律齐,各瓣膜听诊区未闻杂音,双手及眼睑细震颤阴性。
辅助检查
甲状腺功能: 游离T3( FT3) 9. 0 pmol /L( 3. 5 ~6. 5 pmol /L) ,游离T4( FT4) 35. 2 pmol /L ( 11. 5 ~22. 7 pmol /L) ,TSH 0. 03 mU/L( 0. 35 ~5. 5 mU/L) ; 甲状腺抗体系列: 甲状腺过氧化物酶抗体( TPOAb) ( - ) ,甲状腺球蛋白抗体( TgAb) ( - ) ; 人绒毛膜促性腺激素( hCG) 9195U/L( 0 ~5. 3 U/L) 。甲状腺B 超未见异常。
诊断与处理
根据其临床和实验室资料,考虑患者为GTT,未予用药。分别检测妊娠7、10、12、14、16 周甲状腺功能指标,甲状腺功能指标直至正常。TSH 由0. 03 mU/L 逐渐上升至0. 5 mU/L,FT3由9pmol /L 逐渐下降至5 pmol /L,FT4由35. 2 pmol /L 逐渐下降至10 pmol /L。
第二部分 讨论
1 妊娠期母体甲状腺功能变化
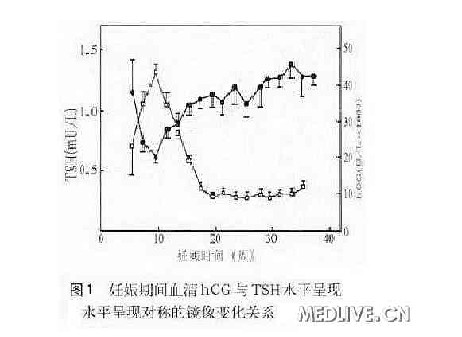
妊娠期母体血清甲状腺素结合球蛋白( TBG) 增加、血清hCG 水平增高、胎盘Ⅱ型、Ⅲ型脱碘酶活性增加、肾脏对碘的清除率增加。在妊娠第8 ~14 周hCG 水平明显增高可以导致垂体- 甲状腺轴的抑制,而在部分妊娠妇女特别是多胎或病理妊娠者以及存在滋养细胞肿瘤的患者,hCG 水平明显升高可导致hCG 相关性甲状腺功能亢进症,报道妊娠妇女的发病率在1. 5% ~11. 0%,似乎亚裔人群发病率更高。hCG 与TSH 均为糖蛋白激素,由完全相同的α-亚基和激素特异性的β-亚基非共价键结合而成,两者完整的三维构也很相似。hCG 结构上的特点使其具有与TSH 受体结合并刺激甲状腺激素分泌的作用。文献报道,妊娠期间血清hCG 与TSH 水平呈现对称的镜像变化关系( 见图1) 。
2 妊娠甲状腺毒症病因及不良特点
妊娠甲状腺毒症病因主要有GTT( 90%) 、妊娠Graves 病( AITD,5%) ,尤其是妊娠早。妊娠Graves 病能导致不良的妊娠结局,如流产、早产、低体重儿,严重影响母婴的健康,需要及时适当的治疗。GTT 的甲状腺功能改变为一过性的,主要发生在妊娠早期,是由于血清hCG 水平升高,过量的hCG 刺激TSH 受体所致甲状腺毒症,随着hCG 水平降低,甲状腺激素水平恢复正常,故GTT 一般不需要治疗。因此,在妊娠早期鉴别GTT 和Graves 病显得尤为重要。
3 GTT 临床特点
GTT 常在妊娠前3 个月发生,是一种hCG 相关性甲亢,hCG 增高的水平与病情的程度相关; 无自身免疫性甲状腺疾病史; 促甲状腺素受体抗体( TRAb) 及TPOAb 阴性; 甲状腺功能的改变多为暂时性; 可伴剧烈恶心、呕吐,体重下降5% 以上、严重时出现脱水和酮症。根据以上可进行鉴别诊断。
4 妊娠甲状腺毒症的治疗
GTT 一般不需治疗,如合并剧吐及子痫,可对症处理,不是使用抗甲状腺药物的指征,因为其临床症状会随着妊娠的进展而缓解,在妊娠14 ~20周时血浆FT4水平可下降至正常。妊娠Graves 病首选抗甲状腺药物治疗,禁忌放射性碘治疗,手术治疗可选择妊娠中期进行。对于抗甲状腺药物的选择,是选择丙硫氧嘧啶( PTU) 还是甲巯咪唑( MMI) ,第14 届国际甲状腺大会曾提出如下新的理念。
MMI 和PTU 比较: ( 1) 透过胎盘组织的能力: 至少在妊娠中期相当。(2)控制甲亢疗效: 两药均等。(3) 妊娠期FT4恢复正常需要的时间: MMI 需8 周,PTU 需7 周。(4) 轻微副反应的发生频率: 两药相同( 5% ~20%) ,MMI 为剂量依赖性。( 5) 严重副反应发生: 两药发生粒细胞减少症相当,PTU 容易引起ANCA 阳性的血管炎,而MMI 罕见。PTU 仅被推荐用于妊娠前3 个月内必须开始抗甲状腺药物治疗者,妊娠3 个月后,为了避免潜在严重肝脏副反应的发生,应将PTU 更换为MMI,以保证母亲的健康。
因此,建议抗甲状腺药物( ATD) 的应用,前3 个月选择应用PTU,最大剂量PTU50 ~100 mg 每日3 次口服,治疗初期每2 周查甲状腺功能,以后延长至每2 ~4 周1 次,临床症状和甲状腺功能改善,ATD 的剂量应当减半,多数患者在3 ~8 周甲状腺功能恢复正常。第4 个月开始换用MMI 尽早控制甲状腺功能正常,血清FT4在正常值的上1 /3 范围,TSH 水平不能作为甲亢治疗时的监测指标,维持治疗至妊娠32 周。
综上所述,该例患者诊断为GTT,其甲状腺功能可能在不予用药干预情况下随妊娠的进展逐渐转为正常。临床诊断妊娠早期甲状腺功能异常性质对患者下一步治疗方案有决定性意义,这需要我们临床工作者具备丰富的临床经验及宽阔的临床思维,以判断并做出正确的诊疗方案降低误诊率。
 妇产科在线APP下载
妇产科在线APP下载












