过期妊娠的诊断与治疗
作者单位:430030 武汉,华中科技大学同济医学院附属同济医院妇产科
过期妊娠(postterm pregnancy)指孕周达到或超过42周仍未分娩[1]。虽然各地区对其发病率报道不一,但随着产前保健不断规范和合理的产科干预,过期妊娠的发病率呈逐年降低的趋势[2-3]。2000年我国过期妊娠发病率为7.2%左右[4],到2010年降至0.7%左右[5]。据统计,我国2014年产前检查率为88.9%~100%,平均产前检查率自2000年的89.4%上升至2014年的96.2%[6]。由于过期妊娠可显著增加母儿发病率和死亡率,因此是需要产科医生重点关注的妊娠并发症之一。
【一、过期妊娠的病因及高危因素】
过期妊娠的病因至今仍未完全明确,根据目前研究发现,其可能的原因和高危因素有下面多种。
1.肥胖和孕期体重增加过多
孕前体质指数(body mass index, BMI)过高和孕期体重增加过多会增加过期妊娠的风险。Halloran等[7]对339126名孕妇进行研究发现,42.4%的过期妊娠孕妇孕前超重或肥胖,且孕前BMI升高更容易产生孕期体重增加过多,孕前肥胖发生过期妊娠的风险更高;孕前体重正常的孕妇,孕期体重增加过多也会增加过期妊娠的风险。
2.遗传因素
过期妊娠存在一定程度的家族聚集现象,遗传因素可能是过期妊娠的风险因素。Morken等[8]研究发现,父母其中一方为过期产儿,其子代发生过期妊娠风险会增加,若父母双方均为过期产儿,则子代发生过期妊娠的风险有叠加效应,且母亲一方对过期妊娠的影响作用更强。因此,家族遗传因素可能是发生过期妊娠的高危因素。
3.既往过期妊娠史
有过期妊娠史的孕妇再次发生过期妊娠的风险增高。Kortekaas等[9]对272551名孕妇分析发现,既往有过期妊娠史的孕妇,再次发生过期妊娠的概率为15%,首次妊娠为正常足月妊娠的孕妇,再次妊娠发生过期妊娠的概率为4%(OR=4.2, 95%CI为4.0~4.4)。虽然两组患者再妊娠发生过期妊娠的概率不同,但妊娠结局差异并无统计学意义。
4.子宫肌层自发性收缩减弱
妊娠晚期分娩发动机制尚不完全清楚,分娩发动障碍可能是导致延期和过期妊娠的原因之一。近年来,对子宫平滑肌活动在过期妊娠发病机制中的作用研究较多。Arrowsmith等[10]研究发现,与正常足月妊娠相比,使用外源性缩宫素和高浓度K+刺激,过期妊娠孕妇子宫肌层收缩力均较小,提示子宫肌层活动度降低可能是过期妊娠的内在发病因素之一。此外,Pabona等[11]研究结果表明,过期妊娠孕妇子宫肌层中孕激素受体的表达和炎症信号网络改变,进而改变子宫肌层的自发性收缩功能,最终导致过期妊娠的发生。
5.其他
过期妊娠还可能与初产妇、男胎、胎儿异常如无脑儿、胎盘硫酸酯酶缺乏[12]、雌激素水平低下[4]、交感神经系统敏感性降低等因素有关[13]。
【二、过期妊娠的危害】
1、胎儿和新生儿风险
过期妊娠胎儿和新生儿发病率和死亡率增加[14]。过期妊娠会增加羊水过少、胎儿窘迫、巨大儿、胎粪吸入综合征、新生儿窒息、新生儿抽搐、新生儿5min Apgar评分<4分和新生儿入住NICU的风险[12,15-16]。2011年墨西哥的一项大型研究在分析了21275例分娩后发现,过期妊娠时胎儿窘迫、新生儿5min Apgar评分<4分、巨大儿、胎粪吸入综合征、新生儿入住NICU和死产的发生率分别为7.7%、0.7%、9.0%、3.0%、3.6%和1.0%,而妊娠39周分娩时这些并发症的发生率仅为4.3%、0.1%、1.4%、0.5%、1.5%和0.2%[16]。
过期妊娠明显增加死产风险,且随着过期时间越长,死产风险越高,妊娠43周的死产风险(11.5/1000左右)较妊娠37周(0.4/1000左右)明显升高[12-17]。此外,过期妊娠会增加儿童期异常情绪、行为问题及部分肿瘤的发生率。荷兰学者El Marroun等[18]通过追踪7446例活产儿,记录其18月龄和(或)36月龄时幼儿的行为和情绪状况,发现经历过期妊娠的幼儿,与正常足月妊娠相比,在幼儿期行为和情绪问题总发生率明显增高,其中多动症(attention deficit / hyperactivity disorder, ADHD)的发生率是正常足月妊娠儿的2.5倍(OR=2.44, 95%CI为1.38~4.32)。由于过期妊娠会明显增加巨大儿的风险[19],同时,有研究表明,新生儿体重过重可能与急性淋巴细胞白血病、神经系统肿瘤等多种儿童期肿瘤相关[20-22],因此过期妊娠可能间接增加儿童期肿瘤的发生风险。研究发现,当新生儿出生体重>4000g时,儿童期发生急性淋巴细胞白血病(acute lymphoblastic leukemia, ALL)的风险增加[21];出生体重>4500g或头围>39cm,发生中枢神经系统肿瘤风险增加;女性新生儿出生体重>4500g时,发生Wilms肿瘤(Wilms tumor)的风险增加[20]。
2、母体风险
过期妊娠会增加母体分娩并发症风险,主要包括升高急诊和择期剖宫产率、严重的会阴裂伤、绒毛膜羊膜炎及其他感染、产后出血、肩难产等[3,12,15-16]。
【三、过期妊娠的诊断】
确诊过期妊娠的关键在于准确确定孕周,孕周达到或超过42周仍未分娩即为过期妊娠。根据最新的孕周定义,按末次月经孕周计算方法,37+0~41+6周为足月妊娠,其中37+0~38+6周为早期足月妊娠,39+0~40+6周为完全足月妊娠,41+0~41+6周为晚期足月妊娠,≥42周为过期妊娠[1],晚期足月妊娠和过期妊娠又统称为延期妊娠。
对怀疑过期妊娠的孕妇,准确地核实孕周非常重要。各地对于末次月经时间不详的孕妇孕周计算方法有细微差别,根据最新研究,推荐以下计算方法:
(1)使用辅助生殖技术(assisted reproductive technologies, ART)妊娠的孕妇,孕周按辅助生殖技术的方案和时间计算。
(2)自然受孕、月经规律、末次月经时间确定的孕妇,孕13+6周以前按超声检查胎儿顶臀长(crownrump length, CRL)计算孕周与按末次月经计算孕周相差5d以内,则按末次月经计算孕周;如果两种方法计算孕周相差≥6d,则按早孕期超声检查结果计算孕周;在此基础上,孕16~22周超声检查复核孕周,此时按胎儿双顶径(biparietal diameter, BPD)、腹围(abdominal circumference, AC)和股骨长(femur length, FL)计算孕周较为准确,如果中孕期超声检查与早孕期计算孕周相差10d以内,则仍按早孕期计算孕周不变;如果相差≥11d,则按16~22周超声检查计算孕周。
(3)月经不规则或末次月经时间不详的孕妇,如哺乳期妊娠、口服避孕药妊娠、偶发性排卵延迟等情况,优先按早孕期超声检查结果计算孕周,如果早孕期未进行超声检查,则按照首次就诊时超声检查确定孕周计算[1]。此外,使用基础体温等方法监测排卵、孕早期血β-hCG值、始觉胎动时间等对确定孕周也有一定的辅助作用[4]。
【四、过期妊娠的产科处理及治疗】
1.产前保健
规范的产前保健能减少不良妊娠结局的发生,及时发现妊娠期高危因素并采取相应措施。产前保健中产科医生的建议和处理对孕妇起着十分关键的作用,能极大程度降低过期妊娠的发生率[23]。
2.胎膜剥离
胎膜剥离(membrane sweeping)是指孕妇在37~40周门诊就诊时,在无前置胎盘及其他阴道分娩禁忌证的情况下,由产科医生进行阴道检查,指诊时将胎膜从子宫内口向子宫下段部分剥离[24]。此操作不需要住院治疗,且能减少过期妊娠的发生率。胎膜剥离不会增加孕妇和新生儿感染、胎膜早破的风险,但在操作过程中,会增加孕妇不适感,主要包括阴道流血,不规律宫缩等。胎膜剥离与前列腺素制剂和小剂量缩宫素在引产的效果比较方面因研究较少,目前尚无定论。如果想要通过使用胎膜剥离方法减少过期妊娠的发生,应提前与孕妇进行良好的解释和沟通,在充分衡量其有效性和孕妇不适感的基础上尝试使用,目前该方法国内使用较少。
3.胎儿监护
常规产前胎儿监护(antepartum fetal surveillance)能否降低过期妊娠围产儿病率和死亡率目前尚无相关研究证明,但胎儿监护能让产科医生及时发现孕产妇高危因素,预测可能出现的不良妊娠结局,提高产科处理效率。产前胎儿监护主要包括超声监护、胎儿电子监护和胎儿生物物理评分。
1.超声监护:
妊娠38周以后,羊水会逐渐减少,过期妊娠会显著增加羊水过少风险。超声检查是诊断羊水过少比较可靠的方法,通过超声监测羊水情况,可在一定程度上反映母儿健康状况和羊水实际情况。目前主要通过测量最大羊水池垂直深度(deepest vertical pocket, DVP)和羊水指数(amniotic fluid index, AFI)两个指标反映羊水情况。研究表明,羊水过少更能通过AFI诊断出来,早期诊断羊水过少,可提高引产成功率[25]。如果DVP≤2cm或AFI≤5cm,则可诊断为羊水过少,过期妊娠合并羊水过少围产儿发病率和死亡率更高,需产科医生及时处理[12]。此外,通过超声监测胎儿双顶径、腹围和股骨长,可初步预测胎儿大小,判断引产成功的可能性,对决定分娩方式起辅助作用[4]。
2.胎儿电子监护:
胎儿电子监护主要包括无应激试验(nonstress test, NST)、胎儿声震刺激试验(fetal vibro-acoustic stimulation test, FVAST)、缩宫素激惹试验(oxytocin challenge test, OCT)、宫缩应激试验(contraction stress test, CST)等。NST是目前最常用的产前胎儿电子监护方法,它可以通过观察胎心率变化与子宫收缩、胎动的关系,来判断胎儿在宫内的缺氧状态及对宫内缺氧的耐受力[26]。胎儿电子监护开始时间和频率目前无统一定论,但大多数学者建议产前胎儿监护可在32~34周启动,每周1~2次,有妊娠期糖尿病、妊娠期高血压疾病等高危因素的孕妇可适当提前胎儿监护时间,最早可26~28周开始[27],我国产前检查项目规定,所有孕妇在妊娠36周开始应常规行电子胎心监护[28]。对过期妊娠孕妇,应常规行电子胎心监护,了解胎儿宫内缺氧情况及对缺氧的耐受力,可根据孕母和胎儿的具体情况增加监护频率。
OCT通过使用缩宫素诱导宫缩,观察宫缩时胎心率的变化以了解胎盘功能和胎儿储备能力。正常OCT表现为:胎心率基线变异正常或胎动后有胎心加速,每10分钟约3次宫缩,持续≥40s,且均无晚期减速出现。NST和OCT联合使用能提高胎儿窘迫的诊断准确率,有助于降低围产儿窒息率及死亡率[29-30]。国内有报道对足月羊水偏少的孕妇使用OCT检测胎儿对宫缩的耐受力能减少剖宫产的发生率[31]。
3.胎儿生物物理评分:
胎儿生物物理评分(biophysical profile, BPP)主要通过超声观察胎儿呼吸运动(fetal breath movement, FBM)、肌张力、羊水量、胎动计数,结合NST进行评分,能一定程度上反映胎儿宫内缺氧或窘迫情况[4,12]。由于超声羊水量及其分布情况和NST在确定胎儿状况中作用更大,目前多采用改良BPP进行监测,即通过超声检测DVP或AFI判断羊水量和分布,联合NST进行评估。
【4、宫颈成熟度估计及促宫颈成熟】
1. 宫颈成熟度估计:
宫颈成熟程度是引产成功的关键,是成功阴道分娩的决定因素之一[32],判断宫颈成熟程度主要有Bishop评分法和宫颈长度测量法。目前最常用的方法是Bishop评分法(表1),国内主要采用Bishop评分≥6分提示宫颈成熟,评分越高,引产成功率越高;评分<6分提示宫颈不成熟,引产前应先考虑促宫颈成熟。相比于阴道超声测量宫颈长度,宫颈Bishop评分具有更好预测引产成功和剖宫产的作用,当宫颈Bishop评分<5、宫颈长度>27mm且无漏斗样扩张,宫颈后角<98°,提示引产可能失败,应考虑行剖宫产[33]。此外,孕妇产次、年龄、BMI等都对宫颈成熟度判断有一定影响,应结合Bishop评分综合判断。
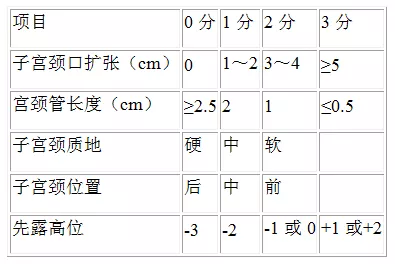
表1 Bishop评分标准(1964)[4]
2.促宫颈成熟:
过期妊娠孕妇无引产禁忌证,引产指征明确但宫颈不成熟时应先促宫颈成熟,目前主要有前列腺素制剂类药物和机械性促宫颈成熟两种方法。
前列腺素制剂主要通过软化宫颈和诱发宫缩的双重作用促进宫颈成熟,国内临床常用的前列腺素制剂主要包括可控释地诺前列酮栓(PGE2)和米索前列醇(PGE1)。
可控释地诺前列酮栓(普贝生),使用时在外阴消毒后,将10mg药物横置入阴道后穹窿深处,它能以0.3mg/h的速度缓慢释放,用药后孕妇需平卧20~30min,2h后观察栓剂仍在原位孕妇方可下床活动。用药过程中应定期监测宫缩情况、胎儿电子监护结果以及孕妇一般情况,当出现规律宫缩且伴有宫颈成熟度改变、置药24h、自然破膜或行人工破膜时可通过留在阴道口外的终止带取出,若出现异常情况如宫缩过频、胎动减少或消失、胎动过频、胎儿电子监护结果为Ⅱ类或Ⅲ类、严重的母体不良反应等情况,应及时取出[34]。
米索前列醇每次放药剂量为25μg,若药物在孕妇阴道内融化吸收好且6h后仍无宫缩,在重新评价宫颈成熟度后,可重复放入,但每日用药总量不超过50μg。药物放入后需定时观察其融化吸收情况、孕妇宫缩和胎儿电子监护情况,残留药物取出情况与地诺前列酮栓相同[34]。
机械性促宫颈成熟主要包括低位水囊、Foley尿管、海藻棒、昆布条、刺激乳头等方法,通过机械性刺激宫颈,促进内源性前列腺素的合成和释放,从而达到促进宫颈软化、成熟的目的。常用的机械性方法如低位水囊促宫颈成熟的成功率高,且无药物引起的副作用,当发现异常可随时取出,操作简单,价格低廉,与小剂量缩宫素联合使用,能提高引产成功率,水囊常作为孕晚期促宫颈成熟的首选途径,但有引起脐带脱垂、继发感染等风险。前列腺素制剂也有较好的促宫颈成熟作用,能使孕妇宫颈Bishop评分明显升高,降低围产儿发病率和死亡率。与米索前列醇相比,地诺前列酮栓能更好地提高引产成功率,缩短用药至临产的时间,引产效果更理想,副作用更小,使用方便,安全性好;但子宫过度刺激发生率较高、且价格昂贵,需多次阴道操作,限制了临床应用。米索前列醇价格相对较低,但对母体副作用较强。水囊等机械性方法常作为临床促宫颈成熟的一线方法,前列腺素制剂可选择性用于合适的孕妇[35-37]。
【5、引产】
良好的引产决策能降低围产儿死亡率、剖宫产率和新生儿发病率[38]。
1.引产的适应证:
(1)母体因素:孕妇为晚期足月妊娠或过期妊娠者,为降低围产儿死亡率以及羊水过少、巨大儿、胎儿窘迫、胎粪吸入综合征、新生儿窒息等发生风险,应予引产。孕妇合并其他疾病如妊娠期高血压疾病、慢性高血压、糖尿病、肾脏疾病等需要提前终止妊娠,且具备阴道分娩条件的,可予引产。
(2)胎儿及其附属物因素:有严重的胎儿生长受限、死胎、胎儿严重畸形,羊水过少、胎盘功能不良,足月妊娠胎膜早破2h仍未临产,且胎儿能耐受阴道分娩的孕妇,可予引产。
2.引产的禁忌证:
(1)母体因素:孕妇合并严重的全身性疾病,如心功能衰竭、重型肝炎、肾功能衰竭、重度子痫前期有器官功能损害;有古典式剖宫产手术史、穿透性子宫肌瘤剔除术史、子宫破裂史以及未知切口的剖宫产手术史;有生殖道畸形、软产道异常、产道阻塞等不能经阴道分娩;有单纯疱疹病毒感染活动期等生殖道感染性疾病或人类免疫缺陷病毒(human immunodeficiency virus, HIV)感染,且未经治疗;有子宫颈癌;孕妇对引产药物过敏。上述均为引产的绝对禁忌证。经产妇分娩次数≥5次的,可根据孕妇具体情况考虑是否引产。
(2)胎儿及其附属物因素:胎儿为横位或初产臀位等胎位异常情况,明显头盆不称不能经阴道分娩,脐带先露或脐带隐性脱垂,完全性或部分性前置胎盘和前置血管,严重胎盘功能不良,胎儿不能耐受经阴道分娩。上述均为引产的绝对禁忌证。羊水过多孕妇、胎儿臀位有阴道分娩条件以及双胎或多胎妊娠者,经过风险评估可根据具体情况考虑是否引产。
3.引产时间:
晚期足月妊娠和过期妊娠孕妇应予引产,从而降低围产儿死亡率和剖宫产率。常规定期产前检查孕妇,若准确核实孕周达41周仍未分娩、无引产禁忌证,应考虑入院待产并积极准备引产[34]。初诊即诊断为过期妊娠的孕妇,准确核实孕周无误后,因孕周已达42周,围产儿发病率和死亡率明显增加,如无引产禁忌证,应尽早予以引产。通常90%的孕妇可引产成功,或引产后2d内正式临产,若第1次引产未成功,3d内可进行第2次引产,如仍未引产成功,可在密切胎心监护基础上,根据孕妇具体情况,选择继续引产或行剖宫产[12,15]。
4.引产方式:
(1)小剂量缩宫素:当过期妊娠孕妇宫颈成熟度好,可自小剂量(2.7 mU/min)逐渐增加缩宫素剂量(最大剂量为26.4mU/min)直至出现有效宫缩(10min内出现3次宫缩,每次宫缩持续30~60s,伴有宫颈的缩短和宫口扩张),在使用过程中,需有专人定期观察宫缩强度、频率、持续时间、胎心率变化,做好胎心监护,持续使用2~3d仍无明显进展或其他因素导致引产失败,应及时改用其他引产方法或考虑剖宫产终止妊娠[34]。
(2)人工破膜术:在孕妇宫颈条件较好、排除阴道感染、胎心正常、头先露并已衔接的情况下,可考虑使用人工破膜术。人工破膜能促进内源性前列腺素和缩宫素的释放,缩短引产到分娩的时间,但该方法有脐带脱垂或受压、母儿感染、胎儿损伤等风险,使用过程中应密切关注母儿情况,仔细观察羊水性状和胎心率变化情况[34]。
(3)其他:除了常规的引产方法,针灸、指压按摩法等可作为补充方案,可一定程度减少引产药物如缩宫素的使用,节省人力物力[39]。高压氧辅助治疗能在一定程度上改善晚期妊娠胎盘功能,降低不良妊娠结局发生率[40]。
5.引产成功的预测:
引产是否成功与产妇宫颈成熟程度、是否为初产妇、是否使用硬膜外阻滞镇痛等因素密切相关。近年来,有学者对引产成功的可能预测因子进行研究,Roos等[41]研究发现,在阴道局部使用前列腺素类药物引产无应答的孕妇宫颈中,前列腺素受体表达改变,具有松弛效应的EP4(prostaglandin E receptor type 4)减少和具有收缩效应的EP3(prostaglandin E receptor type 3)增加,导致EP3/EP4比例失衡,宫颈成熟失败,最终使过期妊娠孕妇引产失败。此外,Zizzo等[42]研究结果表明,孕期低血清妊娠相关血浆蛋白A(pregnancy-associated plasma protein A, PAPP-A)会增加过期妊娠新生儿入住NICU、低Apgar评分、新生儿低血糖发生率,因此,孕妇血清PAPP-A可能是决定产科干预和引产时间的重要指标。
【6、剖宫产史孕妇的过期妊娠】
研究表明,有剖宫产史的孕妇,选择自然临产的剖宫产后阴道试产(trial of labor after cesarean section, TOLAC)不会增加子宫破裂的风险,但随着孕周的增加,TOLAC失败率会随之增加,因此对于有剖宫产史且此次过期妊娠有自然临产迹象的孕妇,在充分告知其风险后,可试行TOLAC,有剖宫产史的过期妊娠孕妇,引产会增加子宫破裂的风险,因此不建议对有剖宫产史的孕妇进行引产[12,15]。
【7、剖宫产 】
过期妊娠孕妇,有引产绝对禁忌证、胎儿预估体重>4500g且第二产程延长或胎头不下降、引产或自然临产过程中头盆不称或宫缩无力、以及其他严重威胁母儿生命的情况,应及早考虑剖宫产终止妊娠[4,34]。
总之,过期妊娠会增加围产儿发病率和死亡率,规范的产前保健、及时的产科处理能降低过期妊娠发生率,减少不良妊娠结局的发生。
参 考 文 献(略)
杨美桃, 邓东锐. 过期妊娠的诊断与治疗 [J/CD]. 中华产科急救电子杂志, 2016, 5(3): 188-192.
 妇产科在线APP下载
妇产科在线APP下载












