来源丨2021-Vol. 7 Newsletter from Hysteroscopy - Issue 1 P. 10-13
作者丨Alfonso Arias A. Centro Médico Docente La Trinidad, Caracas, 委内瑞拉
译者丨周凤琼
审校丨夏恩兰
单位丨首都医科大学附属复兴医院 宫腔镜中心
引文
粘膜下肌瘤与异常子宫出血(AUB)和不孕有关。因此,当考虑保守手术时,必须评估子宫肌瘤到浆膜的距离、子宫肌层的穿透程度、大小、子宫肌瘤的数量,以充分规划最佳的手术方法。
依据超声诊断评价,确定手术方式的“金标准”是在诊室通过经阴道宫腔镜直接观察。宫腔镜下子宫肌瘤切除术是切除粘膜下肌瘤的理想微创技术,现已证明能有效控制AUB症状,提高妊娠率。
粘膜下肌瘤的子宫肌层穿透程度与浆膜的距离,可以在门诊诊室进行处理,使其只需一次手术即可治疗,同时也可降低手术的费用及并发症。
粘膜下肌瘤的分型决定最佳的剔除方法
Wamsteker等(1993)发表了子宫肌瘤肌壁间的比例,与宫腔镜下子宫肌瘤切除手术成功率相关。当发现肌瘤向肌壁间扩展超过50%时,完全切除肌瘤的成功率会降低,从而导致二次手术增加,并发症的发生率也会变高。因此,他们提出了一种后来被欧洲胃肠内窥镜检查术学会(ESGE)采用的分类,将粘膜下肌瘤分为三种,0型肌瘤在子宫肌层内无穿透,完全位于宫腔内;1型肌瘤向子宫肌层扩展<50%,2型肌瘤向子宫肌层扩展>50%。
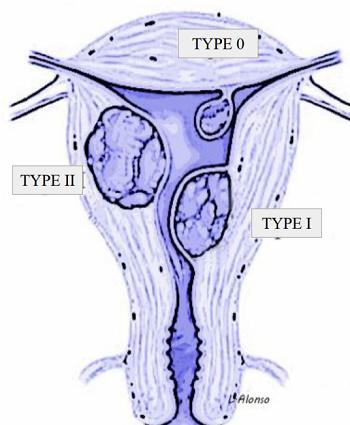
因此,在进行宫腔镜下子宫肌瘤切除术前,建议在诊室进行宫腔镜检查,重点评估穿透子宫壁的角度和子宫肌层内的部分,预测切除肌瘤的可行性和术中可能出现并发症的风险。夹角越小,壁间肌瘤成分越少,宫腔镜切除的可行性越高。
直到20年前,Wamsteker 2型肌瘤或穿透肌层>50%的肌瘤,都属于宫腔镜下子宫肌瘤切除术的禁忌证,宫腔镜下子宫肌瘤切除术仅适用于占子宫肌层<50%的粘膜下肌瘤,或0型或1型肌瘤。
目前,大多数作者认为,宫腔镜是粘膜下肌瘤的微创首选治疗,这取决于以下方面。
(1)肌壁间肌瘤的穿透程度;
(2)电切镜的电系统(单极或双极);
(3)子宫肌瘤的大小、位置、数量;
(4)医生的经验。
医生的经验不应该仅仅是使用传统切除器切除子宫肌瘤,而是应掌握不同的附加技术,以此去改变子宫肌瘤的穿透程度,如cold Loop、Litta、OPPIuM术或非电器械预处理肌瘤术(OPENInM)。
促进肌瘤取出的门诊诊室技术
电外科的发展伴随着双极电切镜的发明、直径的减小,可以充分评估术前超声,测量子宫肌瘤距离浆膜层的距离及子宫肌瘤穿透子宫肌层的程度,特别是在术前采取使肌瘤突向宫腔的措施,在手术室采用Litta技术或在诊室采用OPPIuM术或OPENInM术。在不影响浆膜的前提下,保护宫腔和子宫壁的完整性,使切除粘膜下肌瘤的操作更易进行。
利用“手术室的电切镜”将壁间肌瘤成分突向腔内,以便切除,推荐几种手术方法,按时间顺序如下。
(1)Litta在2003年提出了在手术室里实施“toto剔除术”,使用26 Fr电切镜,12°光学内窥镜和Collins单极直环,在肌瘤基底部周围作椭圆形切口,插入子宫壁的水平处且围绕肌瘤,直到接近界面(假包膜),破坏子宫肌瘤与子宫肌层的粘连,通过周围肌层施加的压力迫使肌瘤分离,进入已经松解的裂隙,实现术中子宫肌瘤的壁间部分突出。Litta技术是基于子宫壁的一个动态解剖结构,肌瘤的生长挤压并拉伸相邻的肌细胞,但不会破坏它们,保留它们的收缩能力,允许肌瘤通过释放张力而被排出。
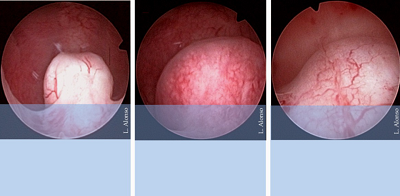
(2)Bettocchi S, Di Spiezio A在2009年提出,在“手术室的电切镜下”进行最终术前的4周或更长时间,在门诊诊室实施OPPIuM技术。包括切开子宫肌瘤的基底部,以促进肌瘤尽早突出。用双极电极覆盖在肌瘤的假包膜上做小切口,以便在接下来的月经周期中使肌瘤更易突入腔内。手术失败的病例只发生在肌瘤>>40 mm的情况下,2型肌瘤转化为1型或0型肌瘤的手术成功率为93.2%。
(3)从2011年开始,我们就提出了在诊室使用剪刀和抓钳进行同样的技术,在子宫肌瘤剔除术前使用非电器械预处理肌瘤 (OPENInM),在手术室进行最终的术前预处理,改变肌瘤的分型,实现与诊室使用的OPPIuM技术或手术室使用的Litta技术相同的作用,由于使用的是“非电”设备,同时减少了手术时间、液体超负荷、子宫穿孔等风险的并发症。
(4)Haimovich等提出了另一种不同的Bettocchi方法,分2个阶段行子宫肌瘤切除术,目前两种方法均在门诊诊室进行,不在手术室,没有麻醉及电切镜。同时由二极管激光进行第二步的最终切割。Haimovich建议将肌瘤留在宫腔内自然排出,据2个月内的报道显示,100%的病例可从宫腔内自然排出。
子宫肌瘤剔除术前使用非电器械或OPENInM预处理肌瘤
可在门诊诊室进行的手术特点:
(1)子宫的感觉神经支配主要位于子宫肌层,未达到子宫内膜和纤维组织,因此,绝大多数的手术可以在诊室没有麻醉的情况下进行;
(2)既安全又便宜,减少了肌瘤的穿透,增加了电切镜一次性完全切除肌瘤的机会;
(3)完全用机械设备来完成。
在门诊宫腔镜检查评估的同一天,进行盆腔超声检查评估子宫肌瘤的大小、肌瘤穿透肌层的角度,特别是肌瘤到浆膜层的距离,最后评估肌瘤穿透子宫肌层的深度。
通过Bettocchi 5经阴道内镜进行门诊宫腔镜检查,用精尖剪刀切开子宫肌层,勾勒出子宫肌瘤的轮廓,直至进入肌瘤的子宫肌层边界,以便于肌瘤突出和部分去核,改变初始分型。图3显示了OPENInM手术的开始,观察箭头突出显示的后壁穿透的夹角。这个手术是在门诊诊室里操作的,故无需进行麻醉。

我们使用Storz Endomat自动泵,压力为70 mmHg,流量为400 ml/min。不使用米索前列醇进行预处理,因为它会导致患者术前疼痛、生殖器出血过度和不可控的宫颈扩张,妨碍宫腔的充分扩张。
当患者在手术室等待手术时,部分包膜切开促使周围的子宫肌层自发收缩,使壁间部分突向宫腔,因此,不能使用电切镜完全切除的子宫肌瘤,可暂缓切除,在几周后进行一次切除,且风险更小。
在另一个病例(图4)中,2型肌瘤最初基底部的红线如图所示,在OPENInM手术后21天时,肌瘤突出4 mm, 经过一次月经后,术后45天时肌瘤突出8 mm。同时,它按比例远离浆膜,使其更容易在手术室电切镜下进行最终切除,且风险更小。
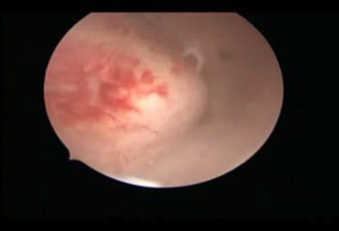
总而言之,对于以往是禁忌证的宫腔镜下子宫肌瘤切除术病例,OPPIuM 术和OPENInM术均可减少肌瘤的壁间部分,使其远离浆膜,缩短手术时间,预防并发症。
重点强调的是:
(1) OPPIuM要求门诊诊室配备双极电极;
(2) OPENInM建议在门诊诊室进行相同的部分摘除手术,但需使用“非电”器械设备;
(3)最终手术前可以在门诊诊室重复进行OPENInM术式。
在手术室,我们开始使用阴道内镜技术进行宫腔镜检查,来验证肌瘤分型的改变和肌瘤的新特征。若还未突向宫腔,建议手术的第一步使用Litta技术,使其完成肌瘤突出。
所有宫腔镜下的子宫肌瘤切除术均是在腰麻或硬膜外麻醉下进行,因为在干预的过程中,需要与患者保持密切的沟通,特别需要关注患者呼吸系统的症状,如咳嗽或呼吸短促,因为这些症状可能代表着液体超负荷的开始。
Di Spiezio A、Mazon I、Bettocchi S在2008年和2018年全球宫腔镜大会上的子宫肌瘤切除术共识推荐,对于单个<15 mm的0型子宫肌瘤建议在门诊诊室进行,使用双极电极或Autocon 400 Storz电极;当肌瘤>15 mm时,建议使用电切镜;肌瘤>40 mm时,增加了液体超负荷和肌瘤不能完全切除的风险,导致需要再次手术的风险也会随之增加,降低了一次手术的成功率。


 妇产科在线APP下载
妇产科在线APP下载












