此文章英文请参考:
Song, X., L. Zhu, and J. Ding, The value of the preoperative 1-h pad test with pessary insertion for predicting the need for a mid-urethral sling following pelvic prolapse surgery: a cohort study. World J Urol, 2015.
【目的】无压力性尿失禁(Stress urinary incontinence, SUI)症状的盆腔器官脱垂(Pelvic organ prolapse, POP)患者,于脱垂复位后出现SUI表现,称为隐匿性压力性尿失禁(Occult stress urinary incontinence, OSUI),目前并无理想的OSUI筛查方法,对此类患者行同期/分步抗尿失禁手术目前尚无定论。本研究的目的为探讨术前无尿失禁诊断的重度POP患者,脱垂手术后尿失禁的发生率,评估术前脱垂复位后1h尿垫试验对脱垂术后因新发尿失禁而行手术治疗的预测价值。
【方法】本研究采用前瞻性队列研究方法,对2011年1月至2013年12月在我院因III-IV度POP行脱垂手术的206例患者进行随访观察,所有患者术前均无尿失禁诊断。排除标准包括既往/同期行抗尿失禁手术。术后新发尿失禁定义为脱垂术后新发的主观尿失禁症状/客观指标压力试验或1h尿垫试验阳性。术前评估包括脱垂复位后压力试验、1h尿垫试验及尿流率检查。分别于术后3个月、6个月及每年对患者进行评估。主要评估结果为术后新发尿失禁(包括新发压力性/急迫性/混合性尿失禁)。对连续变量进行t检验,分类变量行χ2检验,使用ROC曲线评估术前脱垂复位后1h尿垫试验的预测价值;使用多因素Logistic分析与术后新发尿失禁相关的危险因素。
【结果】206例患者中OSUI筛查阳性45例(OSUI阳性率21.8%);术后随访12~48个月,62例(30.1%)出现新发尿失禁,仅13例(6.3%)需再次抗尿失禁手术,其中OSUI阳性组10例(10/45,22.2%),OSUI阴性组3例(3/161,1.9%)。根据术前脱垂复位后1h尿垫试验行ROC曲线,分析对术后新发尿失禁的手术预测价值,计算得ROC曲线下面积为0.816±0.085(95% CI: 0.649-0.983);根据ROC曲线取值原则,得1h尿垫试验临界值为1.9g(灵敏度 80.0%,特异度83.9%);对术后新发尿失禁的相关因素作多因素分析,发现OSUI筛查结果和同期全子宫切除为术后新发尿失禁的危险因素(OR=4.19, 95%CI 1.99-8.86; OR=2.86, 95%CI 1.02-7.99)。
【结论】术前无尿失禁诊断的重度POP患者,脱垂术后仅6.3%需再次抗尿失禁手术,不建议对此类患者常规行同期预防性抗尿失禁手术;术前脱垂复位后1h尿垫试验可做为术后预测再次抗尿失禁手术的良好指标;对于1h尿垫试验>1.9g的患者是否同期抗尿失禁手术将获益更多,需要进一步的研究。
关键词 隐匿性压力性尿失禁,术后新发尿失禁,盆腔器官脱垂
正文
目前OSUI筛查方法主要是脱垂复位后于截石位或站立位行压力试验,若压力试验阳性则诊断OSUI。脱垂复位方法包括:子宫托、窥具、阴道填塞纱布、手法复位等,并无金标准方法,相关文献报道筛查OSUI的灵敏度较低(5%~39%)[6],多推荐联合筛查。虽然很多学者从同期或分步抗尿失禁手术对该类患者的生活质量影响、经济/效益比值、手术并发症等方面做了很多研究,但很少有研究分析术前OSUI的筛查方法有效性,我们也未发现已发表的关于术前脱垂复位后1h尿垫试验作为OSUI筛查方法预测价值的相关研究。
本研究对2011年1月至2013年12月在北京协和医院妇产科因III-IV度POP行脱垂手术的患者进行随访观察,探讨术前无尿失禁诊断的重度POP患者,脱垂手术后尿失禁的发生率,评估术前脱垂复位后1h尿垫试验对脱垂术后因新发尿失禁行手术治疗的预测价值。
资料与方法
一、资料来源
入组2011年1月至2013年12月在北京协和医院妇产科因III-IV度POP行脱垂手术的224例患者,所有患者术前均无尿失禁诊断。根据术前OSUI筛查结果,分为OSUI阳性组和OSUI阴性组。所有患者均详细告知手术选择(同期手术或分步手术的利弊),并签署知情同意书。入组标准:(1)按照盆腔器官脱垂定量分度法(Pelvic organ prolapse quantitation,POP-Q),诊断为III-IV度POP;(2)POP-Q的Aa点必须大于或等于-1;(3)脱垂复位前的压力试验结果为阴性;(4)既往无抗尿失禁手术史。排除标准:(1)同期行预防性抗尿失禁手术;(2)术前或术后数据收集不完整。
术前评估包括:详细病史,标准的POP-Q测量,首先于脱垂复位前行压力试验,若阴性,则行脱垂复位后压力试验、1h尿垫试验及尿流率检查。脱垂复位方法为环形子宫托,选择合适大小的环形子宫托、以避免发生尿道受压。若仅于脱垂复位后出现腹压增加时漏尿表现,则定义为OSUI筛查阳性。所有手术均由同一名术者主要完成。术后随访:分别于术后3个月、6个月及每年对患者进行评估,包括详细询问(下尿路相关)症状、查体及诊室内尿流率检查。主要测量结果为术后新发尿失禁(包括新发压力性/急迫性/混合性尿失禁)。主观结果通过泌尿生殖影响目录短表(Urinary Distress Inventory-6,UDI-6)和尿失禁影响问卷简版(Incontinence Impact Questionnaire short form,IIQ-7)问卷进行评估,问卷均已被翻译为中文、并已通过中国人群验证[7, 8]。UDI-6包括6项,根据各症状对日常生活的影响进行评分,总分值为0~100,得分越高,影响越严重;IIQ-7评估泌尿系症状对日常生活影响的7个方面,总分值为0~100,得分越高,影响越严重。若患者有尿失禁主诉,则行压力试验和1h尿垫试验,该两项为客观结果。术后新发尿失禁定义为脱垂术后新发的主观尿失禁症状/客观指标如压力试验或1h尿垫试验阳性。若为腹压增加时发生漏尿表现,则为新发SUI。根据患者术后新发尿失禁的严重程度及对日常生活的影响程度,选择保守/手术治疗。
二、统计学方法
符合正态分布的数据使用均数±标准差,非正态分布数据用中位数和四分位数表示。对连续变量进行t检验,分类变量行χ2检验,使用ROC曲线判定临界值(灵敏度,特异度);使用多因素Logistic分析与术后新发尿失禁相关的危险因素;P<0.05为差异有统计学意义,所有数据均采用SPSS16.0软件进行统计学分析。
结果
共224例患者入组,所有患者术前均无尿失禁诊断,均行OSUI筛查,剔除18例患者(17例患者术后尿流率及问卷数据不完整、1例患者死于其他疾病),共206例患者最终纳入统计分析。
患者的平均年龄59.5±12.3岁,BMI 24.3±2.9kg/m2,产次2(1-3)次,POP平均时间为5.7±7.6年,148例(148/206,71.8%)患者为POP-Q III度,58例(58/206,28.2%)为IV度;所有患者均存在阴道前壁膨出;29例(29/206,14.1%)既往有子宫切除术史,23例(23/206,11.2%)有脱垂手术史;158例(158/206,76.7%)为绝经后女性;27例(27/206,13.1%)合并糖尿病。OSUI阳性组与OSUI阴性组相比较,以上变量及两组手术方式并无统计学差异(表1)。
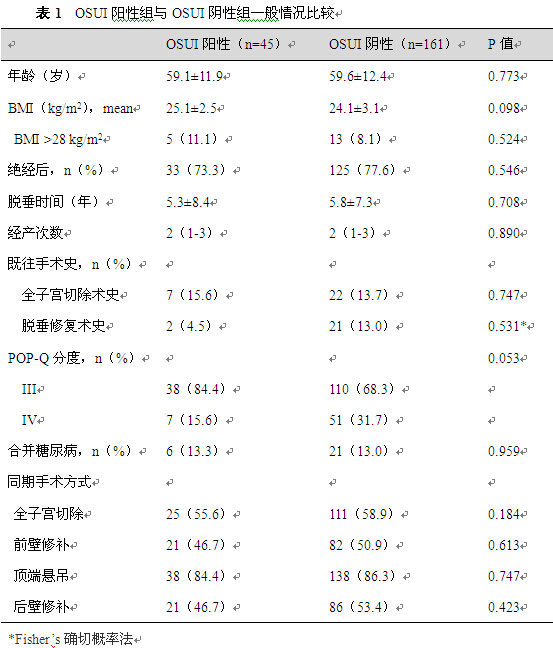
一、术后新发尿失禁
术后随访12~48个月,中位随访时间31月。术后新发尿失禁在术后6个月时数目达稳定。表2为OSUI阳性组与OSUI阴性组手术前后下尿路功能及UDI-6、IIQ-7问卷结果。结果显示OSUI阴性组术后UDI-6问卷评分较OSUI阳性组改善明显(P<0.05)。
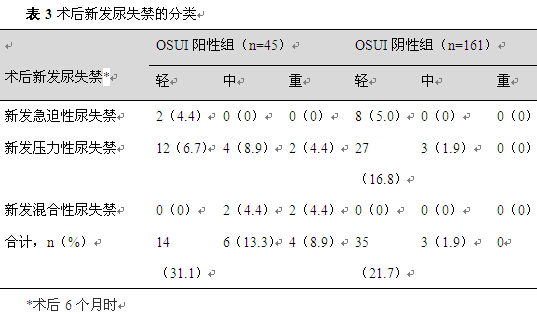
206例患者中,62例(62/206,30.1%)出现术后新发尿失禁,其中OSUI阳性组24例(24/45,53.3%),OSUI阴性组38例(38/161,23.6%)(图1),有统计学差异(RR=2.3;95%CI,1.8-7.3;P=0.000)。随访期间共13例(13/206,6.3%)新发尿失禁患者需再次抗尿失禁手术,其中OSUI阳性组10例(10/45,22.2%)、OSUI阴性组3例(3/161,1.9%),其余49例(49/62,79.0%)由于尿失禁症状轻、保守治疗有效而未手术治疗。
术后新发压力性尿失禁的患者中,多数患者按照临床症状主观分度(Ingelman-Sundberg分度法)为轻度。进一步分析,两组新发尿失禁患者中,OSUI阳性组6例(6/24,25%)、OSUI阴性组8例(8/38,21.1%)为新发“急迫或混合性”尿失禁。OSUI阳性组新发“压力性”尿失禁为18例(18/45,40.0%),OSUI阴性组为30例(30/161,18.6%)(表3)。
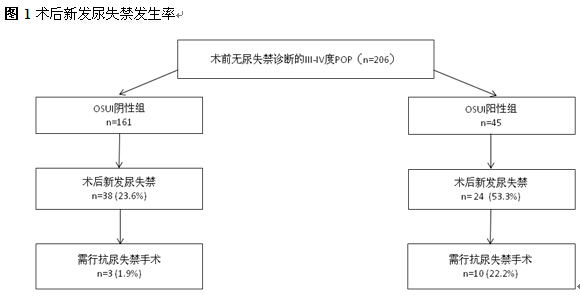
二、术前脱垂复位后1h尿垫试验的预测价值
根据术前脱垂复位后1h尿垫试验行ROC曲线,分析术后因新发尿失禁而行抗尿失禁手术的患者,计算得ROC曲线下面积为0.816±0.085(95% CI: 0.649-0.983)。根据ROC曲线取值原则,得临界值1.9g(灵敏度80.0%,特异度83.9%)(图2)。
进一步分析,脱垂复位后1小时尿垫试验<1.9g的患者共193例,其中5例(2.6%)术后因新发尿失禁而需行抗尿失禁手术;>1.9g的患者共13例,其中8例(61.5%)因术后新发尿失禁需行抗尿失禁手术。
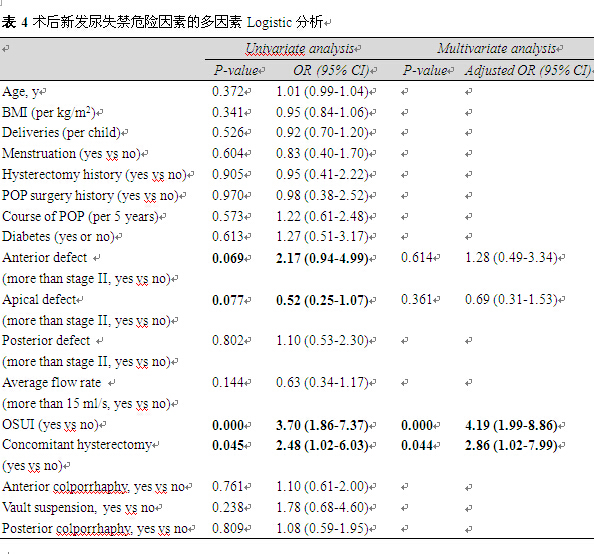
三、术后新发尿失禁的多因素分析
将与术后新发尿失禁可能的相关因素,如年龄、体重指数、是否合并糖尿病等患者的一般情况、脱垂的部位及程度、尿流率参数、OSUI筛查结果、手术方式等首先进行单因素分析。其中前壁及顶端脱垂分期、OSUI筛查结果、同期全子宫切除共4项指标进入多因素Logistic分析(P<0.1)。多因素分析的结果提示:仅OSUI筛查结果、同期全子宫切除为术后新发尿失禁的独立危险因素(OR=4.19,95%CI 1.99-8.86;OR=2.86,95%CI 1.02-7.99)。
讨论
脱垂修复手术的目的不仅是解剖学复位,更是改善患者的生活质量[9]。对术前并无尿失禁表现的患者而言,脱垂术后新发的尿失禁对医生和患者均造成了困扰。如何在术前准确筛查出此类患者、如何准确的发现术后易有新发尿失禁的人群是妇科医生需关注的问题。
目前常用的筛查OSUI的方法中[6](放置子宫托、手法复位、卵圆钳、窥具、大棉签试验),预测术后UI的灵敏度均较低(5%,18%,33%,17%,39%),特异度为(96%,90%,93%,84%,74%),虽然术前多种方式的联合筛查可以提高OSUI诊断的准确性,但仍无可以在手术方式的选择中起重要决定的作用的筛查试验。虽然尿动力学检查联合脱垂复位后压力试验可以提供给我们关于OSUI的一些数据,如膀胱功能、尿道闭合压和膀胱顺应性,帮助发现OSUI的患者,但尿动力学检查为侵入性操作、且仍无法明确术后肯定会出现新发尿失禁的患者。
关于脱垂复位后尿垫试验在OSUI术前筛查中的应用,目前相关文献报道较少。尿垫试验是一种简单有效地评价尿失禁严重程度的方法,于1981年由Sutherst J等[10]初次提出。短时间尿垫试验的时间由15min~2h不等,适用于诊室检查,长时间的有24h~48h尿垫试验,可以在患者的日常生活中进行筛查。在Chang等[11]的研究中,对患者术前行20min尿垫试验(方法:脱垂复位后、经无菌导尿管注入膀胱内温生理盐水直至患者有最大尿意感,然后行爬楼梯、用力咳嗽、快步走、冷水洗手、原地跳跃等动作,试验结束后尿垫称重),其中21例(<8g)脱垂修复术后有4.8%需再次抗尿失禁手术,4例(>8g)行同期抗尿失禁手术,术后SUI发生率为0%;不过此研究方法非ICS(国际尿控协会)推荐的标准尿垫试验。我们的研究采用ICS推荐的1h尿垫试验(试验开始前无需排尿,安放好已称重的尿垫或卫生巾,15分钟饮水500ml,散步和爬梯30分钟,最后15分钟、下蹲起立10次、原地跑步1分钟、用力咳嗽10次,弯腰在地板上拾小物体5次,洗手1分钟)。通过对1h尿垫试验行ROC曲线,分析术后因新发尿失禁而需手术治疗的患者,根据ROC曲线取值原则得临界值为1.9g,有实际临床意义。脱垂复位后1h尿垫试验为定量试验,临床操作简单,可评价尿失禁的严重程度。不过对1h尿垫试验>1.9g的OSUI患者是否行同期抗尿失禁手术将获益更多,仍需进一步的临床研究。
我们的研究同时显示:同期全子宫切除术为术后新发尿失禁的危险因素(OR=2.86,95%CI 1.02-7.99),这与Kudish BI等[12]的研究结果及Altman D等[13]的研究结果类似。Kudish BI的研究表明:与未行子宫切除的女性相比,全子宫切除术后患者出现尿失禁的危险性增加。相关原因并不清晰,推测可能与全子宫切除损伤盆底支持结构及神经有关。
文献报道POP中OSUI筛查阳性率为10.7%~35.8%[2-4],POP合并OSUI术后新发尿失禁的概率为26.3%~44.1%[2, 3, 14, 15],但仅5.3%~15.8%需再次抗尿失禁手术治疗[2, 3]。我们的研究中OSUI筛查阳性率为21.8%,术后新发尿失禁的发生率为30.1%,仅6.3%的患者术后需行抗尿失禁手术;OSUI阳性患者术后新发尿失禁的概率为53.3%,有22.2%的患者需再次抗尿失禁手术,此类患者若行同期手术可能获益更多。
从我们的研究来看,对术前无尿失禁诊断的重度POP患者,因为术后需再次抗尿失禁手术的概率很低(6.3%),所以此类患者脱垂手术同时行预防性抗尿失禁手术并非必须的;若OSUI阳性患者常规行预防性抗尿失禁手术,会有77.8%(1-22.2%)的患者经历非必须的手术。文献报道同期抗尿失禁手术虽然可以减少术后尿失禁的发生,但同时增加了下尿路的刺激症状、排空障碍及下尿道损伤的风险(发生率7%~31%)[16-18],这些须列入考虑范围。目前一线抗尿失禁手术方式为无张力尿道中段悬吊带术(如TVT,TVT-0等),耗材费用较高,这虽然不是手术方式选择的决定因素,但也是影响手术选择的因素之一。
结论
术前无尿失禁的重度POP患者,脱垂术后仅6.3%需再次抗尿失禁手术,不建议对此类患者行同期预防性抗尿失禁手术;术前脱垂复位后1h尿垫试验为1.9g时,有80.0%的灵敏度检测出术后需抗尿失禁手术的患者,该指标可做为术后预测再次抗尿失禁手术的良好指标;但对于尿垫试验>1.9g的患者是否同期抗尿失禁手术将获益更多,需要进一步的研究。
参考文献
1. Haylen BT, De Ridder D, Freeman RM, Swift SE, Berghmans B, Lee J, Monga A, Petri E, Rizk DE, Sand PK: An International Urogynecological Association (IUGA)/International Continence Society (ICS) joint report on the terminology for female pelvic floor dysfunction. International urogynecology journal 2010, 21(1):5-26.
2. Jundt K, Wagner S, von Bodungen V, Friese K, Peschers U: Occult incontinence in women with pelvic organ prolapse-Does it matter? European journal of medical research 2010, 15(3):112.
3. Ennemoser S, Sch?nfeld M, von Bodungen V, Dian D, Friese K, Jundt K: Clinical relevance of occult stress urinary incontinence (OSUI) following vaginal prolapse surgery: long-term follow-up. International urogynecology journal 2012, 23(7):851-855.
4. Smith TM, DeLancey JO, Fenner DE: Post-reduction stress urinary incontinence rates in posterior versus anterior pelvic organ prolapse: a secondary analysis. International urogynecology journal 2013:1-6.
5. Costantini E, Zucchi A, Giannantoni A, Mearini L, Bini V, Porena M: Must colposuspension be associated with sacropexy to prevent postoperative urinary incontinence? European urology 2007, 51(3):788-794.
6. Visco AG, Brubaker L, Nygaard I, Richter HE, Cundiff G, Fine P, Zyczynski H, Brown MB, Weber AM: The role of preoperative urodynamic testing in stress-continent women undergoing sacrocolpopexy: the Colpopexy and Urinary Reduction Efforts (CARE) randomized surgical trial. International urogynecology journal 2008, 19(5):607-614.
7. Barber MD, Walters MD, Bump RC: Short forms of two condition-specific quality-of-life questionnaires for women with pelvic floor disorders (PFDI-20 and PFIQ-7). American journal of obstetrics and gynecology 2005, 193(1):103-113.
8. Zhu L, Yu S, Xu T, Yang X, Lu Y, Li B, Lang J: Chinese validation of the Pelvic Floor Impact Questionnaire Short Form. Menopause (New York, NY) 2011, 18(9):1030-1033.
9. Doaee M, Moradi-Lakeh M, Nourmohammadi A, Razavi-Ratki SK, Nojomi M: Management of pelvic organ prolapse and quality of life: a systematic review and meta-analysis. International urogynecology journal 2014, 25(2):153-163.
10. Sutherst J BM, Shawer M: Assessing the severity of urinary incontinence in women by weighing perineal pads. Lancet 1981, 1:1128-1130.
11. Chang T-C, Hsiao S-M, Chen C-H, Wu W-Y, Lin H-H: Utilizing preoperative 20-minute pad testing with vaginal gauze packing for indicating concomitant midurethral sling during cystocele repair. European Journal of Obstetrics & Gynecology and Reproductive Biology 2013.
12. Kudish BI, Shveiky D, Gutman RE, Jacoby V, Sokol AI, Rodabough R, Howard BV, Blanchette P, Iglesia CB: Hysterectomy and urinary incontinence in postmenopausal women. International urogynecology journal 2014, 25(11):1523-1531.
13. Altman D, Granath F, Cnattingius S, Falconer C: Hysterectomy and risk of stress-urinary-incontinence surgery: nationwide cohort study. Lancet 2007, 370(9597):1494-1499.
14. Al‐Mandeel H, Ross S, Robert M, Milne J: Incidence of stress urinary incontinence following vaginal repair of pelvic organ prolapse in objectively continent women. Neurourology and Urodynamics 2011, 30(3):390-394.
15. Brubaker L, Cundiff GW, Fine P, Nygaard I, Richter HE, Visco AG, Zyczynski H, Brown MB, Weber AM: Abdominal sacrocolpopexy with Burch colposuspension to reduce urinary stress incontinence. New England Journal of Medicine 2006, 354(15):1557-1566.
16. Wei JT, Nygaard I, Richter HE, Nager CW, Barber MD, Kenton K, Amundsen CL, Schaffer J, Meikle SF, Spino C: A midurethral sling to reduce incontinence after vaginal prolapse repair. New England Journal of Medicine 2012, 366(25):2358-2367.
17. De Tayrac R, Gervaise A, Chauveaud‐Lambling A, Fernandez H: Combined genital prolapse repair reinforced with a polypropylene mesh and tension‐free vaginal tape in women with genital prolapse and stress urinary incontinence: a retrospective case–control study with short‐term follow‐up. Acta obstetricia et gynecologica Scandinavica 2004, 83(10):950-954.
18. Schierlitz L, Dwyer PL, Rosamilia A, De Souza A, Murray C, Thomas E, Hiscock R, Achtari C: Pelvic organ prolapse surgery with and without tension-free vaginal tape in women with occult or asymptomatic urodynamic stress incontinence: a randomised controlled trial. International urogynecology journal 2014, 25:33-40.
 妇产科在线APP下载
妇产科在线APP下载












