孟**,女,61岁,住院号:4195145,主因直肠癌根治术后7+月,发现原肛门处伤口裂开有脱出物4个月于2013年8月22日入院。 患者入院前7+个月(2013年1月)因直肠癌行腹腔镜下直肠癌根治术(Miles),术后化疗6次。自诉术后出现尿不尽感,偶尔腹压增加时不自主滴尿,当有强烈尿意时不能由意志控制而尿液经尿道流出,术后肛门处切口裂开,裂隙约3.5x3.8cm。入院前4个无明显诱因出现外阴部坠胀感,发现原肛门处伤口有脱出物,约硬币大小,长期站立、下蹲、咳嗽等用力时肛门肿物脱出明显,平卧后自行回纳,后逐渐加重,1个半月前肿物不能自行还纳,无腹痛及排尿困难。20天前无明显诱因出现阴道出血,色鲜红,持续两天自行好转,就诊外院行诊断性刮宫,病理回报:子宫内膜增生期改变。门诊以“子宫脱垂,直肠癌根治术后化疗后”转入我院。 月经婚育:16岁初潮,既往月经规律,5/30天,经量中,无痛经史,绝经8年。25岁结婚,G1P1,1979年顺产一男婴,爱人心脏病。

术前
入院查体:T36.1°C P78次/分 R18次/分 BP110/70mmHg,左下腹可见一约2x2cm大小的人造肛门瘘口。
妇科检查:外阴萎缩,阴毛呈女性分布;阴道容两指松,阴道前壁膨出,阴道后壁缺如,原肛门处裂隙约4*3.5cm,会阴体仅存会阴皮肤,长约2.0cm,厚约0.5cm,肛门裂隙处见宫颈及部分宫体;屏气用力后测量Aa+2,Ba+6,C+6,gh4.0,pb2.5,Tvl7.5,Ap+3,Bp+3,D+4。子宫萎缩,活动好,无压痛和反跳痛,宫颈稍萎缩,光,质韧,双附件区未扪及异常。 妇科彩超示:TVS:子宫前位3.8x3.9x3.3cm,表面不平,回声不均,前壁内无回声囊腔直径1.2cm,前壁低回声结节1.1cm,后壁低回声结节1.0cm,内膜回声中等厚0.5cm。左卵巢呈实性索条状。右卵巢未及。盆腔游离液(-)。CDFI:子宫血流信号增多,子宫动脉RI0.84 PI1.78,结节周边血流信号RI0.66 PI0.96。提示:子宫肌瘤、宫壁囊腔性质待查。 诊断:
手术经过:麻醉成功后再次探查,会阴后联合2cm,其上方残存阴道后壁长约2cm,原肛门处裂隙约4*3.5cm,子宫自肛门缺陷处脱出,肛门缺陷处粘膜形成新的阴道后壁。决定经肛门缺陷处切除子宫。沿宫颈阴道部前后壁注入生理盐水水垫,沿宫颈环行切开阴道粘膜,锐性分离膀胱宫颈间隙,达膀胱子宫反折腹膜进入盆腔。子宫与直肠切除创面致密粘连,锐性及钝性分离。分离切断左侧骶主韧带,7号丝线缝扎。同法处理对侧。靠近子宫峡部夹切左侧子宫动静脉,剪断,7号丝线缝扎2次,同法处理对侧子宫动静脉,夹切左侧卵巢固有带及圆韧带,剪断,7号丝线缝扎两次,同法处理右侧卵巢固有韧带及圆韧带,子宫离体。子宫切除过程困难。将会阴体上方阴道残留后壁上端剪除形成新鲜创面,沿肛门后缘3点至9点游离长约5cm粘膜瓣,将粘膜瓣下界与原阴道后壁创面缝合形成新的阴道后壁。关闭前腹膜,将cook生物网片双层折叠缝合于侧后盆壁关闭盆底,将阴道穹窿前后壁缝合。使用PDS-2线将阴道顶端缝合于骶3水平上吊阴道穹窿。丝线间断逐层缝合关闭双侧分离的盆底肌肉关闭裂开的肛门,丝线外翻缝合肛门裂伤处皮下组织及皮肤。阴道内填入油纱卷压迫止血。患者术后48小时取出阴道纱布,术后第5天拔除尿管,B超未见明显残余尿,术后7天出院。
出院后2周在当地医院拆除外阴缝合的丝线,局部伤口愈合不良,经局部换药3周伤口愈合。术后7个月复诊,Aa-2,Ba-2,C-7,gh4.0,pb4.0,Tvl7.0,Ap-3,Bp-3。偶有咳嗽打喷嚏漏尿。性生活恢复,性生活质量较术前稍差。现术后一年,检查情况同前。
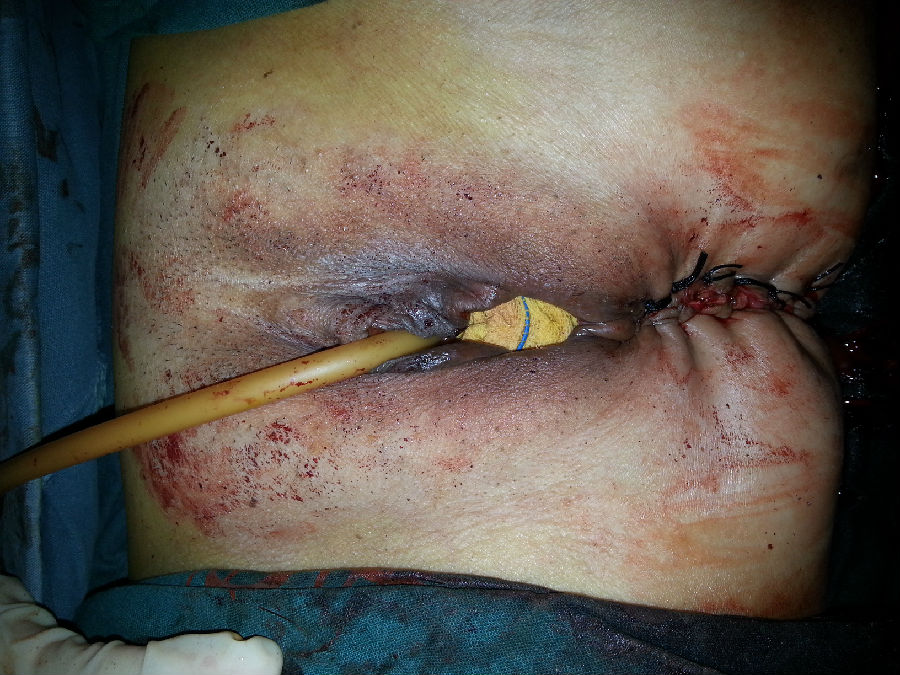
术后
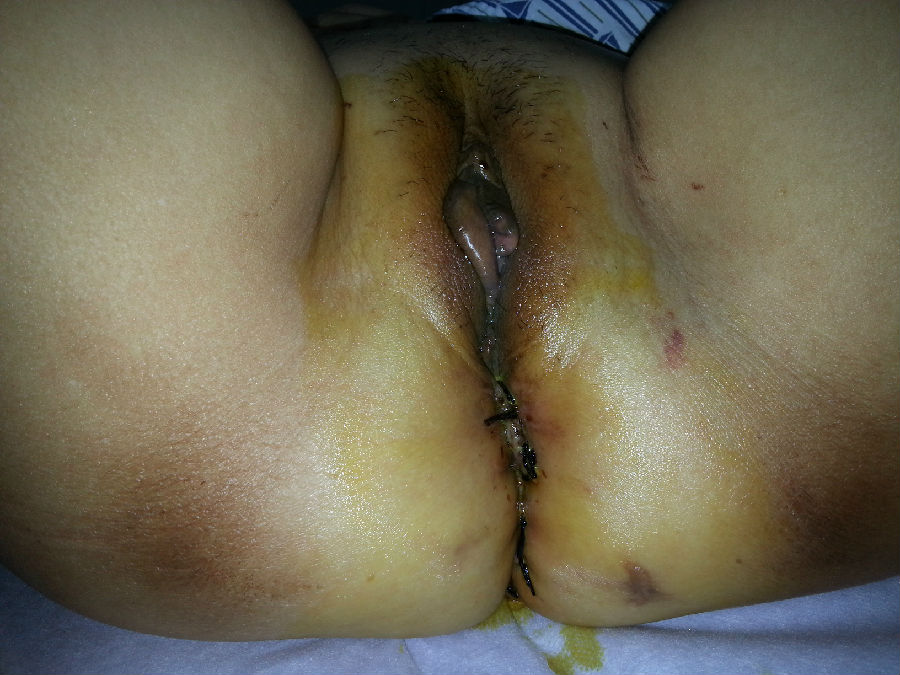
术后一周
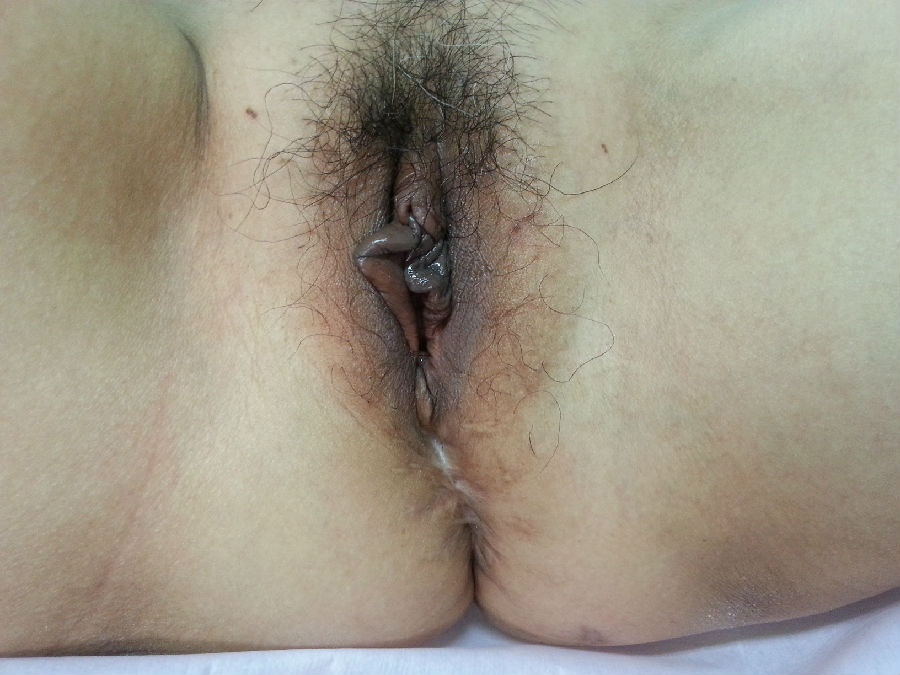
术后七个月
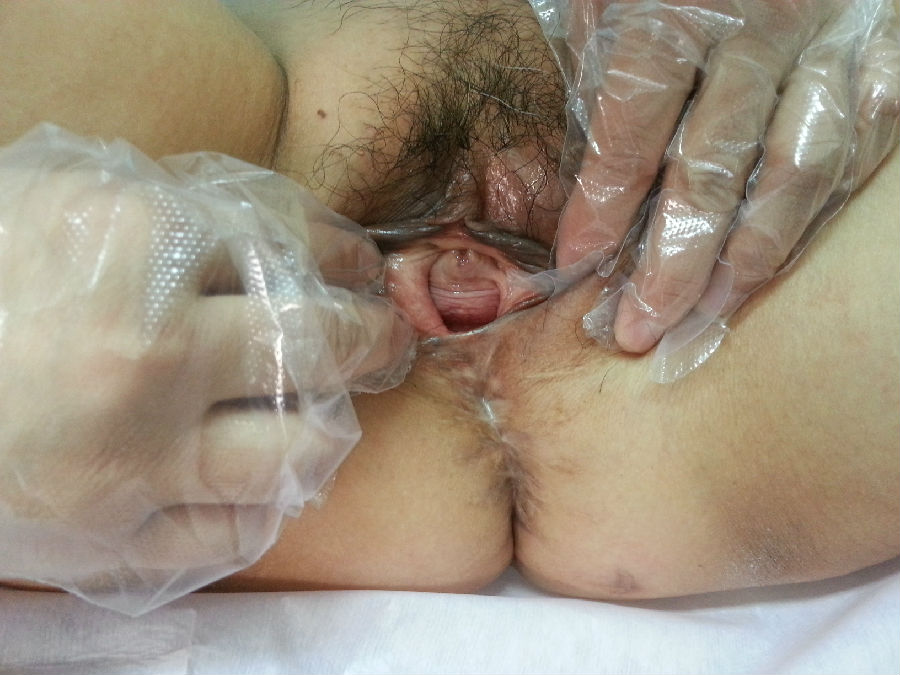
术后七个月
 妇产科在线APP下载
妇产科在线APP下载












