
2020年9月25-26日,由首都医科大学附属复兴医院、国家卫健委四级妇科内镜手术培训基地、北京医学奖励基金会、亚太地区妇科内视镜学会、国际宫腔镜培训中心亚洲分中心、北京市宫腔镜诊治中心联合主办的第28届北京国际宫腹腔镜及微创手术学术研讨会在北京顺利召开。本次会议以专题讲座、病例讨论、视频展播、专家点评等多种形式,聚焦妇科内镜技术领域的热点问题,邀请国内外著名妇产科专家进行专家讲座,与广大妇产科同道们共同讨论,分享上述领域的最新进展。妇产科在线作为会议合作媒体,为您带来分会场精彩报道。
宋磊教授:会阴裂伤与直肠会阴阴道瘘

会阴裂伤是指产妇在分娩过程中,先露通过会阴处(阴道口到肛门之间的软组织、包括皮肤、肌肉和筋膜等)引起的裂伤。III度和IV度会阴裂伤是分娩过程中的严重并发症,如修补后发生伤口愈合不良,可导致直肠阴道瘘或直肠会阴瘘。中国人民解放军总医院宋磊教授指出,正确的会阴裂伤缝合方法和缝合技术是防止直肠会阴阴道瘘的关键,如分娩时发现会阴III、IV度裂伤,应在胎盘娩出后立即修补,最晚不可超过24小时,如超过24小时,应告知患者保持伤口局部清洁,一周后温水坐浴,3-6月后再修补。最后,宋教授通过手术视频讲解了会阴裂伤修补过程中的需注意的问题和手术技巧,他强调,分娩时会阴裂伤修补的顺序十分重要,第一步应全层缝合直肠撕裂伤口,然后缝合括约肌两侧断端,再缝合提肛肌,建立会阴体,最后再缝合阴道壁。
郭红燕教授:卵巢高钙小细胞癌诊治特征
卵巢高钙小细胞癌是一种较为罕见的卵巢癌,发生率为1%,但预后较差,复发率高达65.1%,平均复发时间为11.5个月,常见于年轻女性,且常伴有高钙血症,由于其存在明确的明确的基因突变,采取多种靶向治疗可使患者获益。北京大学第三医院郭红燕教授首先分享了一例卵巢小细胞癌的病例,介绍了其诊治过程及指南中推荐的治疗建议,并通过文献复习分析了该疾病的发生率和特点,郭教授指出,超过90%的卵巢高钙血症型小细胞癌(SCCOHT)患者携带SMARCA4基因突变并同时有其编码蛋白(BRG1)缺失。随后,郭教授分析了该疾病的病理机制、组织学特点和多模式治疗方法,对于新发SCCOHT,在手术切除原发肿瘤病灶后,应请病理亚专科专家诊断;术后予以铂及依托泊苷为主的化疗,化疗结束后可给予高剂量巩固化疗及自体造血干细胞移植;如盆腔有局限性残留病灶,可术后辅以放疗。治疗完成后应对患者密切随访,并建议患者及亲属行基因检测。
潘凌亚教授:绝经后无症状子宫内膜增厚

绝经后子宫内膜增厚的定义为:超声检查发现绝经后无出血的妇女子宫内膜的厚度大于5mm。绝经后无症状的子宫内膜增厚是一个包括多种影像学特征的B型超声波的描述性诊断,其目标人群可能包括从生理到病理的多种原因,常常使临床在处理上处于两难的境地。北京协和医院潘凌亚教授荟萃文献分析了正常绝经妇女子宫内膜的厚度和绝经后妇女子宫内膜增厚的原因,而后重点讲解了子宫内膜增厚的诊断方法和子宫内膜增厚的处理,她指出,经阴道B超评估绝经后妇女子宫内膜厚度是一项公认的预测内膜病变的指标;但在评估子宫结构方面,MRI的价值也不可取代;宫腔镜仍然是子宫内膜病变诊断的金标准,但需注意在子宫内膜息肉、子宫肌瘤诊断中的敏感度和特异度。对于绝经后伴有阴道流血患者,需进行TVUS检查,若内膜厚度超过4-5mm,需进一步明确内膜病理诊断,以排除或诊断子宫内膜癌和癌前病变。绝经后无症状的女性,不推荐进行常规TVUS检查评估内膜厚度。
余进进教授:保留生育功能的宫颈癌根治术

根据2015年中国肿瘤患者统计数据,宫颈癌发病趋势趋于年轻化,育龄期的宫颈癌患者占10%-15%。在年轻的宫颈癌患者中,大多有保留生育功能的需求,对于早期宫颈癌患者,保留生育功能不仅具有学术价值,更具有社会意义。江南大学附属医院余进进教授介绍了保留生育功能宫颈癌根治术的理论基础、FIGO2018宫颈癌分期、保留生育功能宫颈癌根治术的发展历程、保留生育功能宫颈癌根治术的适应症、保留生育功能宫颈癌根治术的关键步骤等,她强调,进行保留生育功能宫颈癌根治术时,清扫盆腔淋巴结需注意子宫动脉周围淋巴结的清扫,必要时可做腹主动脉旁淋巴结活检。切除的盆腔淋巴结应完成放入标本袋,避免污染腹部穿刺孔造成不必要的肿瘤种植,建议开腹后将盆腹腔各组淋巴结整块送检。此外,子宫颈上端的切除是该手术成败及预后的关键,切缘阴性并与病灶距离8~10mm以上,对肿瘤预后来说较安全。
杨慧霞教授:剖宫产瘢痕部位妊娠与胎盘植入

瘢痕妊娠(CSP)指受精卵着床于前次剖宫产切口瘢痕处。妊娠早期确诊CSP,医生应建议终止妊娠,如果孕妇要求继续妊娠,应告知患者继续妊娠发展为PAS的可能,分娩时切除子宫风险较高,严重者孕期存在子宫破裂出血的风险。北京大学第一医院杨慧霞教授首先分享了多例剖宫产瘢痕部位妊娠及严重胎盘植入(PAS)的病例,并一再强调如果CSP患者没有继续妊娠的需求,应及时早终止妊娠,有继续妊娠需求的患者,风险极大,需要严密监测,并转诊到有条件的医院进行后续的监测与治疗。PAS的发病逐年增高,并且临床上时常见到无剖宫产史的PAS患者,因此,除CSP外,还需重视有多次宫腔手术史的患者孕期超声检查,及早进行PAS诊断。杨教授介绍了FIGO、SMFM、ACOG、RCOG等各国学会对PAS处理的推荐,结合北京大学第一医院的经验,她指出,多学科管理对于PAS的救治十分重要,多学科配合下的PAS择期CS术优于急诊手术;孕期应及早诊断PAS,对于可疑的PAS患者应转诊至具有处置条件的上级医院进行评估和随诊。最后,杨教授还分享了严重PAS手术时手取胎盘术+子宫成形术的手术技巧。
刘欣燕教授:如何精确诊断早期剖宫产瘢痕妊娠及终止妊娠的标准如何把握

北京协和医院刘欣燕教授表示,剖宫产瘢痕妊娠的影像学诊断需注意三点,包括子宫前壁下段肌层内可见妊娠囊、子宫前壁下段肌层菲薄或消失(2/3厚度不足5mm)、CDFI显示下段局部丰富血流信号。在超声诊断方面,刘教授结合剖宫产瘢痕妊娠的超声图像,分享了判断“妊娠囊种植于子宫前壁下段”的简易方法,即在超声图像上画一条垂直于子宫倾斜轴的中心线,如果妊娠囊的中心在这条线以下,靠近子宫颈,则基本可以确定是CSP(在极少数情况下可能为子宫颈妊娠),如果妊娠囊的中心线在这条线以上,靠近子宫底,则为正常的子宫内妊娠。在终止妊娠的标准方面,中华医学会计划生育学分会建议一旦诊断CSP,应尽早终止妊娠,美国SMFM也在有关CSP的指导意见中表明,反对CSP的期待治疗(证据等级为IB)。刘教授认为,早期CSP的精确诊断关键在于看清“着床位置”,终止妊娠指征取决于预测继续妊娠发生胎盘植入的风险。
隋龙教授:再谈剖宫产切口憩室:如何选择合适的手术路径

CSD是剖宫产术的远期并发症之一,34%的CSD患者有月经后出血淋漓不净的表现。在有剖宫产术史的妇女中,检查方法不同,CSD的发生率也不同,经阴道超声为24%~70%,经阴道超声宫腔造影为56%~84%。复旦大学附属妇产科医院隋龙教授分析了CSD的发病原因、辅助检查、手术治疗、非手术治疗及疗效,并介绍了2项宫腔镜子宫切口憩室整复的临床研究,其中一项研究显示,宫腹腔镜联合治疗的有效率为85.37%,但手术时间长,费用贵,出血稍多;宫腔镜治疗的有效率为78.95%,手术时间短,费用少,出血少。另一项研究提示,宫腔镜治疗有效率为83.3%,该研究的病因分析显示,解剖因素、切口因素、炎症因素和子宫内膜异位因素与CSD的发生均有相关。根据现有的文献研究,隋教授认为,CSD的发病原因需进一步明确,剖宫产术式、切口部位选择、缝合方法等诸多因素仍值得探讨,该疾病的诊疗规范形成尚需更多循证医学证据支持。
杨清教授:宫角妊娠的临床诊断和分析

宫角妊娠是一种特殊部位的妊娠(受精卵种植在宫角部),临床罕见,仅占异位妊娠发病率的2-4%,虽然发病率较低,但由于宫角部肌层薄,血运丰富,在妊娠过程中,随着孕周增长极易发生宫角肌层破裂,出血凶险,诊断延迟可危及生命,因此,需重视早期诊断和早期治疗。中国医科大学附属盛京医院杨清教授从宫角妊娠的临床特点与病因、诊断方法与分型、治疗方案与随访等方面对宫角妊娠的临床诊治给予了详细的讲解。她指出,超声对宫角妊娠早期诊断有重要价值,MRI成像可为宫角妊娠的临床诊治提供更多信息,其治疗应遵循个体化原则,宫腔镜、腹腔镜可在直视下观察,确认宫角妊娠病灶大小、位置,可彻底清除妊娠病灶,止血,并且创伤小,安全性好,值得首选。但需要注意的是,宫角部位穿孔或高风险的宫腔镜手术,可行腹腔镜监测。
Luis Alonso Pacheco教授:应用宫腔镜治疗剖宫产瘢痕憩室
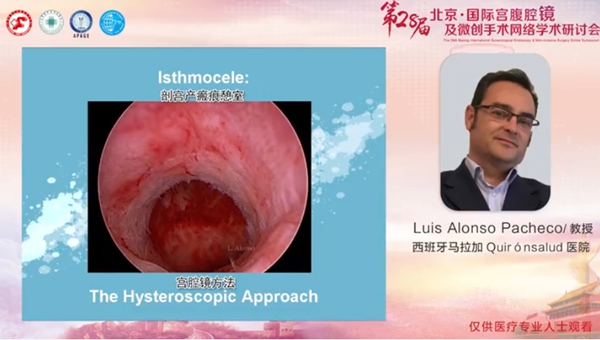
西班牙马拉加Quirónsalud医院Luis Alonso Pacheco教授从剖宫产憩室相关症状的发病机制、宫腔镜整复技术、剖宫产瘢痕憩室最佳的治疗方法三个方面讲解了剖宫产瘢痕憩室治疗的相关问题。剖宫产瘢痕愈合不全可导致子宫瘢痕部位的子宫肌层受损,并且其与某些症状相关,如月经量增多、腹痛、性交困难、痛经等。子宫瘢痕憩室的发病率在24%~56%之间,由于诊断及定义不同,发病率在不同地区差异较大。憩室患者的典型症状表现为月经后异常出血,量少,颜色深,通常持续2-12天,憩室的大小与出血量和持续时间有直接关系。剖宫产瘢痕处的子宫肌层受损也可出现不同的临床症状,这些症状可能是由慢性炎症引起的或与淋巴细胞浸润有关。剖宫产瘢痕憩室的诊断是基于病史、临床表现和不同的诊断工具,如超声、宫腔镜等,超声是月经后出血患者的一线诊断方法。
童晓文教授:女性盆底重建的个人经验(1985.06~2020.08)

上海东方医院童晓文教授介绍了自己从1985年到2020年间亲身经历的各种盆底手术,包括尿道下段悬吊术、阴道折叠治疗压力性尿失禁、MMK手术、Burch、骶棘韧带悬吊术、骶骨阴道固定术、全盆底重建术等。他表示,网片本身材料没有任何缺陷,是尿失禁的手术中很好而且很有用的武器,但医生需要有熟练的手术技术才能使网片发挥其应有的优势。此外,培训也非常重要,在规范的、病例数较多的中心研修,独立进行手术后患者的并发症发生率和复发率可能会更低。在盆底手术发展的过程中,出现了越来越多的术式,童教授指出,掌握的这些术式的方法就是深刻认识到术式方法都是为治疗目的服务。他还强调,盆底手术的最终的目的是“在正确的位置制造形状合理和稳定的疤痕”。
孙大为教授:中国大陆单孔腹腔镜NOTES妇科应用现状及进展

单孔腹腔镜手术体现了外科手术的人文关怀,在治愈疾病的同时保证患者的生活质量。北京协和医院孙大为教授围绕微创外科历史、妇科VNOTES的优势和定位、妇科单孔腹腔镜及NOTES的学术探索、器械研发与创新、中国大陆妇科单孔腹腔镜和NOTES现状等方面进行报告,认为妇科VNOTES的定位应该是经脐单孔腹腔镜向经自然腔道腔镜手术过渡的转折点,临床发展过程中,有意义的创新、技术的推广、人才的培养是十分重要的。此外,孙教授还结合手术视频分享了VNOTES子宫肌瘤剔除、附件囊肿切除手术的前入路和后入路技巧、经验,提出纯式NOTES经阴道腹腔镜全子宫双附件切除术在理论和实践上均是可行的。
张军教授:内膜癌遭遇冠心病--评估与抉择

子宫内膜癌与冠心病存在一些共同的高危因素,如肥胖、高血压、糖尿病,这些高危因素均好发于老年女性。首都医科大学附属安贞医院张军教授表示,由于存在共同的高危因素,内膜癌患者需关注心血管合并症的诊断,冠心病的患者发现内膜癌后应关注围手术期心血管风险评估与管理。张教授分享了专家共识中对内膜癌合并冠心病患者的诊治推荐和自己的诊治体会,她强调,应避免严重冠心病患者PCI前的非心脏手术,PCI前需由心脏科医生及麻醉科、妇科医生多学科决定是否术前心脏血运重建,PCI术后需要关注的手术与停药的时机,并谨慎评估血栓与出血的风险,早期停用抗血小板药物风险极高。
张勇教授:盆腔器官脱垂诊治新进展与决策思考

盆腔器官脱垂的手术治疗适用于中盆腔缺损,包括III~IV度子宫脱垂或阴道穹窿脱垂;高龄;无法耐受过长时间手术,无性生活要求者,手术原则是修补缺陷组织,恢复解剖结构,适当合理应用替代材料,体现微创化和个体化。绵阳市中心医院张勇教授介绍了盆底手术的发展和各手术路径下手术的优势和缺陷,他表示,新的观念和技术给了我们治疗盆腔器官脱垂的许多新的方法,其疗效有待临床观察和循证。治疗方案应根据患者年龄、病情、医院技术条件和患者医院进行个体化、精准化设计。
凌斌教授:腹腔镜下卵巢肿瘤剔除术的创新实践

腹腔镜现已广泛应用于临床,是医学上一个里程碑,虽然其优势显著,但FDA于2014提出了一个黑框警告,建议医生在腹腔镜下子宫肌瘤剔除术时停止使用电动粉碎器。然而,在这种手术方法目前仍在延续,毋庸置疑,这种“创新技术”必须改进完善。中日友好医院凌斌教授认为,使用腹腔镜治疗卵巢肿瘤时,囊肿无疑是一个潘多拉魔盒,如操作不当可能造成化学性腹膜炎、粘液性腹膜瘤、肿瘤盆腹腔播散、腹壁穿刺孔种植等问题,因此,需要重视腹腔镜手术的密闭性。凌教授介绍了一种腹腔镜下肿瘤隔离防护剔除的装置,并分享了一例腹腔镜卵巢肿瘤全密闭剔除术的视频,强调了无瘤原则的重要性。
王建六教授:子宫内膜癌保留生育功能多学科联合治疗

子宫内膜癌患者保留生育功能的治疗需要多学科协作完成,涉及科室包括妇科、产科、生殖、内科、中医科、超声影像科、儿科等。保留生育功能的适应症为:年龄小于40岁;子宫内膜腺癌;高分化;无子宫肌层浸润;血清125正常;孕激素受体阳性;无生育障碍;有良好的随访条件;渴望保留生育功能。北京大学人民医院王建六教授从子宫内膜癌保留生育功能的治疗方法、治疗疗效、生殖助孕、孕期监测、分娩期处理、子代发育监测等方面讲解了子宫内膜癌保留生育功能多学科联合治疗中需要关注的问题,并分享了一项全国子宫内膜癌保留生育功能的多中心研究,该研究显示,子宫内膜癌保留生育功能患者的子代具有较高的BMI、甚至更优的发育行为和社会生活行为评分。
翟建军教授:妇产科危急重症识别

妇产科的危急重症主要为休克、外伤、疼痛和出血。首都医科大学附属北京同仁医院翟建军教授指出,妇产科危重症诊治常见的误区在于医生往往只注意到了妇科的问题,而忽略了全者全身的情况,合并症情况和患者出现的场合。翟教授以妇科急腹症为例,重点讲解了妇科急腹症常见的误区,他强调,对于妇科急腹症的诊断,应仔细询问病史,同时进行体格检查,必要时需进行其他辅助检查,对于所有急腹症患者都应常规化验血、尿常规,如患者有上腹痛需检查血尿淀粉酶,育龄期女性下腹痛应常规检查尿HCG。
王世军教授:妇科手术肠道损伤的诊断和处理

首都医科大学附属宣武医院王世军教授介绍了妇科手术肠道损伤的诊断与处理,他指出,如术中发现疑似肠道损伤时,应仔细检查出血、肠液、肠壁完整性、颜色和气味,如确定出现损伤可根据肠道损伤的情况和周围组织的情况进行损伤肠壁缝合、肠管壁部分切除缝合修补、肠管部分切除、端端或端壁吻合或肠管腹壁造瘘。对于术后肠道损伤的诊断应先询问患者症状,包括患者是否出现腹痛、腹胀、发烧、恶心、心悸、气短等,询问时应注意症状出现的的先后顺序,诊断需结合立位腹部平片、盆腹腔CT、直肠逆行造影等检查确诊,明确诊断后可根据患者具体情况选择保守治疗或手术治疗,能保守治疗的情况下尽量选择保守治疗。
米鑫教授:卵巢癌手术视频

北京市顺义区妇幼保健院米鑫教授首先介绍了腹腔镜下卵巢肿瘤细胞减灭术的发展史、手术现状,而后通过多个肿瘤细胞减灭术视频分享了自己的手术体会。他表示,在使用腹腔镜进行肿瘤细胞减灭术时需要做好肠道准备,一方面保证术中视野暴露清晰,另一方面以备必要时肠修补、肠段切除、肠造瘘等;有肿瘤侵润(如脾、结肠、直肠、膀胱)等,需与有腹腔镜手术经验的外科医师联合手术;采用“卷地毯”方式切除全腹膜病灶,可提高病灶切净率。
应小燕教授:一个巨大卵巢癌手术经历
南京医科大学第二附属医院应小燕教授分享了一例巨大卵巢癌患者的手术过程,该患者的特点为卵巢包块的病灶大,但并未出现转移。手术中对于囊性结构的处理,先进行了荷包缝合,而后在荷包上切一个小切口,放入吸引器,以充分将囊腔中的粘液吸出引流。该病例处理的难点在于,病灶较大,需先从一侧处理,虽然患者存在腹壁粘连,好在粘连疏松,处理起来并不困难,但娩出病灶却非常不容易。应教授表示,手术前医生团队十分担心患者的心脏问题,考虑到包块取出后突然减压是否会引起心脏功能无法耐受,但最后经过全面的评估后认为患者可以耐受手术,遂进行了全子宫+双附件+大网膜切除术。
康山教授:不同类型输尿管膀胱移植手术

输尿管膀胱再植术有5种术式,包括经膀胱内的术式、经膀胱外的术式、膀胱腰大肌悬吊术、膀胱瓣成形术、肾脏下降固定术。河北医科大学第四医院康山教授逐一讲解了5种术式的适应症和手术步骤,其中,经膀胱内的术式,适合损伤范围在3cm以内,双侧输尿管-膀胱再植的病例,手术时首先需要切开膀胱,由输尿管开口处向上游离输尿管4~5厘米,将输尿管由此口带出,在此口上方5cm处膀胱壁再戳一孔,将输尿管带回膀胱,随后在两孔间分离膀胱粘膜,形成粘膜下隧道,将输尿管经隧道牵回第一孔,最后缝合固定输尿管。最后,康教授结合手术视频对该术式进行了更为直观细致的讲解。
林忠教授:罕见泌尿生殖瘘病例报道

广西壮族自治区生殖医院林忠教授分享了一例患者既往无血尿、月经尿、周期性腹痛、阴道流液等不适,也无盆腔炎、阑尾炎及其他盆腹腔手术史、生育史和剖宫产史。林教授对该病例提出疑问,该患者是否为膀胱-输卵管瘘?为什么原因引起?原发还是继发?随后她介绍了该患者的治疗过程,并荟萃文献对上述问题进行了探讨。文献检索的4例膀胱-附件瘘管均为感染引发,而该患者无盆腹腔感染病史,为输卵管畸形合并原发性膀胱-输卵管瘘,是临床中十分罕见的一个病例。










 妇产科在线APP下载
妇产科在线APP下载












