



超声在胎儿心脏方面有着非常重要的临床应用,为了深入交流最新技术进展并提高规范化诊断水平,由上海新华医院与GE公司主办的“胎儿心脏病论坛暨妇产超声学组会议”将于2015年8月22日举办,会议邀请了业内著名的超声领域专家前……[详细]
盆底超声规范化:临床实践与应用策略为保证会议质量,本次会议采取限额报名(200名),名满即止。
本次会议不接受短信报名方式,因容易出现差错,还请各位专家尽量选择电子邮件报名。
报道时间:8.27号全天(广武酒店),8月28号上午(中山三院综合楼20楼)……[详细]
本文出自中华围产医学杂志,2012;15(12):753-756
北京军区总医院附属八一儿童医 刘敬
通用电气(中国)有限公司 曹海英
超声是临床上常用的重要影像学检查手段之一。然而,由于肺泡内充满气体,超声波在遇到气体时会发生全反射,因此,长期以来对肺脏疾病的诊断被认为是超声的“禁区”。但近年来,随着认识的提高,这一“禁区”已逐渐被打破,而且技术日益成熟,超声已成为一种重要的检查和监测手段而被用于肺疾病的诊断[1-8]。很多过去主要依赖胸部x线检查诊断的肺部疾病,现在不但可以借助超声很容易作出诊断,而且具有诸多独特的优点,如简便、可在床边开展、可以随时检测、便于动态观察,尤其重要的是不但可以及时做出诊断,而且避免了被检查者、同病室其他患儿及医务人员免遭射线损伤。由于肺超声具有极高的准确性与可靠性,在某些先进的新生儿重症监护单位已经替代胸部x-ray而成为新生儿肺疾病的一线诊断手段[9]。本文对新生儿常见肺疾病如呼吸窘迫综合征(respiratory distress syndrome, RDS)、新生儿暂时性呼吸增快症(, TTN)和气胸(pneumothorax)等的超声影像学特点予以简介,以促进肺脏超声在国内新生儿领域内的应用。
一、探头的选择
新生儿肺脏超声使用频率为9.0~14.0 MHz的高频线阵探头,可以提供较高的分辨率。在
没有合适线阵探头时,也可以考虑使用高频凸阵探头。
二、探查位置及分区
通常以腋前线、腋后线为界,将肺脏分成前、侧、后3个区域,即两侧肺脏被分为6个
区域。患儿可仰卧、侧卧或俯卧。在检查时,需对肺脏的各个区域分别进行纵向(探头与肋骨垂直)或横向(探头沿肋间隙走行)扫查,但以纵向扫查(与身体纵轴平行)最为重要和常用。
三、肺超声常用术语
1.胸膜线(pleural line):在超声下胸膜呈光滑、规则的线性高回声,称为胸膜线,位
于两肋骨之间,正常情况下宽度不超过0.5mm。在超声下可见胸膜线随呼吸运动而运动,称之为“肺滑”[10]。如胸膜线粗糙、增厚(>0.5mm)或不规则则为异常[11]。
2.A-线(A-line):因胸膜-肺界面声阻抗的差异所产生的水平伪像,超声下呈一系列与胸膜线平行的线状高回声,位于胸膜线下方,彼此间距相等 [12]。
3.B-线(B-line):超声波遇到肺泡气-液界面产生的反射所形成的伪象,超声下表现为一系列起源于胸膜线并与之垂直、呈放射状发散至肺野深部、并直达扫描屏幕边缘的线样高回声[13]。正常儿童或成人肺脏在超声下见不到B线,但由于胎儿肺脏富含液体,因此新生儿在超声下常可以看到少量B线,常于生后24-36小时内完全消失[14]。
4.肺实变(lung consolidation):超声影像呈“肝样变(hepatisation)”、伴支气管充气征(air bronchograms)或支气管充液征(fluid bronchograms)的肺组织[15]。
5.肺岛(spared areas):在纵向切面至少有一个肋间区域大小的、周围被肺泡-间质综合征(alveolar-interstitial syndrome,AIS)区域包绕着的正常肺组织[16]。
6.肺泡-间质综合征(AIS):肺野内存在3条以上B线或每一检查区域均呈“白肺”样改变时称为肺泡-间质综合征[11,13,16]。
7.弥漫性白肺(bilateral white lung):肺野的六个区域均表现为密集的B线,A-线消失,没有“肺岛”存在[11,13,16]。“白肺”是严重AIS的表现,由于肺间质和肺泡存在大量液体所致。
8.(interstitial syndrome):纵向扫查、在两个肋骨之间有多条(有3条以上)“彗星尾征”存在时称为间质综合征,自肺-胸壁界面向远处展开[17]。
9.彗星尾征(comet-tail artifacts):由于肺内存在较多液体,超声波在遇到肺泡气-液界面产生多重反射而形成的一种伪像[13,18]。超声下表现为起源于肺-胸壁界面、呈扇形向深部展开、犹如一个彗星尾巴而直达扫描屏幕的边缘的高回声反射。鉴于B-线与彗星尾征产生原因与机制基本一致,目前倾向于对二者不加区别。
10.肺(lung pulse):肺滑消失、但在胸膜线处可见肺脏随心脏的搏动而搏动[19]。
11.肺点(lung point):正常肺组织与病变肺组织的交界点[20]。
12. 双肺点(double lung point) :由于病变程度或性质的不同,在肺脏超声影像上,上下肺野之间所形成的明显的分界点,称为双肺点[14]。
13.肺滑(lung sliding):在超声下、于胸膜线处可以见到的脏层胸膜与壁层胸膜随肺脏呼吸运动而产生的一种水平方向的相对滑动[21]。
四、正常新生儿肺超声影像学特点
新生儿正常肺组织在超声下呈低回声(黑色),胸膜线光滑、清晰、规则、宽度不超过0.5mm,A-线清晰显示,无(出生3天以后)或仅有少数几条B线(出生3天以内)、无肺泡-间质综合征无明显胸腔积液[6,9,11,14](图1)。
五、新生儿几种常见肺疾病的超声影像学特点
1.RDS
超声诊断RDS的敏感性是100%、特异性为92%,其超声影像学特点主要包括[11,15,22]:肺实变及支气管充气征(敏感性83.3%、特异性100%)、肺泡间质综合征(敏感性100%、特异性0%)、胸膜线异常(敏感性100%、特异性45%)、肺滑减少或消失(敏感性100%、特异性100%)、肺岛消失(敏感性100%、特异性100%)、胸膜积液(敏感性66.6%、特异性5%)、肺搏动(敏感性50%、特异性100%)及等(图2)。
2.TTN
双肺点是TTN的特异性声像图特点,敏感性和特异性均为100%[14];在健康新生儿及其他肺疾病,如RDS、肺不张、气胸、肺炎、肺出血时均无此发现。其他常见表现有胸膜积液(敏感性95%、特异性33.3%)、肺脉冲(敏感性0%、特异性50%)、胸膜线异常(敏感性25%、特异性0%)、彗星尾征及弥漫性白肺等[15](图3)。
3.肺炎
超声已被广泛应用于儿童或成人社区获得性肺炎的诊断,其典型和常见超声影像学表现为不同范围、不同程度、边缘不规则或呈锯齿状的低回声区,肺组织回声不均一,可见支气管充气征或动态性支气管充气征,以上提示为不同程度的实变,此外,也可见胸膜渗液,彩色或能量多普勒在实变区可见肺血流 [2,23-25]。
4.气胸
近年来,肺超声已成功用于气胸的诊断,综合文献报道,气胸的主要超声影像学特点包括明确存在的肺点(肺点对诊断气胸的敏感性是66%、特异性是100%)、肺滑消失(肺滑存在对气胸的阴性预测值为99.2%~100%)、胸膜线消失、无彗星尾征或B-线(存在彗星尾征或B-线对气胸的阴性预测值也是99.2%~100%)、由气体引起多重反射而形成的增强影像等[19-21,26,27](图4)。在气胸患者A-线是存在的,如果肺滑消失但A-线存在,则对隐性气胸诊断的敏感性和特异性分别达到95%和94%[28]。
5.肺不张
肺不张是新生儿多种疾病的合并症或并发症,如RDS、肺炎、痰液阻塞、异物等均可引起肺不张。肺不张的超声表现主要有病变区肺实变伴肺搏动、肺滑消失及平行排列的支气管充气征等[14,19],而不稳定的支气管充气征则可除外肺不张[29](图5)。
总之,超声诊断肺部疾病具有较高的敏感性、准确性和特异性,不仅在一些先进的新生儿重症监护单位肺超声已经替代x-ray检查成为肺疾病的首选诊断手段[9],甚至认为可以替代胸部CT而常规用于急诊重症医学中肺疾病的诊断,且已达成国际共识[30,31]。由于超声具有简便、无创、无射线损伤、便于床边开展、准确性与可靠性高等诸多优点,适合在新生儿重症监护病房内开展与广泛应用。
参考文献
[1]Zechner PM,Seibel A,Aichinger G,et al. ultrasound in acute and critical care medicine.
Anaesthesist,2012,61:608-617.
[2]Reissig A, Gramegna A, Aliberti S. lung ultrasound in the diagnosis and follow-up of community- acquired pneumonia. Eur J Intern Med,2012,23: 391-397.
[3]Neto FLD, Dalcin PT, Teixeira C, et al. Lung ultrasound in critically ill patients
: a new diagnostic tool. J Bras Pneumol,2012,38:246-256.
[4]Caiulo VA, Gargani L, Caiulo S, et al. Lung ultrasound in bronchiolitis: comparison
with chest X-ray. Eur J Pediatr,2011,170:1427-1433.
[5]Elia F, Verhovez A, Molino P, et al. Lung ultrasound in the reexpansion of pulmonary
atelectasis. Intern Emerg Med,2011,6:461-463.
[6]Santuz P, Bonetti P, Serra A, et al. Ultrasound-guided lung recruitment in a
young infant with ARDS. Paediatr Anaesth,2010,20: 895-896.
[7]Barillari A, Fioretti M. Lung ultrasound: a new tool for the emergency physician.
Intern Emerg Med,2010,5: 335-340.
[8]Colmenero M, Garcia-Delgado M, Navarrete I, et al. Utility of the lung ultrasound in the
intensive medicine unit. Med Intensiva,2010,34: 620-628.
[9]Cattarossi L, Copetti R, Poskurica B. Radiation exposure early in life can be
reduced by lung ultrasound. Chest, 2011,139:730-731.
[10]Lichtenstein DA, Menu Y. A bedside ultrasound sign ruling out pneumothorax in the
critical ill: lung sliding. Chest,1995,108:1345-1348.
[11]Cattarossi L, Copetti R, Macagno F, et al. Lung ultrasound in respiratory distress
syndrome: a useful tool for early diagnosis. Neonatology,2008,94:52-59.
[12]Lichtenstein DA, Lascols N, Meziere G, et al. Ultrasound diagnosis of alveolar
consolidation in the critical ill. Intensive Care Med,2004,30:276-281.
[13]Lichtenstein DA, Meziere G, Biderman P, et al. Am J Respir Crit Care Med,1997,156:1640-1646.
[14]Copetti R, Cattarossi L.The “double lung point”: an ultrasound sign diagnostic of
transient tachypnea of the newborn. Neonatology,2007,91:203-209.
[15]Dexheimer Neto FL,Dalcin Pde T,Teixeira C, et al. Lung ultrasound in critically
ill patients: a new diagnostic tool. J Bras Pneumol,2012,38:246-256.
[16]Copetti R, Soldati G, Copetti P. Chest sonography: a useful tool to differentiate acute
cardiogenic pulmonary edema from acute respiratory distress syndrome.
Cardiovascular Ultrasound,2008, 6:16.
[17]Soldati G, Copetti R, Sher S. Sonographic interstitial syndrome: the sound of lung
water. J Ultrasound Med,
2009,28:163-174.
[18]Lichtenstein D, Meziere G, Biderman P, et al. The comet-tail artifact: an ultrasound sign ruling out pneumothorax. Intensive Care Med,1999,25:383-388.
[19]Lichtenstein DA, Lascols N, Prin S, et al. The “Lung pulse”: an early ultrasound sign
of complete atelectasis. Intensive Care Med,2003,29:2187-2192.
[20]Lichtenstein D, Meziere G, Biderman P, et al. The “lung point”: an ultrasound sign
specific to pneumothorax.
Intensive Care Med,2000,26:1434-1440.
[21]Elia F, Ferrari G, Molino P, et al. Lung ultrasound in postprocedural pneumothorax.
Acad Emerg Med,2010, 17:e81-82.
[22]Bober K,Swietliński J.Diagnostic utility of ultrasonography for respiratory distress
syndrome in neonates. Med Sci Monit,2006,12:CR440-446.
[23]Caiulo VA, Gargani L, Caiulo S, et al .Lung ultrasound characteristics of community-acquired pneumonia in hospitalized children. Pediatr Pulmonol,2012,DOI: 10.1002/ppul.22585
[24]Cortellaro F, Colombo S, Coen D, et al. Lung ultrasound is an accurate diagnosis too
for the diagnosis of pneumonia in the emergency department. Emerg Med J,2012,29:19-23.
[25]Blaivas M. Lung ultrasound in evaluation of pneumonia. J Ultrasound Med,2012,31:823-826.
PMID:22644677
[26]Soldati G, Testa A, Sher S, et al. Occult traumatic pneumothorax: diagnostic accuuacy of lung
ultrasonography in the emergency department. Chest, 2008,133:204-211.
[27]Volpicelli G. Sonographic diagnosis of pneumothorax. Intensive Care Med,2011,37:224-232.
PMID:22416161
[28]Lichtenstein DA, Meziere G, Lascols N, et al. Ultrasound diagnosis of occult pneumothorax.
Crit Care Med,
2005,33:1231-1238.
[29]Lichtenstein D, Meziere G, Seitz J. The dynamic air bronchogram: a lung ultrasound signs
of alveolar consolidation ruling out atelectasis. Chest,2009,1421-1425.
[30]Xirouchaki N, Magkanas E, Vaporidi K, et al. Lung ultrasound in critically ill patients:
comparison with bedside chest radiography. Intensive Care Med,2011,37:1488-1493.
[31]Volpicelli G, Elbarbary M, Blaivas M, et al. International evidence-based recommendations
for point-of-care lung ultrasound. Intensive Care Med,2012,38: 577-591.
新生儿肺疾病的超声诊断—图谱
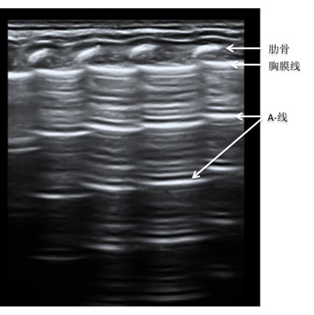 图1 新生儿正常肺脏超声表现 图1 新生儿正常肺脏超声表现 |
|
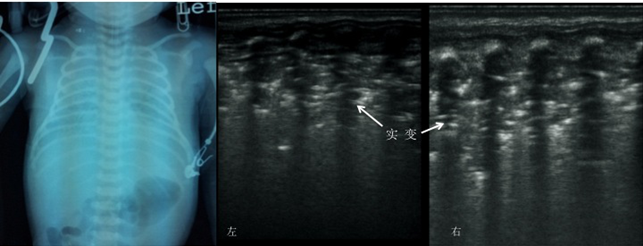 图2:RDS 临床表现、动脉血气分析及胸部x-ray(Ⅳ级)均符合RDS,超声表现为肺野内大面积实变影伴支气管充气征(白色虚线内区域,其内的白色亮点或亮线为支气管充气征)、胸膜线与A-线消失。 |
|
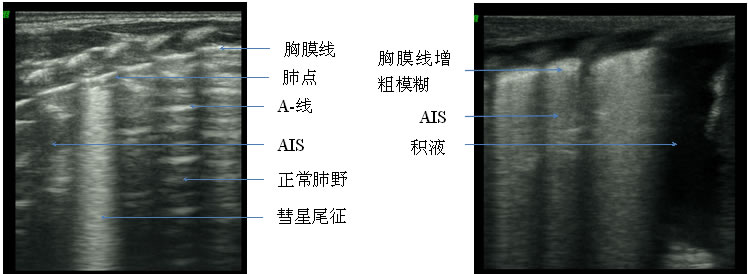 图3 TTN 临床表现、动脉血气分析及胸部x-ray均符合TTN的临床特点,超声下左肺(左图)内可见典型彗星尾征、胸膜线正常完整、AIS区域内A-线消失但正常肺野内A-线正常存在,右肺(右图)可见胸膜线增粗模糊、严重AIS、胸腔积液、A-线消失。 |
|
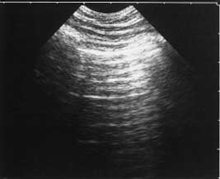 |
图4 气胸 A-线清晰可见,胸膜线消失,未见B-线或彗星尾征,实时超声(动态)下肺滑消失。(引自Lichtenstein D,et al. Intensive Care Med,2000,26:1434)。 |
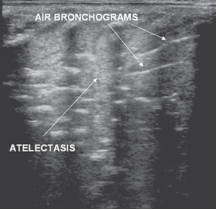 |
图5 肺不张 机械通气治疗患儿,超声下可见大面积实变区(atelectasis),实变区内可见特征性的平行排列的支气管充气征(air bronchograms)。 |