共识意见:
●绝经后阴道流血需给予迅速有效的检查,以除外或明确EC及EIN。
●绝经后阴道流血患者的阴道超声检查提示子宫内膜≤4mm时,阴道超声检查足够,无需进一步评估。(因为Em≤4mm对EC的阴性预测值为99%)绝经后阴道出血早期的:阴道超声作为初始检查,为子宫内膜取样的良好替代。
●对于经规范子宫内膜取样,但组织获得量少,不足以做出诊断时,可行阴道超声检查。
●如果盲刮后病理没有提示子宫内膜增生或恶性肿瘤,应行进一步检查来明确持续性或复发性绝经后阴道流血患者的病变性质,推荐宫腔镜下诊刮。
●绝经后阴道流血的女性若超声显示的子宫内膜为偏厚、回声欠均,应行宫腔声学造影sonohysterography,规范宫腔镜或子宫内膜取样。
●绝经后阴道流血的女性当阴道超声提示内膜增厚,回声不均时,应行宫腔声学造影、宫腔镜检查或内膜取样。
●如盲刮未提示子宫内膜增生或恶性病变,应行进一步检查评估持续性或复发性绝经偶阴道流血的病因,例如宫腔镜下诊断性刮宫术。
●当子宫平位、患者肥胖、并发子宫肌瘤、腺肌瘤或既往子宫手术史均会增加阴道超声的评估(子宫内膜厚度及回声)难度。
●鲜有EC患者的子宫内膜厚度<3mm,但需除外ii型子宫内膜癌,当绝经后女性出现持续性或复发性阴道流血时不论患者内膜厚度均应立即行子宫内膜组织学评估。< p="">
●尽管应依据患者是否具有高危患病风险进行个体化评估,但是我们应该认识到:无绝经后阴道流血的女性,即使偶然超声检查发现子宫内膜厚度>4mm,不推荐进一步病情评估。
子宫内膜癌是美国女性的常见肿瘤之一,2017年美国子宫癌的新增病例数为61,380例,其中92%为子宫内膜癌。绝经后罹患子宫内膜癌的女性,90%的比率合并阴道流血,但绝经后阴道流血的常见原因多为阴道或子宫内膜的萎缩。结合年龄及是否合并患癌高危因素,绝经后阴道流血的女性中约有1-14%的女性罹患子宫内膜癌。我们需要针对绝经后阴道流血采取快速、有效的评估方法以明确诊断是否罹患子宫内膜癌或子宫内膜上皮内瘤变(endometrial intraepithelial neoplasia,EIN)。鉴于此,医师协会制定此共识以说明经阴道超声对绝经后阴道流血患者的评估意义以及对绝经后无症状女性偶然超声发现的子宫内膜增厚的意义。
经阴道超声检查:
于子宫纵切位行超声检查子宫内膜时,应取宫腔内膜线前后缘的最厚处进行测量。基于先前针对超声和子宫内膜活检一致性的多个研究的可信赖数据,我们认为,当绝经后阴道流血女性的子宫内膜薄于4-5mm时,可基本排除内膜癌的可能。这一结论很快被多中心的众多研究所证实(表1)。从表1中,我们看到,当把子宫内膜厚度设置为4mm时,对EC的阴性预测值>99%。因此,当绝经后阴道流血的患者,阴道超声提示子宫内膜≤4mm时,无需进一步检查。
表 1. 绝经后阴道流血女性子宫内膜厚度与内膜癌的关系
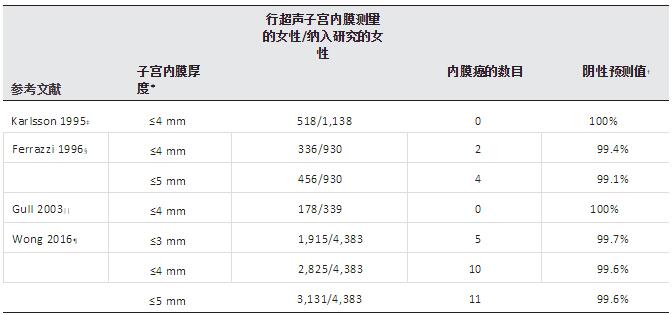
*阴道超声测量子宫内膜。
?阴性预测值::阴性的结果是真实情况反应的几率。
?KarlssonB,GranbergS,WiklandM,YlostaloP,TorvidK,MarsalK,etal.Transvaginalultrasonographyoftheendometriuminwomenwithpostmenopausalbleeding— a Nordicmulticenter study. Am J ObstetGynecol1995;172:1488–94.
§FerrazziE, Torri V, Trio D, Zannoni E, Filiberto S, Dordoni D. Sonographic endometrialthickness: a useful test to predict atrophy in patients with postmenopausalbleeding. An Italian multicenter study. Ultrasound Obstet Gynecol1996;7:315–21.
||GullB, Karlsson B, Milsom I, Granberg S. Can ultrasound replace dilation andcurettage? A longitudinal evaluation of postmenopausal bleeding andtransvaginal sono- graphic measurement of the endometrium aspredictors of endometrial cancer. Am JObstet Gynecol 2003;188:401–8.
?WongAS,LaoTT,CheungCW,YeungSW,FanHL,NgPS,etal.Reappraisalofendometrialthicknessforthedetectionofendometrialcancerinpostmenopausalbleeding: aretrospective cohort study. BJOG 2016;123:439–46.
阴道超声应成为绝经后阴道流血患者的初始评估方法。但是仅限于超声提示子宫内膜菲薄时,无需进一步检查评估;当阴道流血表现为持续性或复发性时,应继续其他检查评估病情。当患者为绝经后阴道流血初始阶段时,阴道超声作可为子宫内膜取样的良好替代。对于子宫内膜癌及子宫内膜增生罹患风险低的女性,阴道超声检查无异常后,无需进一步检查。子宫内膜取样亦是绝经后阴道流血女性的首选检查方法。初次检查时,选阴道超声或子宫内膜取样其一即可。
子宫内膜癌的临床危险因素包括,但不限于:高龄、肥胖、非对抗性雌激素应用、合并某些共患病(如:多囊卵巢综合征,二型糖尿病,宫颈细胞学检查见非典型腺细胞),及妇科肿瘤家族史。对绝经后阴道流血女性的评估,应全面考虑是否合并上述高危因素。香港的一项基于不同截断值对子宫内膜癌检测率的研究显示(包含了4,383名女性的回顾性研究),应依据可使用资源、患病率及再检查可接受检测率,推荐超声后的进一步检查。绝经后阴道流血合并子宫内膜癌及子宫内膜上皮内瘤变高危因素(基于临床危险因素或临床表现)的女性,应选取子宫内膜取样为一线检查。表2显示了不同检测阈值时,阴道超声对子宫内膜癌的漏诊率。
表2. 不同子宫内膜厚度对内膜癌漏诊率的复合数据
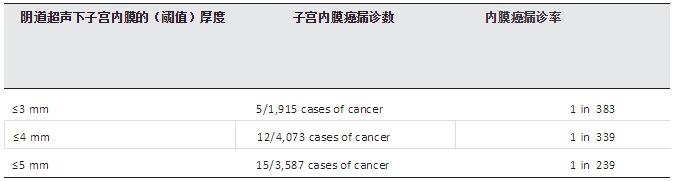
Data from Karlsson B,Granberg S, Wikland M, Ylostalo P, Torvid K, Marsal K, et al. Transvaginalultrasonography of the endometriuminwomenwithpostmenopausalbleeding—aNordicmulticenterstudy.AmJObstetGynecol1995;172:1488–94;
Ferrazzi E, Torri V, Trio D,Zannoni E, Filiberto S, Dordoni D. Sonographic endometrial thickness: a usefultest to predict atrophy in patientswith postmenopausal bleeding. An Italian multicenter study. Ultrasound ObstetGynecol 1996;7:315–21; GullB,KarlssonB,MilsomI,GranbergS.Canultrasoundreplacedilationandcurettage?Alongitudinalevaluationofpostmenopausalbleedingandtransvaginalsonographicmeasurementoftheendometriumaspredictorsofendometrialcancer.Am J ObstetGynecol 2003;188:401–8;
andWong AS, Lao TT, Cheung CW, Yeung SW, Fan HL, Ng PS, et al. Reappraisal
ofendometrialthicknessforthedetectionofendometrialcancerinpostmenopausalbleeding:aretrospectivecohortstudy. BJOG2016;123:439–46.
以4mm为子宫内膜的截断值时,阴道超声的阴性预测值最高,大于99%。但是,子宫内膜的增厚,也不一定意味着病变的存在。也就是说,子宫内膜菲薄的女性更大的可能是为未患病人群,但是我们也应该知道某些特殊情况的存在。诸如II型子宫内膜癌(子宫浆乳癌,粘液腺癌及透明细胞癌)。复发性或持续性绝经后阴道流血的患者,即便超声提示子宫内膜菲薄,亦需行组织学评估。子宫内膜取样,简单易操作,是组织学评估的首选方法。若盲刮未发现子宫内膜增生性病变或恶性病变,则需进一步检查,来评估持续性及再次阴道流血的原因,如宫腔镜下诊刮术。
阴道超声对子宫内膜的测量,虽无法完全准确无误,但应尽规范、准确、可重现。测量内膜厚度时,需垂直于子宫纵切面内膜线的方向,选取最厚处读数。子宫平位、患者肥胖、合并子宫肌瘤或腺肌瘤,及既往的子宫手术史,均会增加超声测量内膜及评估回声的难度。当超声发现子宫内膜增厚或回声不均时,因进一步行超声子宫腔显影术、宫腔镜检查或子宫内膜取样。另外,当有子宫腔积液时,不应将积液的厚度包含在内膜的测量中。若发现子宫内膜异常,务必行内膜取样以明确病变。
活检组织量少无法诊断的处理:
我们常会碰到这样的情况,取样所得子宫内膜组织过少,无法诊断。一项绝经后阴道流血女性的阴道超声和子宫内膜活检的研究显示,97名女性中子宫内膜厚度小于5mm的患者中有82%(45人)能够取样(pipelle取样器),但其中仅27%取材量满意。取材量与生育史及宫腔深度无关。另一项对绝经后阴道流血女性的荟萃分析显示:子宫内膜取样失败(不能取样+取材量不足)的比率为0-54%。总的来说,pipelle取样体积和/或质量不足的比率为10.4%。
当患者已行子宫内膜取样但限于所取组织量不足无法诊断时,阴道超声可起到初步定性的的作用。在一研究中发现,异常子宫出血的患者29.8%会存在子宫内膜取材量过少,但是2年的随访发现无一例子宫内膜增生或癌变发生。因此,与表1结论相致,当绝经后阴道流血患者的阴道超声检查满意(子宫内膜菲薄),即使内膜取样量不足,亦无需进一步检查。但是,考虑到罕见类型的子宫内膜癌(如II型子宫内膜癌)可表现为菲薄的内膜(甚至小于3mm),故对持续性或复发性阴道流血,不论子宫内膜如何,均应立即行组织学评估。
绝经后无症状(无阴道流血)女性的阴超检查:
绝经后异常阴道流血的阴道超声检查其目的为除外异常病理情况,但阴超不适用于绝经后无症状女性的评估。一项对1,750名无绝经后阴道流血女性的研究表明(初始目的为评估某种选择性雌激素受体调节剂的作用):子宫内膜厚度≤6mm对内膜癌的阴性预测值为99.94%(仅漏诊1例),对复杂性增生的阴性预测值为99.77%(漏诊4例)。在子宫内膜厚度>6mm的42名女性中,仅发现1例腺癌,未发现内膜增生,子宫内膜癌的阳性预测值为2.4%。另一项包含了82名绝经后无症状女性的研究发现:偶然超声检查发现增厚的子宫内膜多为“子宫内膜息肉”。该研究中所内膜增厚的病例均进行了宫腔镜手术,结果为良性息肉68例,粘膜下肌瘤7例,萎缩性子宫内膜6例,增生期子宫内膜1例。息肉的病例中,仅1例合并单纯增生,未发现子宫内膜癌及子宫内膜复杂性病变。宫腔镜并发症发生率为3.6%(2例穿孔,1例进镜困难)。因此,不宜用阴道超声对绝经后无阴道流血女性进行评估。一项丹麦的研究显示:绝经后无症状女性的(人群来源:随机选取的市区内登记女性)超声检查可发现息肉(无症状性息肉)患病率为13%。另一项多中心的回顾性研究则发现:1,152名绝经后无症状但超声提示“内膜息肉”的女性中,仅1例被诊断为(I期G1)子宫内膜癌。对绝经后阴道流血的190名女性,及123名无阴道流血但可疑子宫内膜癌的绝经后女性的回顾性研究的结论为:阴道超声检查对子宫内膜癌5年生存率没有意义。因为,偶然发现的内膜癌与在出现临床症状后(8周内)诊断并治疗的内膜癌患者,5年生存率无显著差异。
综上所述,尽管应当依据患者是否具有患癌风险来进行个体化评估,但是我们应该认识到:无绝经后阴道流血的女性,即使偶然超声检查发现子宫内膜厚度>4mm,也不推荐进一步评估。因此,对于无绝经后阴道流血的患者,阴道超声不适于充当子宫内膜癌的监测方法。
 妇产科在线APP下载
妇产科在线APP下载












