1 病历摘要
病历1:患者33岁,平素健康。2005年6月足月剖宫产(手术指征不明)一活女婴,体重3600g;2009年足月顺产一男活婴,体重3700g。本次妊娠末次月经2010年12月27日,预产期2011年10月4日。孕期情况良好。2011年10月6日因偶尔有下腹坠胀感,剖宫产史入院。常规体检和化验室检查无明显异常。胎心监护反应良好;B超:BPD247.5px,FL185px,AFI11.5,胎盘II级,位于子宫底部,子宫下段厚度6.0mm,估测胎儿体重3707±593 g;宫颈Bishop评分6分。入院后初步诊断孕3产2,妊娠40+2周,LOA;巨大胎儿,疤痕子宫。因患者有强烈的阴道试产的意愿,在与患者及家属充分说明试产的风险和必须的干预措施后,每天动态观察子宫下段厚度、Bishop评分,胎心监护。2011年10月8日子宫下段厚度5.1mm,Bishop评分7分,2011年10月10日8:30 子宫下段厚度3.8mm,出现规律宫缩,宫口开大25px,顺利临产,产程中持续胎心监护和间断B超观察,13:00胎儿自然娩出,13:10胎盘娩出完整,B超监测子宫腹腔内无异常。新生儿情况:性别 男,体重4270g,新生儿1’Apgar评分9,5’Apgar评分10
病历2:患者29岁,平素健康。2003年8月因足月、产程梗阻行子宫下段剖宫产一活男婴,体重3500g,产后恢复良好;2005年人工流产1次;本次妊娠末次月经2011年4月23日,预产期2012年1月30日。2012年1月19日09:00因阴道少许出血入院,偶尔有下腹坠胀感。入院时常规体检及生化检查无异常。
入院胎心监护反应良好,B超:BPD229.99999999999997px,FL172.5px,AFI 14.1 胎盘II-III级,位于子宫底部,子宫下段厚度8.3 mm,Bishop评分 4分。1月20日3:50出现不规则宫缩,可以睡眠。 8:20 Bishop评分 7分;B超监测:子宫下段连续性好,完整,厚度5.1mm,11:00出现规律宫缩,持续胎心监护和间断B超监测,产程进展顺利,17:20胎儿自然娩出,17:35胎盘娩出完整,B超监测子宫轮廓完整,腹腔内无异常。新生儿情况:性别女,体重3600g新生儿1’Apgar评分9,5’Apgar评分10。
2 讨论
2.1 剖宫产后再次妊娠分娩方式的选择,对医生和患者都是两难选择。尽管大多数研究关注在子宫破裂及其妊娠表现方面,但仍有研究明确显示,每增加一次剖宫产分娩,孕产妇严重并发症的发病率就会随之进行性增加。多次剖宫产后,每次分娩会更为复杂并具有更多风险。这对孕产妇的远期健康有很严重的影响。近年来SOGC(2005),RCOG(2007),NIH(2010),ACOG(2010)等[1,2,3,4]分别发布了有关剖宫产后阴道试产 (Trial of labor after cesarean, TOLAC)的临床指南及意见,根据以上指南和意见,严格选择病例,充分评估患者的心理状态、对阴道试产的认同程度、产科指征,建立良好稳定的医患关系,剖宫产后妊娠尝试阴道分娩是安全可行的。
2.2 剖宫产后阴道试产 (Trial of labor after cesarean, TOLAC) 最大的风险是子宫破裂以及其出现的相应的母婴不良结局。为了评估新生儿预后与确定子宫破裂到胎儿娩出时限的关系,2012年美国Calla等[5]对10所医院10年间11,195例有剖宫产史产妇尝试TOLAC的病例进行了分析研究。共有9,419例(84.1%)成功分娩。其中有118例可疑子宫破裂,只有36例(0.32%)是TOLAC的子宫破裂。研究结果提示所有的病例从决定到分娩小于18分钟的新生儿有正常的脐带血pH值。当子宫破裂被及时识别,并于30分钟以内分娩,将不会产生长期的新生儿后遗症。提示孕期和分娩过程中,尽早发现先兆子宫破裂和子宫破裂(处理时限﹤30分钟),并及时处理,是减少和避免母婴不良结局的关键。见下表。
子宫破裂的临床表现和新生儿结局
可疑子宫破裂表现 | 到分娩的时间(分钟) | 1’Apgar评分 | 5’Apgar评分 | 脐带pH | NICU住院 | 新生儿结局 |
无先兆 | 无 | 9 | 9 | 未做 | 否 | 体健 |
母亲低血压 | 7 | 8 | 9 | 未做 | 否 | 体健 |
轻度变异减速 | 10 | 8 | 9 | 7.15,7.20 | 否 | 6岁时体健 |
重度变异减速 | 10 | 8 | 9 | 7.21 | 否 | 体健 |
重度变异减速 | 10 | 8 | 9 | 7.04 | 否 | 2岁时体健 |
腹痛 | 12 | 8 | 9 | 未做 | 否 | 体健 |
重度变异减速 | 12 | 1 | 3 | 7.25 | 是 | 2岁时体健 |
腹痛 | 13 | 8 | 9 | 7.29,7.30 | 否 | 未记录 |
心动过缓 | 13 | 2 | 4 | 7.156 | 是 | 体健 |
轻微变异减速 | 14 | 8 | 9 | 7.34,7.27 | 否 | 4岁时体健 |
腹痛,心动过缓 | 14 | 8 | 9 | 7.21 | 否 | 6个月时体健 |
心动过缓 | 14 | 2 | 8 | 7.09 | 否 | 未知 |
重度变异减速, 腹痛 | 14 | 9 | 9 | 7.17 | 否 | 未知 |
重度变异减速 | 14 | 7 | 8 | 未做 | 否 | 体健 |
重度变异减速 | 14 | 8 | 9 | 7.23 | 否 | 无儿科随访,收养 |
腹痛 | 15 | 7 | 9 | 未做 | 是 | 体健 |
心动过缓 | 17 | 8 | 9 | 未做 | 否 | 体健 |
腹痛 | 17 | 8 | 9 | 未做 | 否 | 1岁时体健 |
腹痛 | 18 | 3 | 7 | 7.0 , 6.9 | 是 | 健康出院 |
腹痛,心动过缓 | 18 | 8 | 9 | 未做 | 否 | 10个月时体健 |
重度变异减速, 心动过缓 | 18 | 2 | 4 | 6.7 | 是 | 5岁时体健 |
重度变异减速 | 18 | 1 | 3 | 未做 | 是 | 体健 |
重度变异减速 | 19 | 2 | 8 | 6.9 , 7.09 | 是 | 体健 |
严重变异减速, 心动过缓 | 19 | 2 | 6 | 未做 | 是 | 未知 |
轻微变异减速 | 20 | 8 | 9 | 7.20 | 否 | 体健 |
心动过缓 | 20 | 8 | 9 | 未做 | 否 | 未知 |
心动过缓 | 21 | 2 | 6 | 6.9 , 6.9 | 是 | 8岁时正常 |
重度变异减速 | 25 | 8 | 9 | 7.09 | 是 | 3岁时体健 |
母亲阴道流血 | 25 | 8 | 9 | 7.391 | 否 | 3岁时体健 |
心动过速 | 27 | 8 | 9 | 未做 | 否 | 未记录 |
心动过缓 | 31 | 1 | 5 | 6.74 | 是 | MRI异常,发育迟缓 |
重度变异减速,心动过缓 | 32 | 3 | 5 | 6.75 | 是 | 5岁时体健 |
心动过缓 | >35 | 1 | 6 | 6.93 | 是 | 2岁时体健 |
心动过缓 | >35 | 0 | 4 | 6.69 | 是 | 偶尔癫痫 |
腹痛 | 38 | 7 | 9 | 7.33,7.39 | 否 | 乳糜泻 |
腹痛,心动过缓 | 40 | 1 | 5 | 6.88 | 是 | 4岁时脑瘫,癫痫 |
2.3 Casey 和 MacDonald[6]将分娩过程人为地分为4个子宫阶段,即分娩的子宫阶段0,子宫阶段1,子宫阶段2,子宫阶段3。分娩的子宫阶段1是为分娩做准备的阶段,子宫的静息状态停止,子宫“苏醒”并为临产做准备,这一期间,宫颈软化,宫颈管消失,即宫颈成熟。然后转入分娩的子宫阶段2,子宫阶段3。见下图。
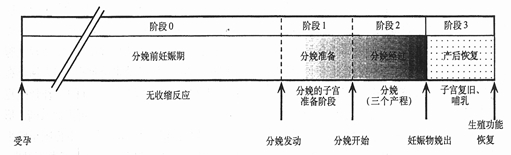
从以上两个病例观察中发现瘢痕子宫再次妊娠阴道分娩过程,与一般阴道分娩的经过相同,预产到临产的时间也因人而异,如病例1经过20多小时,病例2历时4天,提示产程进展的个体性和独特性。在动态观察中还发现分娩阶段1期间宫颈Bishop评分增加时,子宫下段的厚度逐渐变薄,胎头下降衔接,在进入分娩的子宫阶段2后,随着胎头的下降和宫口的开大,子宫下段没有明显继续变薄的趋势。是否提示动态观察Bishop评分和监测子宫下段厚度相结合可以作为筛选阴道试产和预测是否能试产成功的一组指标?或者是安全试产的前提之一?有待更多病例观察和研究。
通过剖宫产后阴道分娩有关文献的复习和病例观察,TOLAC对于有剖宫产史的大部分妇女是安全和适宜的选择。孕期和分娩过程中,做好个体产程的预测,尽早发现先兆子宫破裂和子宫破裂,并及时处理,是减少母婴不良结局的关键。目前探讨有效的、安全的监护方法是增加VBAC成功率,避免母胎不良结局的关键。剖宫产是处理难产最有效的方法,在讨论TOLAC、VBAC时,母胎当前的安全仍然是第一位的。
参考文献
[1] Society of Obstetricians and Gynecologists of Canada. Guidelines for Vaginal Birth After Previous Caesarean Birth. SOGC Clinical Practice Guideline, No.155. Society of Obstetricians and Gynecologists of Canada; 2005.
[2] Royal College of Obstetricians and Gynecologists. Birth after Previous Caesarean Birth. Green-top Guideline No. 45. Royal College of Obstetricians and Gynaecologists; 2007.
[3] Cunningham FG, Bangdiwala SI, Brown SS, et al. NIH consensus development conference draft statement on vaginal birth after cesarean: new insights. NIH Consens State Sci Statements. 2010 Mar 10;27(3):1-42.
[4] American College of Obstetricians and Gynecologists. ACOG Practice bulletin no. 115: Vaginal birth after previous cesarean delivery. Obstet Gynecol 2010; 116(2 Pt 1):450-63.
[5] Calla Holmgren, MD, James, R. Scott, MD, T. Flint Porter, MD, MPH, et al. Uterine Rupture With Attempted Vaginal Birth After Cesarean Delivery Decision-to-Delivery Time and Neonatal Outcomes[J].Obstetrics and Gynecology.2012 APR;119(4):725-731.
[6] Cunningham,F.G.威廉姆斯产科学[M].郎景和译.西安:世界图书出版西安公司,2001:273-390.
 妇产科在线APP下载
妇产科在线APP下载












