妊娠合并子宫肌瘤的发病率约2%~10%,其中约10%的患者会出现妊娠期并发症包括腹痛、胎儿生长受限、胎盘位置异常、胎盘早剥、难产和产后出血等。其中腹痛是最常见的并发症,常见的原因包括肌瘤受压、蒂扭转,肌瘤变性等,通常首选休息、补液和药物等保守治疗,如保守治疗无效则需要进一步行手术治疗。目前研究报道中大多数妊娠期子宫肌瘤切除术通过开腹手术进行,整体妊娠结局良好、并发症少。
近些年几篇个案报道提示妊娠期腹腔镜子宫肌瘤剔除术也是安全可行的。既往有四项研究回顾了妊娠期单孔腹腔镜手术的安全性,共62例孕妇成功行单孔腹腔镜手术,无明显增加脐疝等并发症发生,但迄今未发现有关妊娠期单孔腹腔镜子宫肌瘤切除术相关报道。来自美国贝勒医学院关小明教授团队发表在Gynecology and Obstetrics Clinical Medicine 2022年第2期的一篇文章Single incision laparoscopic myomectomy in pregnancy,对一例妊娠期单孔腹腔镜子宫肌瘤切除术的病例进行分享。
病例基本情况
39岁,初产妇,妊娠20+5周因腹痛就诊,腹部磁共振检查提示:起源于子宫右侧宫底部单个大小11 cm×10 cm×9 cm带蒂的肌瘤 (图1),结合患者症状及体征考虑为妊娠期子宫肌瘤变性。经药物保守治疗无效后行单孔腹腔镜下子宫肌瘤切除术,手术过程顺利,术后患者疼痛症状缓解。患者于妊娠38+2周再次就诊,充分知情同意后行剖宫产术终止妊娠,手术过程顺利,术后2天出院。图片
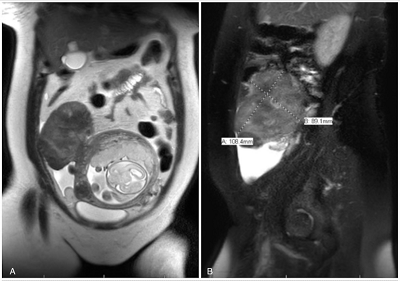
图1:盆腔MRI显示起源于子宫右侧宫底部单个大小11 cm×10 cm×9 cm有蒂的肌瘤。A. 冠状位;B. 矢状位
术中情况
患者取膀胱结石位,脐部取约2 cm的皮肤切口,层层向下直至进入腹腔,放置切口保护套,保持气腹压12 mmHg。盆腹腔探查可见右侧子宫底部直径约12 cm带蒂的肌瘤(图2A),蒂部宽约4 cm(图2B)。通过腹部切口,在体外用0号薇乔线缝扎子宫肌瘤蒂部(图2C)。采用双极电刀及超声刀横切子宫肌瘤蒂部,使子宫肌瘤与子宫完全分离(图2D)。采用2-0 V-Loc缝线缝扎子宫肌瘤蒂部残端(图2E)。将子宫肌瘤装入的标本袋中,将包含肌瘤的标本袋带至脐部切口(图2F),将子宫肌瘤粉碎后取出。再次盆腹腔探查以明确切口止血确切。手术顺利,术中无并发症发生。估计术中出血为50 ml,手术时间为123分钟,手术结束复测胎心率正常。图片
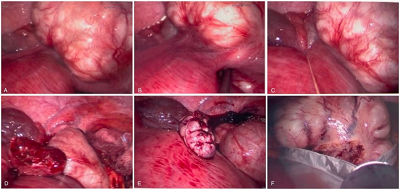
图2:手术操作过程。盆腹腔探查可见右侧子宫底部直径约12 cm带蒂的肌瘤(图2A),蒂部宽约4 cm(图2B)。通过腹部切口,在体外用0号薇乔线缝扎子宫肌瘤蒂部(图2C)。采用双极电刀及超声刀横切子宫肌瘤蒂部,使子宫肌瘤与子宫完全分离(图2D)。采用2-0 V-Loc缝线缝扎子宫肌瘤蒂部残端(图2E)。将子宫肌瘤装入的标本袋中,将包含肌瘤的标本袋带至脐部切口(图2F),将子宫肌瘤粉碎后取出。
讨论
本研究首次报道了1例有关妊娠期单孔腹腔镜子宫肌瘤切除术病例,手术过程顺利,无明显手术并发症,母儿结局良好。随着微创手术领域的发展,单孔腹腔镜手术的应用日益普及,因其创伤小、恢复快的优点大大减轻了患者术后疼痛和术后焦虑,缩短患者住院时间。对于合适的子宫肌瘤类型,由有经验的医师行妊娠期单孔腹腔镜子宫肌瘤剔除术是安全可行的。

原文链接:https://www.sciencedirect.com/science/article/pii/S266
本文内容来自Elsevier合作期刊Gynecology and Obstetrics Clinical Medicine(GOCM)第二卷第2期发表的“Single incision laparoscopic myomectomy in pregnancy.”
DOI:10.1016/j.gocm.2022.04.001
引用格式:
Thigpen B,Harris T, Sunkara S,et al. Single incision laparoscopic myomectomy in pregnancy.Gynecol Obstet Clin Med.2021;2(2).In press
原文摘要:


 妇产科在线APP下载
妇产科在线APP下载












