
尤静医师
病例介绍
女,65岁,子宫内膜癌术后4年,发现淋巴结转移2年余。
主诉:子宫内膜癌术后4年,发现淋巴结转移2年余。
现病史:
患者于2016-11因“绝经后阴道少量出血”,行宫腔镜检查及分段诊刮,病理示中低分化子宫内膜癌,形态倾向于子宫内膜样腺癌,部分肿瘤分化较差,免疫组化提示P53阳性,可能混合有浆液性癌成分。于2016-11行子宫内膜癌分期术,术后病理示子宫中分化内膜样腺癌,FIGO分级2级,大小2.3*2cm,浸润基层厚度1.1cm(此处肌壁厚1.3cm)(大于1/2),癌未累及宫体下段及宫颈,可见脉管癌栓,双侧主、圆、骶韧带断端未见癌;双侧输卵管及卵巢未见特殊;淋巴结可见癌转移(腹主动脉旁1/4,右髂总髂外1/3,右腹股沟深0/4,右髂内闭孔0/2,左腹股沟深0/1,左髂总髂外0/1,左髂内闭孔0/2),肿瘤分期pT1bN2。于2016-12至2017-1完成术后放疗。2017-2至2017-6完成紫杉醇+卡铂化疗6周期,后定期复查。2018-7发现纵隔及右锁骨上淋巴结转移。2018-7至2018-12行白蛋白紫杉醇+顺铂化疗4周期,于2018-8至2018-9行右锁骨上及纵隔转移淋巴结放疗,后定期复查。2020-6发现左锁骨上区、纵隔2R、4R、5、7区及右肺门多发淋巴结伴高代谢,考虑为转移。
现偶有发热、咳嗽、咯血,视物模糊,不伴胸闷、胸痛、腹痛。纳眠可,精神一般,大小便如常,体重变化不明显。查体:浅表淋巴结未及,左眼球突出,外展活动受限。双肺呼吸音增粗,右侧明显,腹部切口愈合良好,压痛、反跳痛(-),外阴发育正常,阴道通畅,宫颈放疗后改变,未见明确病灶,盆底无肿物,肛查(-),指套无血染。
既往史:
高血压病史5年,口服拜新同,控制良好。37年前行“剖宫产术”。否认"肝炎、结核、伤寒"等传染性疾病史;否认"冠心病、糖尿病"病史;否认外伤、输血史。
子宫内膜中分化内膜样腺癌术后
纵隔及锁骨上淋巴结转移
剖宫产术后
高血压
2020-06-04 胸部CT:纵隔2组肿大淋巴结增大,现约25*18mm。纵隔4、5、7组淋巴结部分同前、部分增大,现约17*10mm。
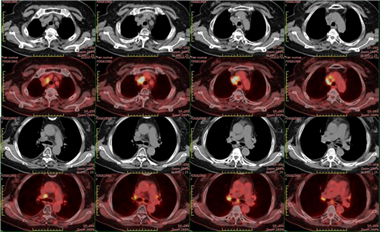
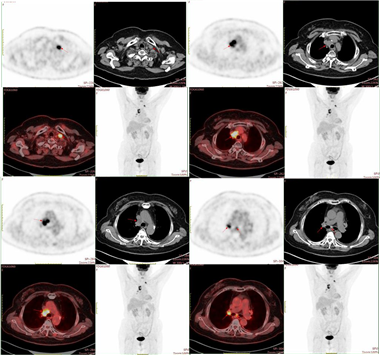
2020-07-03 全身PET/CT:子宫内膜癌术后,阴道残端未见异常浓聚灶。左锁骨上区、纵隔2R、4R、5、7区及右肺门多发淋巴结,放射性摄取增高,SUVmax 15.5,较大者约2.8*2.5cm。
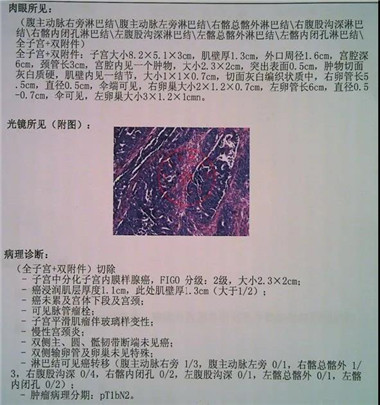
2016-11 行子宫内膜癌分期数,术后病理示子宫内膜中分化内膜样腺癌 pTT1bN2M0。
2016-12至2017-01 完成术后放疗,剂量:95%PTV(L1-外阴:腹盆淋巴引流区)45Gy/25f,后装治疗1次,HDR Ir192 残端阴道粘膜下0.5cm 700cGy。
2017-02至2017-06 行紫杉醇+卡铂化疗6周期。后定期复查,未见异常。
2018-06 发现右锁骨上多发淋巴结转移,纵隔淋巴结转移。
2018-07-19 行右锁骨上淋巴结穿刺,结合病史及免疫组化,考虑子宫内膜癌该转移。
2018-07 行白蛋白紫杉醇+顺铂化疗1周期。
2018-08至2018-09 行锁骨上及纵隔转移淋巴结放疗,95%PGTVnd 60Gy/95%PTV 50Gy/25f。
2018-09至2018-12 行第2-4周期白蛋白紫杉醇+顺铂化疗。后定期复查。
2020-06 发现左锁骨上、纵隔2R、4R、5、7区及右肺门淋巴结转移。患者因活检组织较少无法行免疫组化,因经济原因未进一步行基因检测。
2020-07至2020-11 行替雷利珠单抗免疫治疗5周期,目前仍在治疗中。
2020-06与2020-11 胸部CT比较:纵隔、2组淋巴结较前缩小,原25*18mm,现22*12mm;纵隔4、5、7组淋巴结大致同前。左锁骨上淋巴结较前缩小,原15*10mm,现9*8mm。
双侧胸腔积液稍增多,心包积液略减少。余检查未见异常。患者病情部分缓解(PR)。
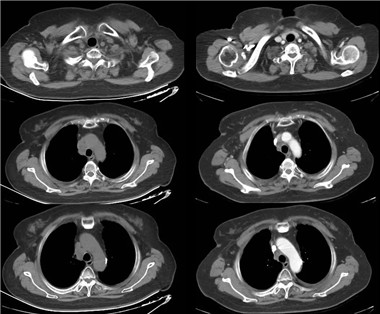
(左:免疫治疗前;右:免疫治疗4周期后)
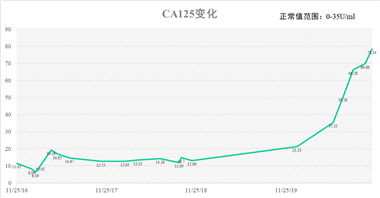
CA125变化:
病例小结
患者为子宫内膜癌术后放化疗后复发进展,复发部位为锁骨上及纵隔转移淋巴结。由于患者子宫内膜样腺癌术后放化疗后12个月出现复发转移,复发部位为锁骨上及纵隔转移淋巴结,故一线治疗选择白蛋白紫杉醇及顺铂化疗,同时加入局部放疗。放化疗后半年左右出现放疗野内的复发转移,短时间内不适合再次行局部放疗,且患者既往化疗出现重度骨髓抑制,又有腹盆和胸部放疗史,再化疗的骨髓抑制风险较高,所以我们建议患者完善子宫内膜癌分子分型检测,进一步指导下一步用药,但因原活检标本有限,且考虑经济原因,患者未行基因检测。既往数据显示,子宫内膜样腺癌中有约30%患者存在MSI-H,且这部分患者可以从免疫治疗中获益。因而,我们对这例复发转移的子宫内膜样腺癌患者尝试采用免疫治疗,治疗4周期后,临床评价即达PR,可见该患者从免疫治疗中获得了很好的疗效。
专家点评

李小凡教授
晚期和复发性子宫内膜癌的辅助治疗是目前的热点问题,卡铂+紫杉醇联合化疗是所有复发性子宫内膜癌的标准治疗,中位无进展生存期为13个月,总生存期为37个月。在二线和三线治疗中,通过确定MSI状态评估肿瘤DNA错配修复功能有助于指导靶向治疗的选择。美国FDA批准了帕博利珠单抗用于治疗所有MSI-H/dMMR肿瘤。在帕博利珠单抗单药治疗开展的KEYNOTE-148研究中,49例高MSI的复发性子宫内膜癌患者的总缓解率为57%,其中16%的患者达到完全缓解,41%达到部分缓解。此外,相关研究显示,存在MSI的肿瘤对PD-1抑制剂免疫治疗的效果更好,在子宫内膜癌患者中有效率可达53%。
在所有妇科肿瘤中,子宫内膜癌患者MSI-H/dMMR的占比最高,因此,免疫治疗在子宫内膜癌的治疗中有着一定的地位。虽然该例患者已经从免疫治疗中获益,但后续如条件允许的情况下仍应建议患者进行检测以更好地预测免疫治疗的疗效。此外,该患者能够从免疫治疗中获益还可能与其使用的药物有关,该患者使用的替雷利珠单抗是目前唯一进行Fc段改造的PD-1抗体,去除了与FcγR结合能力。传统PD-1抗体,不对Fc段进行修饰,使抗体和巨噬细胞结合,引发ADCP效应,会消耗T细胞,影响抗肿瘤效果;替雷利珠单抗避免了ADCP效应,T细胞消耗大大减少,抗肿瘤效果显著增强,其药理特性显著优于传统PD-1抗体。
病例思考

蔡勇教授
子宫内膜癌的分子特征鉴定对于指导晚期和复发性子宫内膜癌的治疗非常关键。除了组织学分析之外,ER/PR状态评估、MSI分析、子宫浆液性癌HER2状态评估也很重要;对于有可能纳入临床试验的病例,用于识别体细胞突变的二代测序可能提供有用信息。目前对免疫检查点抑制剂开展的其他试验获得了与KEYNOTE-148类似的初步结果,这些结果提示应对所有复发性子宫内膜癌患者进行MSI状态评估。虽然本例患者,因原活检标本有限,且考虑经济原因,患者未行基因检测,但既往数据显示,MSI发生于1/3的子宫内膜样腺癌,而在原发性子宫内膜浆液性癌中相对少见。患者病理类型提示子宫内膜样腺癌,免疫治疗可能会获得相对较好的疗效,可尝试性使用免疫检查点抑制剂。同时,对于无高MSI特征的高级别子宫内膜癌患者,最近FDA加速批准了一种新的联合疗法(口服靶向疗法“多酪氨酸激酶抑制剂仑伐替尼”+帕博利珠单抗),也提示免疫治疗仍然有效。替雷利珠单抗的药理特性较其他传统PD-1抗体进行了改良,应用替雷利珠单抗对患者会更加有益。
 妇产科在线APP下载
妇产科在线APP下载












