摘要
目的 探讨生活方式干预对非肥胖型多囊卵巢综合征(PCOS)患者的治疗作用。
方法 本研究为前瞻性自身前后对照研究,收集2017年5月至2018年3月期间在复旦大学妇产科医院就诊的非肥胖[18.5 kg/m2≤体质量指数(BMI)<24.0 kg/m2]PCOS患者43例,通过体成分测定结果制定以增肌及或增肌减脂为目标的个体化的饮食和运动生活干预方案。12周后分析患者体成分数据变化与胰岛素抵抗及生殖激素改善情况与排卵恢复情况的相关性。
结果 干预前,43例非肥胖型PCOS患者中,21例体脂率正常,22例(51.2%)体脂率高于正常;17例患者骨骼肌重量标准占比正常(90%~110%),26例(60.5%)骨骼肌重量标准占比低于正常。相关性分析显示,空腹胰岛素(FINS)、胰岛素抵抗指数(HOMA-IR)与患者体脂率呈正相关(r=-0.442,P=0.003;r=0.395,P=0.010),与骨骼肌重量标准占比呈负相关(r=-0.492,P=0.001;r=-0.536,P<0.001)。经12周的生活方式干预后,非肥胖型PCOS患者的体脂率较干预前明显降低(P<0.001);骨骼肌标准占比及骨骼肌重量较干预前明显升高(P<0.001);HOMA-IR较前明显降低(P<0.001);黄体生成素(LH)和总睾酮较干预前均明显降低(P=0.005,P=0.004);12周后70%(31例)的患者恢复自发排卵,较治疗前明显升高(P<0.001)。相关性分析显示,①治疗后患者骨骼肌重量标准占比与HOMA-IR呈负相关(r=-0.512,P=0.001),与胰岛素曲线下面积呈负相关(r=-0.421,P=0.007);②治疗后患者的体脂率与LH、总睾酮呈正相关(r=0.455,P=0.003;r=0.377,P=0.015);治疗后患者的骨骼肌重量标准占比与治疗后总睾酮呈负相关(r=-0.307,P=0.048);③治疗后的LH与治疗后HOMA-IR呈正相关(r=0.39,P=0.011);④回归性分析显示,自发排卵的恢复与体质量的下降、骨骼肌标准占比的升高、胰岛素曲线下面积的下降密切相关(P=0.016,P=0.004,P=0.003)。
结论 正常体质量的非肥胖型PCOS患者的胰岛素抵抗与其体脂率的增加、骨骼肌重量标准占比的下降密切相关;根据体成分结果制定个体化的生活方式干预(增肌或增肌减脂方案)能增加正常体质量非肥胖型PCOS患者的胰岛素敏感性,并降低此类患者的LH、睾酮水平,从而促进患者自发排卵的恢复。
【关键词】 非肥胖型;多囊卵巢综合征;体成分;胰岛素抵抗;生活方式管理
基金项目:上海市科学技术委员会课题(170H190400)
临床研究注册号:ChiCTR-OOC17011175
DOI:10.3760/cma.j.cn101441-20190824-00372
多囊卵巢综合征(polycystic ovary syndrome,PCOS)是育龄期女性最常见的内分泌及代谢紊乱性疾病之一,临床表现异质性,可表现为月经紊乱、稀发或无排卵、肥胖、卵巢多囊样改变,以及多毛、痤疮等;普遍存在胰岛素抵抗(IR),而且研究已表明IR是PCOS的发病中心环节[1]。
生活方式干预在治疗PCOS的重要性在近二十年来已成为普遍的认识;近年,国内外陆续推出的关于PCOS诊疗指南并已将生活方式干预列为PCOS的一线治疗[2-7]。但迄今为止关于生活方式干预作用的具体措施更多的还停留在超重及肥胖型的PCOS患者,而关于非肥胖PCOS患者生活方式干预的方式及作用尚未见研究报道。基于上述情况,本研究对于非肥胖型PCOS患者的生活干预模式做了前瞻性研究,观察基于体成分数据制定的生活方式干预对非肥胖型PCOS患者胰岛素改善和排卵恢复情况的临床疗效分析。
一.研究对象
本研究为前瞻性自身前后对照研究,纳入2017年5月—2018年3月期间在复旦大学附属妇产科医院就诊,依托爱丁互联网连锁门诊上海门诊,选择自愿参加PCOS线上生活方式干预治疗的正常体质量非肥胖型PCOS患者。纳入标准:① 2003年鹿特丹标准诊断为PCOS闭经患者;②年龄在19~35岁;③ 18.5 kg/m2≤体质量指数(BMI)<24.0 kg/m2;④经3~4个月的基础体温监测无自发排卵。排除标准:①先天性肾上腺皮质增生;②库欣综合征;③分泌雄激素的肿瘤;④高泌乳素血症以及甲状腺功能异常等;⑤最近1个月内使用过口服避孕药(如达英-35)及胰岛素增敏剂(如二甲双胍、吡格列酮)。本研究经爱丁互联网连锁门诊医院伦理委员会审批(ChiECRCT-20170027),入选患者已签署知情同意书。
1. PCOS诊断标准参照2003年鹿特丹标准[8]:①无排卵或稀发排卵(月经周期≥35 d或每年≥3个月不排卵);②高雄激素的临床表现和(或)雄激素血症高于实验室正常值高限;③超声表现为多囊卵巢,即一侧或双侧卵巢,直径2~9 mm的卵泡数≥12个,和(或)卵巢体积≥10 mm3。上述3条中符合2条,即可确诊为PCOS。
2. 非肥胖参照标准:根据中国人群的体型特征[9],BMI≥24.0 kg/m2为超重/肥胖,18.5 kg/m2≤BMI<24.0 kg/m2为正常体质量;本研究非肥胖PCOS患者均为18.5 kg/m2≤BMI<24.0 kg/m2的正常体质量者。
二.研究方法
1. 体成分测定:本研究中采用Inbody270体脂仪(韩国拜斯倍斯公司),基于生物电阻抗法对人体的组成成分,如水分、蛋白质、脂肪等进行定量分析,提供身体状态的基本信息,且其检测更简便、易操作,辐射极小,更适合于备孕的女性患者。我们主要测量患者的体成分指标包括体质量、BMI、体脂率、骨骼肌肌肉重量及骨骼肌重量标准占比等。
2. 生化指标测定:患者于月经期第2~5日(闭经患者随时测定)用免疫荧光化学发光法测定血清卵泡刺激素(FSH)、黄体生成素(LH)及总睾酮;并在禁食8~12 h以上,次日清晨采空腹肘静脉糖耐量检查(OGTT)及糖负荷下的胰岛素释放试验(IRT)。
3. IR评价指标:
(1)稳态模式评估法胰岛素抵抗指数(HOMA-IR)计算公式:空腹胰岛素(FINS)(mIU/L)×空腹血糖(FPG)(mmol/L)/22.5。
(2)计算糖耐量试验及胰岛素释放试验的曲线下:测定空腹血糖及服糖后0.5 h、1 h、2 h、3 h血糖和胰岛素水平,分别计算葡萄糖曲线下面积(GAUC)[GAUC=(GLU0+GLU180)/2+GLU30+GLU60+GLU120]和胰岛素曲线下面积(IAUC)[IAUC=(INS0+INS180)/2+INS30+INS60+INS120]。
(3)排卵监测及月经周期控制:干预期间患者需行基础体温测定,若见基础体温升高0.2~0.3 ℃ 3~5 d以上,则测定孕酮水平以判断该月患者是否排卵,若孕酮水平大于5 μg/L,即为排卵。这些患者在自发排卵恢复前,均在月经周期20 d给予补充孕激素(达芙通, 荷兰苏威制药有限公司,10 mg/d,共14 d),保证月经周期及保护子宫内膜。
三.生活方式干预的随访及监督
根据患者的体成分分析的结果,将患者进行分类,并进一步为患者个体化指定增肌或增肌减脂方案,患者通过手机端上传Inbody数据以及相关临床指标,并将每日基础体温、饮食和运动情况进行数据上传和分析,妇科医生、营养师和运动教练对患者每日饮食和运动做出及时点评指导,并根据患者的情况,每周对饮食和运动方案进行调整,最终目标体脂率维持在23%左右,骨骼肌标准占比维持在100%以上。
四.统计学方法
数据采用SPSS22.0软件进行统计分析。符合正态分布的计量资料以均数±标准差(Mean±SD)表示,组间比较用配对t检验。P<0.05为差异有统计学意义。回归分析采用多元线性回归分析。
一.基本情况
43例非肥胖型PCOS基本情况及Inbody体成分测定结果如下。根据患者的体脂率(正常为18%~28%)及骨骼肌标准占比[10](正常为90%~110%),我们将非肥胖型PCOS患者分为6型,即高体脂正常肌肉型(体脂率>28%且90%≤骨骼肌重量标准占比≤110%)10例、高体脂低肌肉型(体脂率>28%且骨骼肌重量标准占比<90%)12例、正常体脂正常肌肉型(18%≤体脂率≤28%且90%≤骨骼肌重量标准占比≤110%)7例、正常体脂低肌肉型(18%≤体脂率≤28%且骨骼肌重量标准占比<90%)13例、低体脂正常肌肉型(体脂率<18%且90%≤骨骼肌重量标准占比≤110%)0例、低体脂低肌肉型(体脂率<18%且骨骼肌重量标准占比<90%)1例。43例患者中,22例(51.2%)患者体脂率高于正常;26例(60.5%)患者骨骼肌重量标准占比低于正常。由此,我们为这些患者制定了减脂、增肌、 增肌减脂,及个别患者增肌增脂或增肌减脂的饮食运动生活方式干预,详见表1。

二.干预前非肥胖型PCOS患者体成分与糖代谢及生殖激素的相关性分析
生活方式干预前,我们将非肥胖PCOS患者的体成分与IR相关指标及性激素相关指标进行相关性分析,结果显示:体脂率与FINS、HOMA-IR呈正相关(r=0.442,P=0.003;r=0.395,P=0.010),与FPG、LH、FSH及总睾酮水平无相关性(P>0.05);骨骼肌重量标准占比与FINS、HOMA-IR呈负相关(r=-0.492,P=0.001;r=-0.536,P<0.001);另外,骨骼肌重量标准占比与LH水平呈负相关(r=-0.577,P<0.001),与FPG、FSH及总睾酮水平无相关性(P>0.05)。
三.干预前后非肥胖型PCOS患者体成分指标变化情况
经12周的饮食运动生活干预后,比较患者干预前后体成分基本指标变化情况,结果显示干预后患者的BMI和体脂率、脂肪重量较干预前明显降低,而骨骼肌重量、骨骼肌标准占比则明显升高,差异均有统计学意义(P均<0.001)(表2)。

四.干预前后非肥胖型PCOS患者糖代谢指标变化情况
经12周的饮食运动生活干预后,非肥胖型PCOS患者的GAUC、IAUC、HOMA-IR较干预前明显降低(P=0.001、P=0.009、P<0.001)(表3)。

五.干预前后非肥胖型PCOS患者生殖激素指标变化情况
经12周的饮食运动生活干预后,比较患者干预前后生殖激素变化情况,结果显示,患者LH及总睾酮均明显降低,差异均有统计学意义(P=0.005、P=0.004)(表4)。
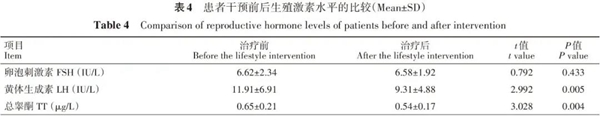
六.非肥胖型PCOS患者体成分变化与糖代谢指标变化的相关性分析
干预前后的体成分变化与糖代谢指标变化相关性分析显示,干预后骨骼肌重量标准占比的变化与HOMA-IR、IUAC的变化呈负相关(分别r=-0.512,P=0.001;r=-0.421,P=0.007),而干预后体脂率的变化与HOMA-IR、IUAC的变化无相关性(分别P=0.057,P=0.823)。
七.非肥胖型PCOS患者体成分与生殖激素的相关性分析
干预前后的体成分与性激素指标的相关性分析显示,干预后体脂率与LH、总睾酮呈正相关(分别r=0.455,P=0.003;r=0.377,P=0.015),而干预后骨骼肌标准占比与TT呈负相关(r=-0.307,P=0.048)。另外,治疗后的LH与治疗后HOMA-IR呈正相关(r=0.39,P=0.011)。
八.非肥胖型PCOS患者治疗前后排卵恢复情况
治疗前,43例非肥胖型PCOS患者经3~4个月监测基础体温证实无自发排卵,若月经20 d基础体温未上升,用地屈孕酮10 mg/d,共14 d保护子宫内膜;经治疗后,43例非肥胖型PCOS患者继续监测基础体温,发现生活方式干预4周时,2例患者恢复自发排卵,干预8周时,共有16例患者恢复自发排卵,干预12周时,共有31位患者恢复排卵。
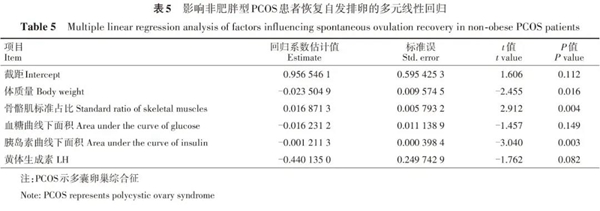
九.影响非肥胖型PCOS患者恢复自发排卵的相关性因素分析
通过逐步后退回归分析,进一步筛选影响非肥胖型PCOS恢复自发排卵的因素,表5结果显示排卵的恢复与体质量的下降、骨骼肌标准占比的上升、胰岛素曲线下面积的下降有关(P=0.016、P=0.004、P=0.003)。
一.生活方式干预治疗非肥胖型PCOS患者的现状及目前存在的问题
近年来多个PCOS的临床指南中均明确指出,生活方式干预应作为PCOS的一线治疗方案,并明确指出,生活方式干预可有效改善超重或肥胖PCOS患者健康相关的生命质量。但多个共识中的生活方式干预主要针对超重/肥胖型的减重,对非肥胖型PCOS患者尚缺乏成熟的建议。
比如,在2012年欧洲人类生殖学会(ESHERE)/美国生殖医学会(ASRM)发布的PCOS共识[2]及2013年美国内分泌学会PCOS诊疗指南[3]中提到“生活方式干预能否改善正常体质量非肥胖型PCOS患者的症状,尚缺乏足够的证据”。随后,在2014年英国皇家妇产科协会(RCOG)发布的PCOS长期管理共识[4]、2016年PCOS无排卵性管理指南[5]及2018年ACOG发布的PCOS指南[6]及中国PCOS诊治指南[7]中均建议体质量非肥胖型PCOS患者(BMI<25 kg/m2)进行生活方式干预以“不增重,低卡路里饮食及运动”为主。尽管在这些指南中已补充了对体质量非肥胖型PCOS生活方式干预的建议,但也仅停留在“不增重”的基础上。除此之外,近年的RCT研究也显示,二甲双胍治疗体质量非肥胖型PCOS患者3~6个月疗效不明显[11],而且生活方式干预较药物(胰岛素增敏剂)改善IR更有效并持久[12]。因而,有关“生活方式干预在治疗体质量非肥胖型PCOS中的合理应用”是亟待要解决的难题;需要阐明体质量非肥胖型PCOS患者IR的体成分机制,及提出科学的具体的生活方式干预方案。
二.基于患者体成分数据制定的个体化生活方式干预在非肥胖型PCOS的治疗作用
我们的研究中采用Inbody检测仪,获得正常体质量非肥胖型PCOS患者的脂肪重量、体脂率及骨骼肌重量标准占比,并按照患者的体成分特征制定出个体化的生活方式(饮食和运动)干预的具体方案(表1),结果显示3个月的生活方式干预使患者骨骼肌重量标准占比明显增加,同时患者的胰岛素敏感性及雄激素较前明显下降,且大部分患者恢复了自发排卵,以上结果均提示,以患者体成分数据制定的个体化生活方式干预在治疗非肥胖PCOS中有显著疗效。
三.生活方式干预在治疗非肥胖PCOS中的疗效机理
我们的临床资料提示,43例非肥胖PCOS患者中37例(约90%)存在IR,体成分分析结果显示:骨骼肌标准占比降低及体脂率增加是非肥胖PCOS的体成分特征;进一步分析显示,非肥胖PCOS患者中体脂肪的重量是在正常范围,但由于该类患者骨骼肌重量明显降低,而造成了非肥胖PCOS患者的体脂率的相对增加,这是不同于肥胖型PCOS体脂率的绝对增加。
进行生活方式干预前,非肥胖PCOS患者IR的发生与其体脂率的增加及骨骼肌重量标准占比降低相关;在经过12周的以增肌和适度减脂的生活方式干预后,43例患者的骨骼肌重量标准占比较前明显增加,体脂率较前降低,且其胰岛素敏感性明显改善,但通过相关性分析可见,胰岛素敏感性的恢复仅与骨骼肌重量标准占比的升高相关,而与体脂率的下降相关性不明显。这表明改善非肥胖PCOS患者IR的体成分机制主要与骨骼肌重量标准占比的升高相关,这是本研究的重要新发现。
我们的研究也显示,非肥胖PCOS患者在进行以增肌为主的生活方式干预后,伴随体脂率的下降及骨骼肌重量标准占比的升高,患者血清LH及雄激素水平也明显下降。
更重要的是,在经过12周的生活方式干预后,70%(31/43)的患者出现自发排卵,进一步回归分析表明患者排卵功能的恢复与体质量的下降、骨骼肌标准占比的上升、胰岛素曲线下面积的下降密切相关。另外,有关增肌为目标的生活方式干预的临床研究也显示,增加骨骼肌重量可明显改善IR[13-15];运动能减少骨骼肌糖原合成酶激酶3的合成[16],并能促进骨骼肌细胞摄取并利用葡萄糖[17];运动或减脂或二者联合可增加骨骼肌线粒体功能而能明显增加胰岛素敏感性[18]。
以上结果充分表明骨骼肌含量降低是非肥胖型PCOS患者IR的重要体成分机制之一,而增肌为主的生活方式干预在治疗非肥胖型PCOS中具有重要的临床意义;因此,基于体成分分析的生活方式干预是科学的生活方式干预,并且只有基于体成分分析的生活方式干预才能达到精准的医学干预。
本文在非肥胖型PCOS生活方式干预的临床研究思路除了基于非肥胖PCOS患者体成分特征的发现外,还基于以增肌为目标的生活方式干预能改善胰岛素敏感性的分子机制的基础及其他临床研究报道:①增加骨骼肌重量,可明显改善IR[13-15];②减少骨骼肌糖原合成酶激酶-3的合成[16];③运动可促进骨骼肌细胞摄取并利用葡萄糖[17];④运动或减脂或二者联合可增加骨骼肌线粒体功能而能明显增加胰岛素敏感性[18]。
综上所述,传统的减脂减重生活方式干预方案并不完全适用于正常体质量非肥胖型或低体质量的PCOS患者,以增肌为主的生活方式干预方案对于非肥胖型PCOS患者来说更为适用。
四.局限性和未来的研究方向
我们的研究设计是自身前后对照,缺少随机分组和对照组,因果关系稍弱。未来拟开展随机对照多中心研究,继续探究生活方式干预对非肥胖型PCOS患者疗效的分析及机制研究。
参考文献(略)
 妇产科在线APP下载
妇产科在线APP下载












