
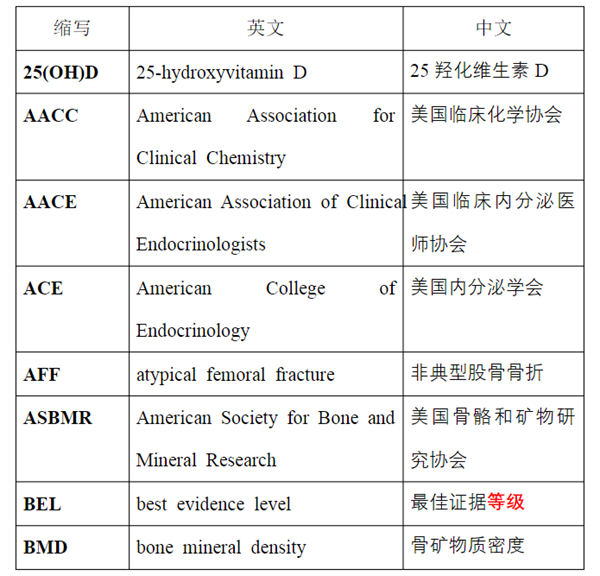
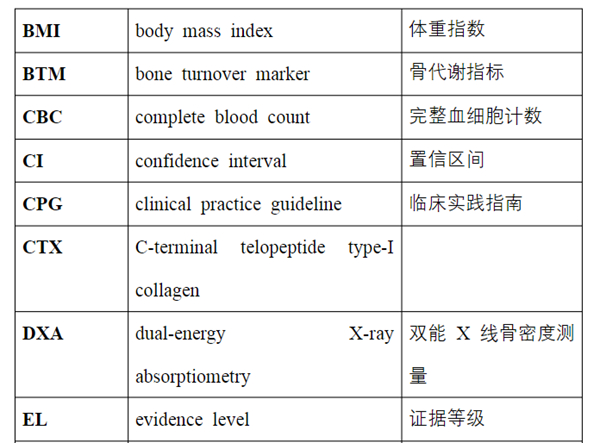
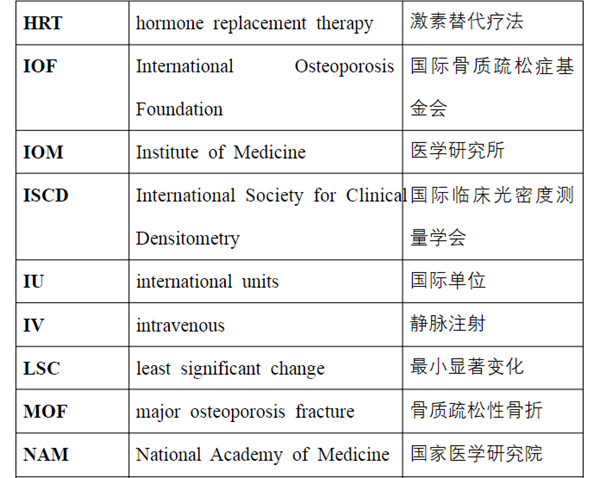
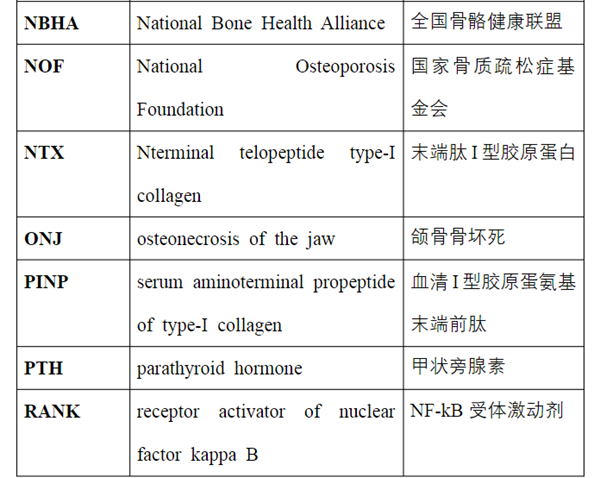
关键词:绝经后,骨质疏松症,指南,骨折风险,治疗,诊断
免责声明
美国临床内分泌医师协会的医学实践指南是系统地制定的声明,以协助医疗保健专业人员在医疗决策的具体临床条件。本文的大部分内容是基于文献综述。在不确定的领域,应用专业判断。这些准则是一份工作文件,反映了出版时该领域的状况。由于专业领域的迅速变化是无法预料的,因此需要定期修订。我们鼓励医疗专业人员结合他们最好的临床判断来使用这些信息。所提出的建议不一定适用于所有情况。医生应用这些指南的任何决定都必须考虑到当地的资源和病人的具体情况。

ABSTRACT摘要
Objective:这些指南是由美国临床内分泌医师协会(AACE)董事会和美国内分泌学会(ACE)董事会赞助制定,并遵守AACE协议的标准制定临床实践指南
Methods:推荐建议是基于对伴有主观因素临床证据的认真回顾,并透明地纳入,根据已制定的AACE/ACE指南。
Results:2020更新指南的执行概要包括52条推荐意见:21条等级A (40%), 24条等级B(46%), 7条等级C(14%), 以及D (0%)。这些详细的、以循证证据为基础的建议允许细微差别的临床决策,以解决现实中病人的多方面问题。附录中的证据基础为执行概要推荐意见提供相关支持信息。这次更新内容包括:123条证据等级1(高33.5%),132条证据等级2(中36%),20条证据等级3(低33.5%),93条证据等级4(极低25%)。在这个临床实践指南中新的或者更新的主题有:骨质疏松的诊断说明,根据高危和极高危特点分层病人,一种新的双重作用治疗选择策略,治疗策略转换。
Conclusion:本指南是一种实用的工具,是内分泌专家,一般医生,监管机构,健康相关组织和感兴趣的业外人士用于有关绝经后骨质疏松症的诊断,评估和治疗
KEY UPDATES FOR 2020
2020年主要更新内容
以下是这版临床实践指南中最重要的更新亮点。
1、绝经后妇女骨质疏松症可根据高危和非常高危的特征进行分层,其中包括有骨折史的。患者的分层决定了初始药物的选择和治疗的时间。
2、治疗方案中纳入一种新的蛋白同化剂romosozumab。
3、进一步阐明了包括地诺单抗在内的治疗药物的转变。
执行摘要
为了引导读者,推荐意见都组织成以下问题:
Q1如何评估骨折风险和诊断骨质疏松症?
Q2当骨质疏松症被诊断时,合适的评估是什么?
Q3什么是骨骼健康的基本措施?
Q4哪些人需要药物治疗?
Q5骨质疏松应该用什么药治疗?
Q6如何检测治疗?
Q7成功的骨质疏松治疗是什么?
Q9使用治疗药物伴随的作用是什么?
Q10序贯使用治疗药物的作用是什么?
Q11椎体增强术在压缩性骨折中的作用是什么?
Q12何时考虑转诊内分泌专家或者其他骨质疏松专家
Q1 如何评估骨折风险和诊断骨质疏松症?
R1.评估所有年龄≥50岁的绝经后妇女骨质疏松的风险(Grade B; BEL 1, 因证据有限而降级)
R2.在骨质疏松症的初步评估中,使用FRAX®或其他骨折风险评估工具进行详细的病史、体格检查和临床骨折风险评估(Grade B; BEL 1)
R3.基于临床骨折风险考虑检测骨密度(Grade B; BEL 2)
R4.测量骨密度时,应采用轴向双能x线骨密度仪(DXA)测量(Grade B; BEL 2)
R5.骨质疏松症是在没有其他代谢性骨疾病,甚至是正常骨密度的情况下,根据脆性骨折的存在来诊断(T-score) (Grade B; BEL 2)。基于腰椎、股骨颈、全髋骨密度或桡骨远端1/3(33%)骨密度对骨质疏松症的诊断标准是t-值≤-2.5,即使没有再发性骨折。(Grade B; BEL 4, 升级共识)。当骨质疏松症的最初诊断是根据-2.5或以下的t评分做出的,即使随后的双能x线骨密度仪(DXA)测量显示t评分高于-2.5,诊断仍然有效。(Grade B; BEL 4, 升级共识)
R6.T评分在-1.0和-2.5之间,且使用FRAX®(骨折风险评估工具)国家特定阈值显示骨折风险增加的患者也可诊断为骨质疏松症(Grade B; BEL 2)。
Q2 当诊断骨质疏松症时,合适的评估是什么?
R7.评估继发性骨质疏松症的原因(Grade B; BEL 1, 由于证据不足而降级)。
R8.评估常见椎体骨折 (Grade B; BEL 2)。
R9.在骨质疏松症患者的初始评估和随访中使用骨转换标志物。其水平升高可以预测更快的骨质流失率和更高的骨折风险(Grade A; BEL 1)。
Q3 什么是骨骼健康的基本措施?
R10.在有维生素D缺乏风险的患者中,特别是骨质疏松症患者,测量血清25-羟基维生素D(25 [OH] D)(Grade B; BEL 2)。
R11.在骨质疏松症患者中维持血清25-羟基维生素D(25 [OH] D)≥30ng / mL(优选范围为30–50 ng / mL)(Grade A; BEL 1)。
R12.必要时补充维生素D3,通常需要每日剂量1,000-2,000国际单位(IU)才能维持最佳的血清25(OH)D水平(Grade A; BEL 1)。
R13.患有肥胖,吸收不良和年龄较大等当前因素的患者可能需要更高剂量的维生素D3(Grade A; BEL 1)。
R14.年龄≥50岁的女性,建议维持饮食中有足够的钙摄入量,每天总摄入量(包括饮食和补充剂,如果需要)为1200mg/天(Grade B;BEL 1, 因证据有限而降级)。
R15.建议患者每天限制饮酒量不超过2个单位(Grade B; BEL 2)。
R16.建议患者避免或者停止吸烟(Grade B; BEL 1,因证据有限而降级)
R17.建议患者保持积极的生活方式,包括负重,平衡和抵抗运动(Grade A; BEL 1)。
R18.为患者提供减少跌倒风险的咨询,尤其是在老年人中(Grade B; BEL 1, 因证据有限而降级)。
R19.考虑转诊进行物理治疗,这可以减轻不适,防止跌倒并改善生活质量(Grade A; BEL 1)。
Q4 哪些人需要药物治疗?
R20.强烈建议对骨质减少或骨质疏松且有髋部或脊柱脆弱性骨折史的患者进行药物治疗(Grade A; BEL 1)。
R21.强烈建议对脊柱,股骨颈,全髋关节或桡骨远端1/3骨密度T值≤-2.5患者进行药物治疗(Grade A; BEL 1)。
R22.在美国如果FRAX®(骨折风险评估工具)(如果可行的话,用TBS调整后的FRAX®)10年严重骨质疏松性骨折的可能性≥20%,则强烈建议T值在-1.0至-2.5之间的患者进行药物治疗,或10年髋部骨折的概率≥3%或在其他国家或地区高于特定国家阈值(Grade A; BEL 1)。
R23.考虑近期骨折(例如,过去12个月内),经批准的骨质疏松症治疗时发生的骨折,多发性骨折,药物引起骨骼损伤的骨折(例如长期糖皮质激素),T值非常低(例如,<-3.0),高跌倒风险或跌伤史,并且FRAX®评估骨折可能性非常高(例如,严重的骨质疏松症骨折> 30%,髋部骨折> 4.5%)或其他经过验证的骨折风险该算法具有很高的骨折风险。考虑将骨折风险不高骨质疏松症(如上定义)的患者定为高风险(Grade B;BEL 1;由于证据有限而降级)。
Q5 骨质疏松应该用什么药治疗?
R24.根据R23,已批准的具有减少髋,非椎骨和脊柱骨折功效的药物,包括阿仑膦酸盐,地诺单抗,利塞膦酸盐和唑来膦酸盐,都适合用做大多数骨折风险高的骨质疏松患者初始治疗。(A级;BEL 1)
R25.如R23中所定义,对于不能使用口服治疗的患者以及骨折风险最高的患者,应考虑使用Abaloparatide,denosumab,romosozumab,teriparatide和zoledronate作为初始治疗。(A级;BEL 1)
R26.在某些情况下,伊班膦酸或雷洛昔芬可能适用于需要脊柱特异性治疗的患者(B级;BEL 1,由于证据有限而降级)。
Q6 如何检测治疗?
R27.DXA检测骨密度(腰椎和臀部;如果需要的话,则1/3远端),每1-2年重复DXA检测,直到稳定。当无法评估腰椎/髋关节时,1/3远端可被视为替代部位,或在原发性甲状旁腺功能亢进症患者中可将其视为另一部位。根据临床情况,每隔1至2年或以较低的间隔时间继续进行DXA随访。(B级;BEL 2)
R28.监测腰椎,全髋关节或股骨颈骨矿物质密度的变化;如果无法评估腰椎,髋关节或两者都不能检测,则以小面积和非常大的最小显着变化限制监测1/3半径的部位(B级;BEL 1,由于证据有限而降级)。
R29.理想情况下,患者的随访应使用相同的DXA系统检测,前提是采集,分析和解释均应遵循国际临床密度测定DXA最佳实践(C级; BEL 2,由于证据有限而降级)。
R30.考虑使用骨转换标记(BTM)评估患者的依从性和治疗效果。 在抗吸收疗法中,BTM的显着减少与骨折的减少有关,并且显著增加表明对合成代谢疗法有良好的反应(B级;BEL 1,由于证据有限而调低)。
Q7 成功的骨质疏松治疗是什么?
R31.考虑稳定或增加的骨矿物质密度,没有新的骨折或椎骨骨折进展迹象作为对骨质疏松症治疗的反应(A级;BEL 1)。
R32.将绝经前妇女的骨转换标志物等于或低于中位值,作为服用抑制骨吸收收药的患者对治疗反应的检测目标。骨形成标记物大量增加可视为对合成代谢治疗的药理反应(B级;BEL1,由于证据有限而调低)。
R33.对于在治疗过程中骨折复发或严重骨质流失的患者,考虑针对继发性骨质疏松症患者采用替代疗法或重新评估。在治疗过程中单个骨折不一定是治疗失败的证据,但考虑到两个或多个脆性骨折则视为治疗失败的证据(B级;BEL 1,由于证据有限而降级)。
Q8 病人应该治疗多久?
R34.用阿巴洛太和特立帕肽的治疗时间为2年,然后阿巴洛太或特立帕肽联合使用双膦酸盐或狄诺塞麦治疗(A级; BEL 1)。
R35.romosozumab的治疗期限限制为1年,然后再使用打算长期治疗药物,例如阿仑膦酸钠或狄诺塞麦(B级;BEL 1,由于证据有限而降级)。
R36.对于口服双膦酸盐类药物,如果骨折风险不再很高(T评分> -2.5,无骨折等),则考虑在5年治疗后停用双膦酸盐,但如果骨折风险仍然很高,则继续治疗时间再增加5年( B级;BEL 2)。
R37.对于骨折风险极高的患者,患者口服双膦酸盐治疗6至10年稳定后则考虑停用双膦酸盐。(B级;BEL 2)
R38.对于唑来膦酸盐,在高危患者中服用3年或者患者折风险不再高时停用双膦酸盐,在极高危患者中治疗时间治疗至6年(A级;BEL 1)。
R39.双膦酸盐治疗时间应根据患者的具体情况而定,例如骨折风险的增加,骨矿物质密度的降低超过DXA的最小变化(LSC)或骨转换标志物增加(A级;BEL 1)。
R40.不建议停用非双膦酸盐类抑制骨吸收药物(A级;BEL 1),并且应在临床上适当的时间内继续使用此类药物治疗(A级;BEL 1)。
R41.如果终止地诺单抗治疗,没有禁忌症的话建议使用另一种抑制骨吸收的药物治疗。(A级;BEL 1)。
Q9 使用治疗药物伴随的作用是什么?
R42.在更好地了解联合治疗对骨折风险的作用之前,AACE不建议同时使用这些药物预防或治疗绝经后骨质疏松症(A级;BEL 1)。
Q10 序贯使用治疗药物的作用是什么?
R43.联合同化剂(例如abaloparatide,romosozumab,teriparatide)与双膦酸盐或denosumab治疗,以防止骨密度下降和骨折效力丧失(A级; BEL 1)。
Q11 椎体增强术在压缩性骨折中的作用是什么?
R44.不建议将椎体成形术和后凸成形术作为椎骨骨折的一线治疗,因为对整体疼痛的获益尚不清楚,并且相邻椎骨的椎骨骨折风险可能增加(A级,BEL 1)。
Q12 何时考虑转诊内分泌专家或者其他骨质疏松专家
R45.经历过脆性骨折的患者应进行评估和治疗。如果可以的话,应考虑转诊至骨质疏松症专家或骨折联络小组(C级;BEL 2,由于证据有限而降级)。
R46.当骨密度正常的患者持续骨折而无重大创伤时,应考虑转诊至临床内分泌专家或其他骨质疏松症专家(C级;BEL 2,由于证据有限而降级)。
R47.当接受治疗的患者发生反复骨折或持续骨丢失而没有明显的骨丢失可治疗原因时,应考虑转诊至临床内分泌科医生或其他骨质疏松症专家(C级;BEL 2,由于证据有限而降级)。
R48.当骨矿物质密度异常低或骨质疏松症具有异常特征(例如年幼,骨密度不明原因的假象)和原因不明的实验室结果(包括高或低碱性磷酸酶和/或低磷)时,请转诊给临床内分泌学家或其他骨质疏松症专家应该考虑(C级;BEL 2,由于证据有限而降级)。
R49.当患者的病情复杂化(例如肾功能下降,甲状旁腺功能亢进或吸收不良)时,应考虑转诊至临床内分泌专家或其他骨质疏松症专家(C级; BEL 2级,由于证据有限而降级)。
参考文献:略
 妇产科在线APP下载
妇产科在线APP下载












