引言
超声检查是诊断和治疗先天性感染的关键。在某些情况下,可能因为最初发现超声异常而对孕妇先天性感染进行血清学检测;也可能在感染筛查或母体表现出感染症状后进行靶向超声检查,以检测胎儿是否存在异常情况。一旦诊断出先天性感染,便可以依靠超声来帮助确定胎儿的预后并指导进一步诊治管理。
本指南将探讨超声在胎儿先天性感染诊断和管理中的作用,讨论超声征象和超声结果的预后价值。列出了六种类型的感染及其病原体:巨细胞病毒(CMV)、弓形虫、细小病毒B19、风疹病毒、水痘带状疱疹病毒(VZV,水痘)和寨卡病毒(ZIKV)。对每种感染,都会讨论其超声征象,与胎龄有关的感染时机以及母婴感染的诊断,并给出适当管理的简要概述。本指南未涉及先天性感染的预防或常规筛查,因不同国家之间可能有所不同。临床医生应遵循当地指南,以提供筛查,筛查时胎龄,筛查方法,结果解释以及筛查阳性或阴性的患者的随访情况。
尽管宫内疱疹单纯疱疹病毒(HSV)病例已有报道,但此类感染不包括在本文中,因为大多数新生儿HSV感染是由于胎儿直接接触产道或在羊膜早破后通过上行感染而在出生时获得。从母体到胎儿的HSV垂直宫内感染极少,据估计仅5%病例属于此类情况。
表1总结提示先天性感染的超声征象。这些超声征象的存在不是诊断性的,而仅仅提示存在先天性感染可能,例如CMV、弓形虫、风疹、VZV或ZIKV,应针对这些感染进行检测。在胎儿水肿或贫血的情况下,也应进行细小病毒的检测。
应为出现非水疱疱疹和/或提示全身病毒感染的其他症状或体征的孕妇提供风疹和细小病毒B19检测。出现面部皮疹(slapped cheek syndrome)的女性应接受细小病毒B19的检测。对那些有可能暴露于弓形虫史并表现出全身不适提供弓形虫感染检测。女性或其伴侣到已知具有ZIKV传播国家旅行的应进行ZIKV检测。
母体感染诊断
诊断母体感染的最常用方法是酶联免疫吸附试验(ELISA)。病毒特异性免疫球蛋白M(IgM)和免疫球蛋白G(IgG)抗体的配对血清学检测,理想情况下是在初次感染之前检测,通常有助于诊断和确定与胎龄有关的感染时机。有条件的也可以进行抗体亲和力检测;初次感染时间越长,亲和力水平越高。
胎儿感染诊断
如果胎儿被感染,发生孕周越早,受影响的可能性就越大。一旦通过血清学检测诊断出母体感染(无论是由母体症状触发,与感染者密切接触还是超声发现异常),都应考虑胎儿感染的可能性。只能通过侵入性检查(羊膜腔穿刺术或胎儿脐带血取样)明确诊断胎儿感染。一般来说,羊水聚合酶链反应(PCR)分析要到产妇初次感染后6至8周才能呈阳性。而且因胎儿尿液产生一般要到至少18-20周后羊水量才较为明显,因尿液中病毒浓度较低羊穿在此之前很可能为阴性。这意味着羊穿应延迟到妊娠18–20周后,理想情况下应推迟到母体初次感染后8周以上。回顾性证据表明,假阴性结果最重要的影响因素是孕妇初次感染与羊穿之间的时间间隔<8周和羊穿时胎龄<18周。
重要的是胎儿确诊感染并不一定意味着胎儿会受病原体影响。受感染的胎儿可能永远不会在超声或产后成像(MRI)上出现任何可识别的结构异常。然而,同样重要的是要认识到,即使没有表现出任何影像异常的胎儿也可能遭受长期后遗症的困扰,这可能很难预测。在长期随访中应考虑到这一点。

CMV是人疱疹病毒家族成员之一,是导致先天感染最常见的病毒,大约影响0.2-2.2%的活产婴儿,是导致感音性耳聋和神经受损的主要非遗传性原因。大约10-15%的先天性感染新生儿具有症状,约25%的被感染儿童表现出长期损害。
CMV感染既可以发生于初次感染也可以发生于再次感染,产前母胎传播主要通过胎盘,母体初次感染的胎儿传播机会较再次感染更大。母体初次感染导致胎儿感染的几率大约为30-40%,再次感染的几率为1-2%。母体感染时的孕周对胎儿感染也存在影响,早孕期胎儿受感染几率大约为30%,而晚孕期达到47%。但感染发生的孕周越早,胎儿受损越严重。
产前CMV常规筛查并非有效手段,且即使感染目前也无有效可靠治疗措施,因此在大多数国家并不推荐常规筛查。因此仅针对出现流感样症状或排除EB病毒感染的发热以及排除甲肝、乙肝、丙肝的妊娠期肝炎、常规超声检查提示可能存在CMV感染的异常表现如脑室扩大、小头畸形、钙化、脑室黏连、颅内出血、室周囊肿、小脑发育不全、皮质发育异常、肠强回声、FGR、心包积液、腹水或胎儿水肿进行检测。
母体巨细胞病毒感染的诊断建议
可通过以下两种方法诊断妊娠期巨细胞病毒初次感染:(i)先前血清学阴性的女性出现了CMV特异性IgG。或(ii)检测到CMV IgM抗体和低IgG抗体亲和力(推荐等级:B)。
无法通过血清学检测排除继发母体感染(推荐等级:C)。
胎儿CMV感染的诊断建议
通过检测羊水中CMV DNA来诊断胎儿感染。羊穿应延迟至估计产妇感染后至少8周和妊娠20周后(推荐等级:B)。
假阴性结果最重要的影响因素是感染和羊穿之间的时间间隔小于8周,羊穿时胎龄小于18周(推荐等级:C)。
先天性巨细胞病毒感染的产前预后指标
(i)感染时孕龄
建议
应告知患者初次感染后垂直传播的可能性平均约为30–40%,且随着孕周增长而增加,孕前约为0–10%,围受孕期和早孕期为25-45%,孕中期为45%,孕晚期为47-78%(推荐等级:C)。
应告知患者基于有限的数据,围受孕期初次感染新生儿出生时发生严重症状的可能性约为70%,孕早期为20%,孕中期为5%,孕前或孕晚期感染造成胎儿影响的可能性忽略不计(推荐等级:C)。
(ii)胎儿是否存在异常
建议
应告知患者,超声和MRI提示脑部正常的胎儿残疾率很低。但这并不提示听力是否受损(推荐等级:C)。
应告知在产妇感染后12周或更长时间会出现超声异常。因此,需要对随后的妊娠期进行详细的超声检查(每2-4周)(建议等级:C)。
(iii)实验室检查
建议
尽管有症状的胎儿羊水的中位病毒载量可能高于无症状的胎儿,但两组之间的重叠以及对技术和时间因素的依赖性,其预后价值降低(推荐等级:B)。
尽管诸如血小板计数,β-2微球蛋白和CMV IgM等胎儿血液指标与预后相关,但这些检查的临床价值尚不确定(良好实践)。
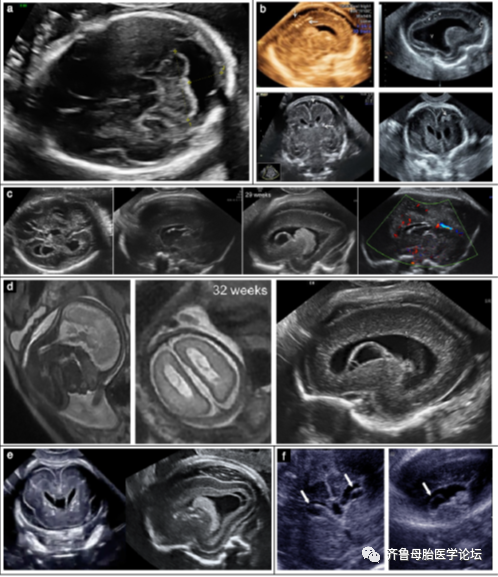
图1典型CMV感染的超声检查和MRI颅内特征,包括:巨大枕大池(a),颅内钙化(b),脑室扩大,生发层溶解性囊肿,胼胝体发育不良和脑室内粘连(c,d),室周囊肿(c,f),无脑回(d),脑钙化和室周囊肿(e)和室管膜下囊肿(f)
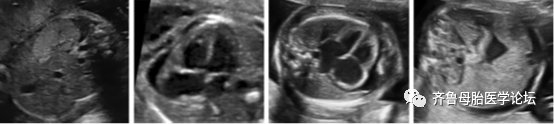
图2 CMV感染典型的颅外超声特征,包括:脾肿大(a),心脏扩大(b,c),心包积液(b,c),水肿胎(c)和腹水(d)
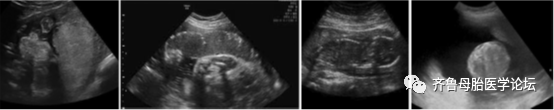
图3 CMV感染典型的超声胎盘/羊水异常,包括:胎盘肿大(a),胎盘钙化(b),羊水过少(c)和羊水过多(d)
预后分类和挑战
总体而言,CMV感染的胎儿可分为以下三个预后类别:
(i)无症状胎儿:是指超声检查、脑部MRI正常且生物学参数正常(尤其是胎儿血小板计数)。这些胎儿的预后通常良好,但仍有感音性耳聋风险。
(ii)轻度或中度症状胎儿:定义为具有孤立的生物学异常(胎儿血样),或超声检查无异常或存在孤立的超声异常如肠回声增强、轻度脑室扩张或孤立钙化。此组患儿预后不确定,进一步的随访(超声和MRI)可能有助于明确预后。目前的抗病毒治疗仍仅限于研究。妊娠终止应作为一种选择。
(iii)严重症状胎儿:定义为严重的脑超声异常(例如小头畸形,脑室扩张,白质异常和空洞形成,颅内出血,皮质发育迟缓)。该组的预后较差,应终止妊娠。
孕妇和胎儿CMV感染的管理建议
由于缺乏随机对照试验,大剂量伐昔洛韦治疗先天性CMV感染尚在研究中。(良好实践)
根据一项随机对照试验的结果,对于先天性巨细胞病毒感染,不建议使用巨细胞病毒特异性超免疫球蛋白(HIG)作为临床治疗手段,仅限于研究(推荐等级:B)。
未经治疗的母体感染后胎儿先天性感染总风险约为20-50%。同大多数病毒感染类似,胎儿感染风险随孕周增加而增加,孕4周前<1%,13周感染几率约为4-15%,36周时感染几率>60%。
先天感染后胎儿主要受影响部位包括中枢神经系统和眼,包括:小头畸形、脑积水、脑室扩张和脉络膜视网膜炎。这些会导致发育迟缓、癫痫和失明。也可能会出现肝脾肿大、贫血、黄疸和肺炎。即使大多数胎儿出生时没有临床症状,但大约90%可能会在以后显现。
产妇弓形虫感染的诊断建议
通过检测母体血清,包括弓形虫IgM和IgG,可以诊断产妇弓形虫感染。如果IgM阳性或弱阳性,而IgG阴性,则应在2周内重新检测IgM和IgG。如果结果保持不变,则IgM结果可能是假阳性(推荐等级:C)。
如果IgM或IgG抗体的任何一个结果不确定,而另一个抗体的阳性,则应在2周内重新检测。如果结果保持不变,则应将两个标本送至弓形虫病专门实验室(良好实践)。
应告知患者在妊娠前12-16周内如果IgG亲和力高(根据所使用的试剂盒而定),基本上排除此次妊娠以后再发生母体感染(推荐等级:C)。
临床医生应意识到,螺旋霉素治疗可能会延迟IgG抗体产生,因此抗体滴度比未治疗的女性要低(建议等级:B)。
血清学结果不确定时均应咨询经验丰富的专门实验室(良好实践)。
胎儿弓形体感染的诊断建议
应通过检测羊水中的弓形体DNA来诊断胎儿感染。羊穿应延迟至产妇感染后至少4周,在妊娠18周后进行(推荐等级:B)。
应告知患者目前分子检测羊水中弓形体DNA的敏感性≤90%;当DNA浓度低时,可能会产生假阴性结果(推荐等级:B)。
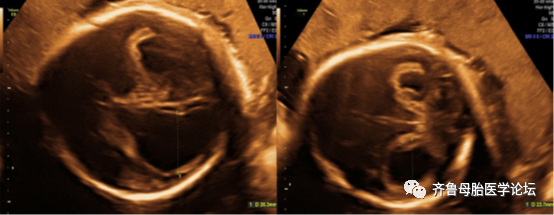
图4先天性弓形虫感染胎儿的典型超声检查结果:(a)重度双侧脑室扩张;(b)室周增厚
母体和胎儿弓形体感染的管理建议
口服螺旋霉素以防止孕妇在弓形虫感染后发生垂直传播(推荐等级:C)。
产妇血清转换后应立即(3周内)开始使用螺旋霉素治疗(推荐等级:B)。
如果确诊为垂直传播,螺旋霉素治疗1周(每次一片每日3次)后继续使用乙胺嘧啶(每天一次50mg)加磺胺嘧啶(每天3次,每次1g)加亚叶酸(每周50mg),婴儿再治疗一年(建议等级:C)。
乙胺嘧啶,磺胺嘧啶和亚叶酸的组合可能比螺旋霉素在防止垂直传播方面更有效,但治疗前需详细临床资料支持(推荐等级:C)。
超声随访应对胎儿间隔4周检查一次,重点是脑,眼和生长评估(良好实践)。
应告知患者即使胎儿影像学检查正常,长期后遗症(尤其是脉络膜视网膜炎)的风险约为30%,偶尔会导致视力下降(推荐等级:B)。
鉴于细小病毒感染可能会导致长期神经发育后遗症,对于水肿胎或重度贫血的胎儿,应考虑进行脑成像(推荐等级:C)。
孕妇细小病毒B19感染的诊断建议
接触过感染个体,出现皮疹或有胎儿水肿,应检测细小病毒B19特异性IgM和IgG抗体(推荐等级:B)。
因为IgM可能为假阴性,尤其是在无症状患者中,IgM阴性但高度可疑细小病毒B19感染的女性应补做分子检测(推荐:C)。
胎儿细小病毒B19感染的诊断建议
尽管在感染的胎儿的羊水和血液中都可以检测到病毒DNA,但除非严重贫血胎儿否则不建议进行侵入性检测。(良好实践)
母婴细小病毒B19感染的管理建议
连续超声检查应在感染或血清转化后4周开始,每1-2周检查一次至感染后12周(推荐等级:B)。
暴露后8-12周应每1-2周检查一次超声,以明确腹水,心脏扩大,胎儿水肿和MCA-PSV升高的证据(推荐等级:C)。
不应在胎儿活动时或活动后一段时间立即读取MCA数据(推荐等级:C)。
当MCA-PSV> 1.5 MoM、或出现腹水或水肿时,提示应对胎儿血取样并准备进行宫内输血。(推荐等级:B)。
关于预后,应告知父母出现水肿的受感染胎儿围产期死亡的风险约为30%,而非水肿性胎儿围产期死亡的风险约为6%。存活胎儿的长期结
通常较好,水肿胎儿神经发育异常的风险为10%(推荐等级:C)。
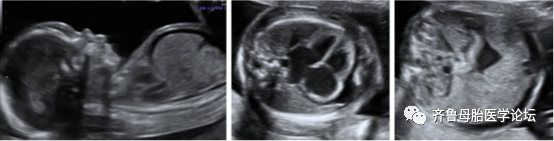
图5先天性细小病毒B19感染胎儿的典型水肿超声:皮肤水肿和腹水(a);心脏扩大,心包积液和皮肤水肿(b)和腹水(c)
孕妇风疹感染的诊断建议
临床医生应意识到风疹病毒易与其他病毒、疫苗持续免疫或自身抗体交叉反应,IgM的假阳性率较高(15–50%),应结合临床解释其结果(推荐等级:C)。
胎儿风疹感染的诊断建议
初次感染发生在妊娠12周之前,考虑到有胎儿感染的风险和受感染的胎儿发展为严重异常的风险,即使不进行侵入性检查,也可以考虑终止妊娠(良好实践)。
羊穿在母体初次感染的6周内进行检测可能会导致假阴性;因此,这种情况下检测为阴性的可以考虑以后再进行侵入性检测(推荐等级:D)。
孕妇VZV感染的诊断建议
如未免疫孕妇与传染病患者进行密切接触(面对面接触5分钟或在同一房间内接触15分钟或更长时间),则应被认为有感染VZV的高风险(推荐等级:D)。
进行咨询时,如果孕妇在妊娠前13周内感染,先天性水痘综合征的风险估计为0.5%,13周至20周之间感染风险估计为2%。此后风险轻微; 但是如在36周后发生感染,则有25%的新生儿临床表现水痘感染(推荐等级:D)。
孕妇在孕期出现带状疱疹(腰部带状疱疹,由同一病毒引起)对胎儿无风险(推荐等级:D)。
胎儿VZV感染的诊断建议
胎儿水痘综合征包括以下任何特征:羊水过少(由于运动或消化道闭锁减少)、肢体缺损和皮肤瘢痕(由带状疱疹引起),软组织钙化以及对眼睛和CNS的损害。神经系统疾病包括皮质萎缩、小头畸形、肢体轻瘫、脊髓萎缩、脑炎,癫痫发作和霍纳氏综合症。约一半受影响胎儿/婴儿,表现出眼部疾病:小眼症,脉络膜视网膜炎,白内障或视神经萎缩的影响,大约一半的患儿出现肢体缺损。胎儿超声检查诊断FGR。
胎儿感染通过羊穿确诊。PCR用于检测VZV DNA。与其他病原体一样,即使确诊胎儿感染(即羊穿后PCR阳性)也不能肯定胎儿一定会患水痘综合症。相反,羊穿的阴性结果也并不能完全排除胎儿水痘综合征的可能。
孕产妇和胎儿VZV感染的处理建议
如孕妇在前20周内感染,应从初次感染后5周开始,或从孕16周开始进行连续超声检查(以最早的时间为准)(良好实践)。
未免疫孕妇应在密切接触后10天内注射水痘带状疱疹免疫球蛋白(VZIG)。也可在暴露后7天起口服阿昔洛韦作为暴露预防(推荐等级:D)。
孕妇应在皮疹出现24小时内口服阿昔洛韦(推荐等级:C)。
如果在妊娠前20周内感染并确诊胎儿水痘综合征应考虑终止妊娠(良好实践)。
ZIKV是一种黄病毒,通常由蚊蝇传播,但也可以通过性接触在人与人之间传播。ZIKV的安全有效疫苗可能要几年才能上市。在2015-2016年流行期间,世卫组织建议孕妇避免前往受ZIKV影响的地区,并且从这些地区返回的男女无论症状如何,都应在返回后的6个月内进行安全的性行为或禁欲。目前,该病被认为是地方病,在某些限制条件下允许前往仍存在该病毒的国家(注:主要是美洲国家)旅行。
孕妇ZIKV感染的诊断建议
应常规询问孕妇旅行史(良好实践)。
孕妇具有提示性症状,并且近期曾到过ZIKV高风险地区旅行,或者曾与从ZIKV风险地区归来的人发生过性接触,应针对ZIKV检测(良好实践)。
对ZIKV感染的主要检测方法是rRT-PCR(推荐等级:C)。
胎儿ZIKV感染的诊断建议
母体接触ZIKV后应进行基本胎儿超声检查,如果有相关征象,应转诊给超声或胎儿医学专家(良好实践)。
如基本超声检查正常,应在晚孕期再次重复检查(良好实践)。
孕妇在妊娠晚期出现皮疹,头围(HC)正常的胎儿可能仍存在潜在的脑部常,应在妊娠剩余阶段和出生后进行筛查(推荐等级:C)。
应告知ZIKV感染的孕妇感染越早,胎儿先天性残疾的风险越高,且与母体症状的出现与否无关(推荐:C)。
先天性寨卡综合征(CZS)的诊断建议
当HC值低于平均值2SD时,应诊断为小头畸形,HC低于3 SD则有更高的脑部异常风险(推荐等级:D)。
不应使用HC来确定ZIKV暴露孕妇的孕周(良好实践)。
孕妇接触ZIKV以后,应对胎儿的解剖结构(包括颅内异常)和生物参数进行评估(推荐等级:C)。
表现出CZS的孕妇应该在有诊断胎儿感染经验的胎儿医学中心进行管理(良好实践)。
当对超声检查结果有疑问时,可以考虑胎儿MRI检查(良好实践)。
妊娠20周后,才应进行羊穿检测ZIKV(良好实践)。
CZS妊娠管理建议
受ZIKV影响孕妇应进行连续超声检查,并应进一步实验室检查(良好实践)。
适当时应考虑终止妊娠的选择。
临床医生应认识到现有知识对CZS预后的局限性。影像学检查全面随访评估后正常的,发生CZS的风险明显较低(良好实践)。
可疑CZS孕妇继续妊娠的需要多学科会诊包括胎儿医学专家,新生儿科医生和放射科医生。出生后,建议至少随访至12个月大(良好实践)。
 妇产科在线APP下载
妇产科在线APP下载












