全子宫切除术是妇科最常进行的手术之一,大部分患者因子宫良性疾病而需要行全子宫切除,常见的手术入路包括经阴、腹腔镜、开腹手术等,妇产科医师常需要针对患者自身状况进行综合性分析做出最佳的选择。2017年3月,美国妇产科医师学会(ACOG)颁布第701号委员意见,即《良性疾病全子宫切除术的入路选择》,该指南详述了各个手术入路的利弊,并作出了推荐意见。本文就该指南推荐意见进行简要解读。
指南推荐意见总结:(1)首选阴式全子宫切除术,循证医学证据表明同其他术式相比,阴式子宫切除患者的预后更佳。(2)对于不宜行阴式子宫切除的患者,腹腔镜手术优于开腹手术。(3)对于不同的患者,手术医师应该充分考虑各种临床因素,并根据临床情况、医师训练和经验决定哪种全子宫切除的入路能够提供最安全的子宫切除方式,实现最佳的临床结局。(4)良性疾病全子宫切除选择入路的影响因素包括:阴道和子宫的大小和形状,子宫可及程度(如子宫脱垂,盆腔粘连等),宫外疾病的范围,需要同时进行的操作,手术训练和经验,施行的手术例数,医院技术、设施和支持的便利,急诊手术还是计划性手术,患者知情后的偏好等。(5)妇产科医师术前应与患者进行详尽的讨论,对于特定的临床情况下哪种入路能够提供最大裨益和最小风险,并给出明确的推荐。(6)选择手术方式时充分考虑患者的价值观和偏好,最终与患者共同决定最佳的处理方案。(7)经阴道切除子宫同时行选择性输卵管切除术也是安全的。(8)机器人辅助的腹腔镜下子宫切除术是否优于其他术式目前尚无科学依据,需要更多循证医学的证据来证实该项技术的有效性及安全性。
1.良性疾病全子宫切除术的适应证及常用术式
良性疾病子宫切除术最常见的指征包括:有症状的子宫肌瘤(51.4%),异常子宫出血(41.7%),子宫内膜异位症(30.0%)和子宫脱垂(18.2%)。
子宫切除常用的入路包括:经阴、经腹腔镜(有或无机器人辅助、完全采用腹腔镜或腹腔镜辅助下的经阴子宫切除术)和经腹手术。其中经阴和腹腔镜手术被称为“微创手术”。美国在1998—2010年期间的外科手术资料分析强调了开腹子宫切除手术的比例自65%降至54%,这有利于微创技术的发展。与之相反,整体使用量大幅提升的是机器人辅助的腹腔镜子宫切除术,这种方法的使用占比从2008年的0.9%上升到2010年的8.2%。而无机器人辅助的腹腔镜手术自2006的15.5%下降到8.6%。经阴道手术使用率持续下降,从1998年的25.0%降到2010年的17.0%。然而临床证据表明,经阴道子宫切除术具有更好的预后结果,且是最具成本效益的入路选择。
2.影响子宫切除术入路选择的因素
良性疾病子宫切除术式的选择受多种因素的影响,诸如子宫和阴道的大小及形状、子宫的可触及程度(是否受到盆腔器官脱垂、盆腔粘连的影响);宫外疾病范围,急诊手术还是择期手术,患者知晓相关风险后自身意愿等。另外,还需综合考虑手术医生的技术水平、熟练程度和临床经验。对于具体患者而言,最终的入路选择应结合患者自身的状况以及医生的临床经验综合而定,但需注意的是不同的手术方式在围手术期存在的并发症及相关获益应在手术知情同意书中明确体现。在制定手术方式时,医生应与患者共同讨论选择方案,并明确提出手术路径建议,并尽可能减少特定临床情况下的医疗风险。与患者进行充分的沟通,并依据患者的选择倾向,让患者知晓哪种入路能提供最大裨益和最小风险,给出明确的推荐。
3.良性疾病子宫切除术最佳入路选择
阴式子宫切除术对于无阴道分娩史,有1次或多次剖宫产手术史的患者也是安全的。研究表明,92%的无阴道分娩史妇女也能够成功施行经阴子宫切除术。若经阴道成功分离子宫颈和主骶韧带,即使下拉子宫困难,子宫左右摆动的活动度也可完成经阴道子宫切除术。骨盆重建外科医师协会制定的指南认为,子宫活动度良好,病变局限于子宫(无附件病理学或已知的或疑似粘连)是选择子宫切除术最适合路径的评判标准。在一项随机试验中,将该评判标准应用于子宫切除术的选择,良性病变阴道子宫切除术的百分比大于90%。11%的病例需要术中削切子宫,但同时患有子宫外疾病患者,25%需借助腹腔镜辅助技术。
子宫外疾病如卵巢-输卵管病变、严重子宫内膜异位症、粘连或子宫异常增大,不推荐经阴道子宫切除术。这些情况的次要选择,可首先进行腹腔镜评估,确定微创子宫切除术的可行性,在无法实施微创手术的条件下选择开腹手术。
保留宫颈的子宫次全切除术和子宫全切术的疗效不确定,证据表明两者之间并发症(例如感染,失血,尿路、肠道或血管损伤)、患者结局(例如性功能、泌尿功能或肠道功能)没有临床意义上的差异。若患者选择子宫次全切除术,腹腔镜或开腹手术最为合适。
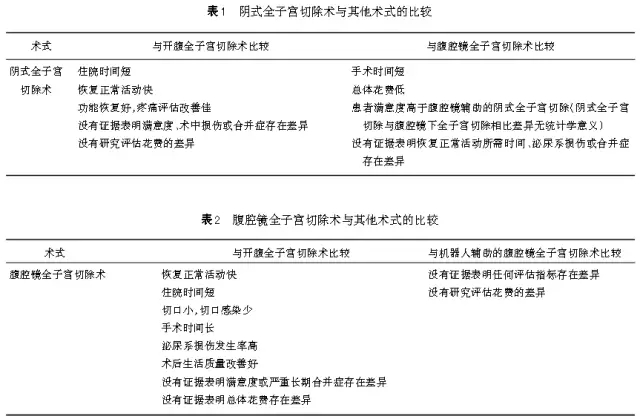
该指南明确提出只要有可能,阴式子宫切除术应成为首选,因其与腹腔镜及开腹手术相比临床结局更好,患者获益更多。Cochrane综述报道,47项开腹子宫切除术研究,腹腔镜子宫切除术和阴道子宫切除术(5102例)与开腹子宫切除术相比,阴道子宫切除术的恢复正常活动时间更短,生活质量改善更佳。与腹腔镜子宫切除术相比,阴道子宫切除术的手术时间短,住院时间短(见表1~2)。该系统综述得出结论,阴道子宫切除术在这3条途径中,具有最佳结局。
尽管微创手术切除子宫存在很多优点,但开腹子宫切除术的重要性仍然不可忽视。当患者自身的情况不宜行阴式或腹腔镜子宫切除,或微创手术切除子宫失败史均应考虑采用开腹手术切除子宫。
4.伴有选择性输卵管切除时的入路选择
选择性输卵管切除术不应是影响初定手术方案的因素。有研究表明,阴式子宫切除术同时行选择性输卵管切除的成功率达88%,一项RCT研究发现腹腔镜辅助下的附件切除与经阴附件切除相比会增加并发症的发生率且延长手术时间,因此,在经阴道切除子宫同时行选择性输卵管切除是安全的。但需要注意的是预防性附件切除要求在术中腹腔相关组织中进行冰冻活检以决定手术范围,这一点是经阴子宫切除术无法实现的。
5.关于子宫切除术期间使用分碎术的辩论
腹腔镜微创手术中,若子宫体较大或伴有巨大子宫肌瘤,可能无法自阴道取出,需要使用子宫肌瘤分碎器。但分碎器的使用是目前争议较大的话题,因为肌瘤分碎过程中有腹膜内传播恶性组织,特别是子宫肉瘤的风险。因此,在美国子宫肌瘤分碎器使用的审查比较严格。然而众所周知的是腹腔镜下子宫切除术的确降低了手术并发症风险。现在很多专家正在开发和评估可能减少组织播散风险的替代技术,分碎器分碎术选择的减少可能会使少量患者拒绝进行微创法子宫切除术。
6.个人观点
俗话说“鞋子合不合适,只有脚知道”,这同样也适用于临床工作,面对现在复杂的医疗大背景,妇产科医师需要对每一位患者进行综合考虑,在保证安全的情况下选择最佳的入路。总结指南意见,对于大多数没有宫外疾病的患者,均推荐行阴式子宫切除,伴有子宫外疾病的患者可先行腹腔镜评估,若不适宜再选择开腹手术。机器人辅助的腹腔镜子宫切除术的发展处于萌芽阶段,特别是我国较为少见,需要更多的临床资料进行评估。总之,人生之中,面对千百个选择,我们只选择合适的,这样才是最好的选择。(参考文献略)
 妇产科在线APP下载
妇产科在线APP下载













