摘 要
目 的:探讨宫腔镜手术联合不同药物治疗子宫内膜息肉的临床效果。
方 法:选取2014 年3月—2015年3月新疆医科大学第一附属医院确诊的子宫内膜息肉患者375例,随机分成3组,每组125例。A组: 孕激素治疗; B组: 孕三烯酮治疗; C组: 无药物治疗。患者均通过宫腔镜手术切除息肉,并在术后联合不同药物进行治疗。药物治疗3个月为1个疗程,分别在手术后第5、第10、第24个月进行随访,对比不同药物在治疗子宫内膜息肉时的疗效。
结 果:患者均顺利完成手术,手术后病理检查确诊为子宫内膜息肉。联合药物治疗后患者的月经量有所减少,月经模式有所改善,血红蛋白水平显著增加。手术后第5个月,A、B 两组的息肉复发率比较差异无统计学意义( P>0. 05) ; 手术后第10、第24 个月,B 组的复发率最低; 随访期间,A、B 两组的复发率均低于C 组; 治疗过程中无严重不良反应。
结 论:采用宫腔镜手术联合不同药物治疗子宫内膜息肉临床效果显著,降低了息肉的复发率,孕激素不良反应少,依从性好,孕三烯酮对预防复发的效果最优。
1、对象与方法
1.1 研究对象
选取2014 年3月-2015年3月在新疆医科大学第一附属医院就诊的子宫内膜息肉患者375 例,随机分为A、B、C 3组,每组各125例。A组: 孕激素治疗组; B组: 孕三烯酮治疗; C组:无药物治疗。患者经宫腔镜下做电切加诊刮术后将息肉切除,并做病理检查,确定子宫内膜息肉。患者年龄23~53 岁,平均( 37.3±5.6) 岁。主要症状: 经期时间延长、月经量增多、不规则阴道出血、不易受孕、绝经后出血等,并伴有贫血症状。
1.2 诊断标准
以《妇科内镜学》为标准,在宫腔镜下可观察到子宫内膜表面有良性结节突出,是由间质、内膜和腺体构成,腺体时多时少,间质发生水肿,外表表征为卵圆形状或细长圆锥形状,表面光滑,常伴发有新生血管,一般为单发或多发,或大或小,颜色和内膜一样,患者手术后病理检测为确诊标准。
1.3 方法
1.3.1 手术前准备
在月经干净3~7 d 进行手术前检查,包括妇科检查和实验室检查( 血常规,肝、肾功能,血凝全套,离子,血糖等5 项) ,检查胸部X 射线片及心电图,排除全身炎症、生殖道炎症、严重内科疾病及血液系统疾病,3 d 内不能有性生活。不规则阴道流血患者如没有其他并发症,可根据患者的病情选择检查和手术时间。所有患者均同意参与本方案治疗,自愿接受手术。
1.3.2 手术方法
首先对患者进行复合麻醉,然后在宫腔镜下进行检查,依据息肉大小、数量及所在部位确定手术方法。直径大、数量少的腺肌瘤样息肉用电切术,而数量多、直径小的需要在宫腔镜指引下行电切加诊刮术。手术后吸刮干净宫腔,注意避免出现子宫穿孔,从宫腔中吸刮出的内膜要做病理检查。
1.3.3 药物治疗
为预防感染,患者手术后服用抗生素,待病理结果确定为子宫内膜息肉并排除其他病变者开始进行药物治疗。A 组: 采用地屈孕酮治疗,手术1 周后开始服用,连续服用10 d,2 次/d,9 mg /次,经期停药,月经后第14 天继续服用,治疗周期3 个月; B 组采用孕三烯酮进行治疗,同时服用保肝药物联苯双酯,手术后第3 天开始服用,2 次/周,2. 6 mg /次,治疗周期3 个月; C 组: 不服用药物。
1.3.4 术后随访
在患者手术后第5、第10 个月、第24 个月时进行随访,了解患者月经情况,做B 超和血常规检查,手术后第5、第10 个月使用B 超对患者的息肉复发和内膜厚度进行检查,手术后第24 个月再次进行宫腔镜检查,确认有无息肉复发,根据复查结果比较不同药物在治疗子宫内膜息肉时的
1.4 统计学分析
采用SPSS 13. 0 统计软件进行统计学分析,计量资料以(x±s) 表示,使用独立样本疗效。t 检验,多组间比较采用方差分析,P<0. 05 为差异有统计学意义。
2、结果
2.1 月经情况
A 组98.7% 的患者月经量减少,88.9%的患者经期<7d,96.3%的患者恢复了规律周期。B 组99.1%的患者月经量减少,89.3%的患者经期<7 d,97.4%的患者恢复了规律周期。C 组患者月经模式未见明显改善。
2.2 3组患者贫血症状的变化情况
3组患者术前血红蛋白水平比较差异无统计学意义( P>0.05) ; A、B 两组术后5个月、术后10个月、术后24个月血红蛋白水平比较差异无统计学意义(P>0.05) ,但均显著高于C组(P<0.05) ; C 组术后5 个月、10 个月血红蛋白水平高于术前,但术后24 个月血红蛋白水平大幅下降,显著低于术前(P<0.05) 。见下图:
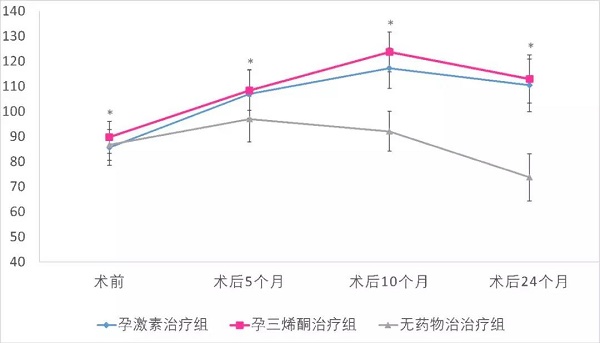
2.3 3组患者的子宫内膜厚度比较
3组患者子宫内膜厚度手术后5 个月、10 个月、24 个月比较,差异均有统计学意义(均P<0.05) 。见下图:
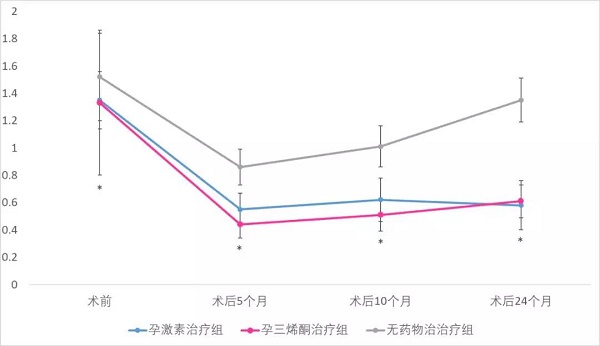
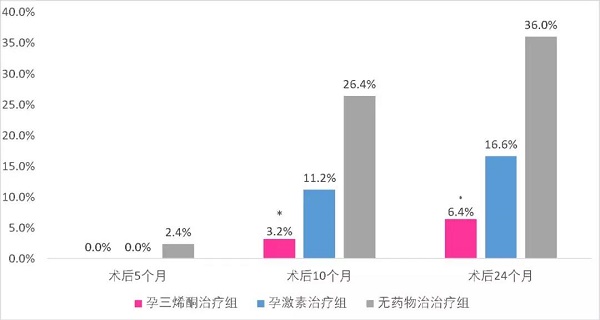
2.4 3 组患者息肉复发情况比较
3组患者手术后5个月、10个月、24个月子宫内膜息肉复发情况比较,差异均有统计学意义( 均P<0.05) 。见下图:
2.5 3 组不良反应发生情况比较
3组不良反应情况比较差异均无统计学意义(均P>0. 05) 。见下表:
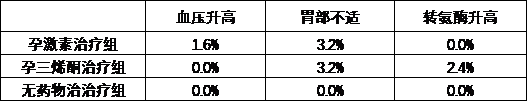
3、讨论
子宫内膜息肉由子宫内膜局部过度增生所致,任何年龄段的女性均可能发生,且年龄越大发病率越高,发病率7.6%~10.0%。子宫内膜息肉的诱发因素有很多,如内分泌紊乱、炎症等,特别是雌激素水平过高,均可能形成息肉。目前,直径>0.6cm 的内膜息肉均可以通过超声诊断出来,但是对于超声提示内膜厚度>0.8cm 的患者,建议选择宫腔镜检查。宫腔镜可以直接观察子宫内膜的变化,使子宫内膜息肉的诊断率大大提高,避免了诊刮术时的误诊漏诊。因此,本院在临床上广泛应用宫腔镜诊断治疗子宫内膜息肉。但部分子宫内膜息肉患者在行宫腔镜术后会复发,可联合药物治疗来降低息肉的复发率。目前,临床上治疗子宫内膜息肉的药物有很多种,如短效避孕药、孕激素制剂、孕三烯酮、传统的中药等,但没有规范使用,因此制定规范的使用方案是目前需要解决的问题。
本研究行宫腔镜手术后联合药物治疗子宫内膜息肉的疗效显著,但也出现了不良反应。孕激素治疗组出现的不良反应最少,但复发率较其他治疗组高。除了有孕激素使用禁忌者外,大部分患者术后适用。孕三烯酮治疗组的治疗效果最佳,对预防复发的作用显著,但有患者出现了绝经、肝功能异常、胃部不适等不良反应,因此该类药物适用于40 岁以上快要绝经或绝经后的患者,肝功能不好者禁用。无药物治疗组的复发率最高。治疗子宫内膜息肉主要是为了切除息肉、降低复发。引起复发率高和手术后息肉残留的主要原因是由息肉的直径大小、病发部位、质地3 个因素造成的。宫腔镜检查方便全面,可以直接观察到病发部位,定位取材。目前,手术后依据患者的病情程度、药物依从性和年龄给予不同的药物进行联合治疗是控制疾病、减少复发的最佳方案。孕激素的不良反应少,依从性好,孕三烯酮的治疗效果最佳,对预防复发的作用显著。综上所述,宫腔镜手术联合不同药物治疗子宫内膜息肉的方案效果显著,有效降低了复发率,是治疗子宫内膜息肉的最佳方法。
【参考文献】
黄修菊, 郭春凤, 刘强, et al. 宫腔镜手术联合不同药物治疗子宫内膜息肉的疗效[J]. 中国妇幼保健, 2019, 34(02):218-220.
 妇产科在线APP下载
妇产科在线APP下载












