【摘要】目的应用阴道前庭超声方法评价阴道分娩和选择性剖宫产对女性盆底的近期影响。方法2008 年3 月~ 2008 年6 月在我院产科分娩后6~ 8 周的产妇75 例, 其中经阴道分娩产妇55 例, 选择性剖宫产产妇20 例, 选择非妊娠年轻女性24 例作为对照组, 应用阴道前庭超声在安静状态及压力状态下(Valsalv a 动作时) 分别测量各组患者的膀胱尿道后角角度(Ar 、As);膀胱颈至耻骨联合下缘的距离(Dr 、Ds);膀胱颈角度(θr 、θs);膀胱颈旋转角度(θ);尿道膀胱连接部移动度(UVJ-M), 并将各组结果进行统计学分析。结果阴道分娩组与对照组比较, Dr 缩短, 有统计学意义(P<0.05), θs、θ及UVJ-M 明显增大, 有统计学意义(P <0.01)。选择性剖宫产组与对照组比较, θs 及θ增大, 有统计学意义(P <0.05)。阴道分娩组与选择性剖宫产比较, θs 及UVJ-M 明显增大, 有统计学意义(P <0.01)。阴道分娩组中无产后尿失禁症状者与有产后尿失禁症状者比较, p="">0.05)。结论阴道分娩近期对盆底功能的影响大于选择性剖宫产。
妊娠及阴道分娩所造成的盆底损伤是产后尿失禁(po stpar tum urinary incontinence , PPUI) 及盆腔器官脱垂(pelvic o rgan prolapse , POP)的主要因素之一[ 1 , 2] 。国内外关于PPUI 的发病率报道不一。本研究目的旨在应用阴道前庭超声初步评价不同分娩方式对女性盆底功能近期的影响, 以探讨PPUI 及POP 的发病机制, 并指导产后妇女及早进行盆底康复训练, 预防PPUI 及POP 的发生。
资料与方法
一、研究对象
2008 年3 月~ 2008 年6 月随机选取在我院产科分娩后6 ~ 8 周的产妇75 例, 其中经阴道分娩初产妇55 例, 年龄22 ~ 36 岁, 平均年龄29 .4 岁, 其中经阴道自然分娩47 例, 经阴道产钳助产8 例;55 例中14 例产后出现了轻微尿失禁症状, 其中5例妊娠晚期即有尿失禁症状, 9 例为产后首次出现尿失禁症状(16 .4 %)。选择性剖宫产分娩初产妇20 例, 年龄27 ~ 33 岁, 平均年龄29 .2 岁, 2 例妊娠晚期曾出现轻微尿失禁症状, 产后均未出现尿失禁症状。选择已婚育龄正常妇女24 例做为对照组,年龄22 ~ 38 岁, 平均年龄30 .3 岁, 其中未产妇女10 例, 已产妇女14 例, 且均为产后2 年以上。
二、仪器与方法
1 .仪器:使用美中互利ASPEN 彩色多普勒超声诊断仪, 4 ~ 8MHz 变频阴道探头。
2 .检查方法:嘱产妇自行适度充盈膀胱约200 ~ 400 ml , 取膀胱截石位, 将阴道探头外覆避孕套后放置在阴道口及尿道外口正下方, 进行阴道前庭超声检查。测量参数:分别于安静状态及压力状态即Valsava 动作下测量尿道膀胱后角角度(Ar ,As), 膀胱颈至耻骨联合下端的距离(Dr , Ds), 膀胱颈角度(θr , θs), 膀胱颈旋转角度(θ):即θr 与θs 的绝对差值;尿道膀胱连接部移动度(UVJ-M):即在安静状态下, 图像上标记尿道膀胱连接部(UVJ) 位置, 然后瞩患者做Valsalva 动作, 观察UVJ 移动距离, 连续进行三次取平均值, 见图1 ~ 3 。
三、产后尿失禁诊断标准
国际控尿学会(ICS)对压力性尿失禁的定义,即在喷嚏、大笑、咳嗽或提重物时出现不自主的尿液漏出[ 3] , 本研究在孕期或产后至少有1 次发生尿失禁则归为有尿失禁。
四、统计学方法
采用SPSS 13 .0 软件进行数据分析。检查结果以均值及标准差表示。各组结果之间进行单因素方差分析。P<0 .05 为有统计学意义。
结果
一、一般情况比较
本研究中各组产妇年龄及孕次比较, 无统计学意义(P >0 .05)。见表1 。
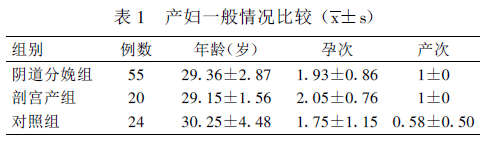
二、不同分娩方式产妇阴道前庭超声的盆底特征
阴道分娩组与对照组比较, Dr 缩短, 有统计学意义(P<0 .05), θs 、θ及UVJ-M 明显增大,有统计学意义(P <0 .01)。选择性剖宫产组与对照组比较, θs 及θ增大, 有统计学意义(P <0 .05)。阴道分娩组与选择性剖宫产组比较, θs 及UVJ-M 明显增大, 有统计学意义(P <0 .01), 见表2 。
注:“ P1” 表示阴道分娩组与对照组比较;“ P2” 表示阴道分娩组与剖宫产组比较;“ P3” 表示剖宫产组与对照组比较
本研究对阴道分娩患者中分娩巨大儿及产钳助产的13 例患者与正常阴道分娩的42 例患者进行了比较, 结果显示:分娩巨大儿及产钳助产组θ(25 .08 ±8 .53)°略大于正常阴道分娩组(23 .95 ±12 .75)°, 而A s (120 .62 ±21 .10)°小于正常阴道分娩组(128.38 ±20 .30)°, UVJ-M (1 .29 ±0 .36)cm也小于正常阴道分娩组(1 .42 ±0 .47) cm , 其他各指标两组比较, 均无统计学意义(P >0 .05)。
本研究还根据产后是否出现尿失禁症状将阴道分娩患者分为有症状组14 例及无症状组41 例, 并进行比较, 结果显示:有症状组Ar (113 .36 ±14 .58)°和A s (127 .79 ±20 .24)°略大于无症状组的A r(110 .05 ±15 .88)°和As (124 .85 ±21 .33)°;而θ(21 .64 ±7 .11)°小于无症状组(25 .10 ±13 .00)°,UVJ-M (1 .25 ±0.35)cm 也小于无症状组(1 .44 ±0 .47)cm , 其他各指标数值接近, 两组之间比较均无统计学意义(P >0 .05)。
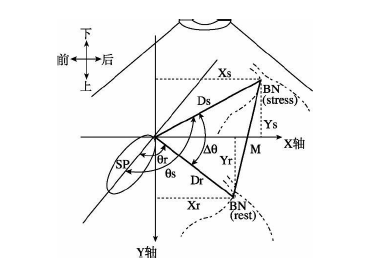
图1膀胱颈活动示意图(SP :耻骨联合, BN:膀胱颈, θr ,θs :膀胱颈角度, θ:膀胱颈旋转度, Dr , Ds :膀胱颈至耻骨联合下端距离, M :即UVJ-M, 膀胱颈移动度)
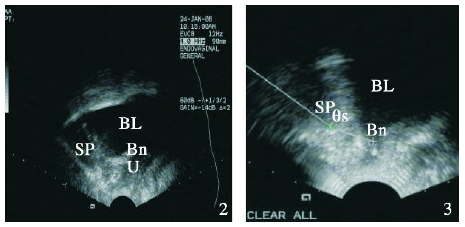
图2阴道前庭超声图像(BL-膀胱, U-尿道, Bn-膀胱颈, SP-耻骨联合) 图3阴道分娩者θs =140°时压力状态下膀胱颈角度超声图像
讨论
随着社会的进步、经济的发展、人均寿命的延长和妇女地位升高, 人们对生活质量要求的提高,压力性尿失禁(st re ss urinary incontinence , SUI)及POP 所造成的社会、卫生及经济问题越来越受到人们的关注, 对女性盆底功能方面疾病的研究也提到议事日程。妊娠及分娩所引起的盆底损伤被认为是PPUI 及日后发生S UI 和POP 的主要因素[ 1 , 2] 。本研究目的应用超声方法了解分娩对盆底解剖及功能的影响。选取产后6 ~ 8 周产妇是由于分娩后6 周盆腔各器官已恢复至妊娠前状态[ 2] 。在此期间行阴道前庭超声检查一方面是为了观察膀胱颈位置及活动度(代表盆底支持结构)是否随着盆腔器官的恢复而恢复至正常状态, 另一方面是为了评价分娩对盆底功能的近期影响。
目前国内外很多学者应用阴道、会阴及阴道前庭超声方法了解盆底解剖及功能, 本研究比较了几种方法, 认为阴道前庭超声检查可以在同一切面同时较清晰显示尿道、膀胱、膀胱颈、耻骨联合和阴道等盆腔脏器, 可较好的进行各指标的测量。最终选择阴道前庭超声检查测量尿道膀胱后角角度、膀胱颈至耻骨联合距离、膀胱颈角度、膀胱颈旋转角度以及尿道膀胱连接部移动度以反映膀胱颈的位置及活动度, 协助评价盆底功能。同时, 在阴道外检查, 可避免感染机会, 产妇无特殊不适感觉, 而且操作简便, 可重复、无辐射、易被患者接受等优点。另外, 在阴道前庭超声检查同时, 嘱膀胱颈位置下移及活动度明显增加的患者行提肛动作, 超声下可发现患者提肛可以使膀胱颈位置随之上移, 盆底肌肉有效收缩, 这说明盆底锻炼可帮助盆底功能恢复, 在阴道前庭超声下可以根据患者膀胱颈位置改变情况帮助指导患者进行有效盆底锻炼, 并可对盆底锻练的患者定期进行疗效观察, 指导患者进一步治疗。
本研究显示阴道分娩近期对盆底功能有一定影响。阴道前庭超声检查时发现阴道分娩患者有类似SUI 的超声表现。文献报道尿道膀胱后角≥110°,膀胱颈至耻骨联合距离≤2 .3 cm , 膀胱颈旋转角度θ≥20°以及尿道膀胱连接部移动度(UVJ-M) >1 .0 cm 是诊断S UI 的超声指标[ 4 , 5] 。本研究阴道分娩组患者θ角度、尿道膀胱连接部移动度和尿道膀胱后角角度均大于对照组, 说明阴道分娩一定程度上影响了盆底支持结构, 使膀胱颈位置发生改变, 活动度明显增加, 盆底功能在产后6 ~ 8 周未恢复正常。同时将阴道分娩组中分娩巨大儿及产钳助产的患者与正常阴道分娩患者进行了比较, 但各超声测量指标接近均无统计学意义, 可能与产钳助产及分娩巨大儿例数较少有关。
本研究结果显示, 选择性剖宫产对盆底功能的近期影响介于阴道分娩与对照组之间, 与对照组比较, θs 及θ增大, 有统计学意义;与阴道分娩组比较, As 、θs 及UVJ-M 均小于阴道分娩组, Ds 大于正常阴道分娩组, 且均有统计学意义;其中选择性剖宫产组UVJ-M 为(0 .93 ±0 .34)cm , 与对照组(0 .93 ±0 .22)cm 基本一样。以上比较均说明从分娩后近期来看, 选择性剖宫产后盆底肌肉收缩力量不受影响, 膀胱颈活动度及位置改变明显好于阴道分娩, 对盆底功能的近期影响小于阴道分娩。但有文献报道[ 1 , 6] 妊娠期间激素水平变化及子宫增大对盆底的牵拉所造成的损伤同样会影响盆底功能使选择性剖宫产后的尿失禁发生率增加, 因此选择性剖宫产远期是否对盆底功能具有保护作用还有待进一步扩大样本例数及进行远期观察。
关于产后出现尿失禁症状, 国外文献[ 7] 报道剖宫产后尿失禁发生率为10 %, 阴道顺产为22 %,产钳助产为33 %;而国内文献[ 8] 报道剖宫产、阴道顺产及阴道助产的尿失禁发生率分别为0 %、32 .8 %和28 %。分娩后首次发生PPUI 的占3.7 %~ 19 %[ 1 , 6] , 本文中阴道分娩后首次出现尿失禁症状者为16 .4 %, 与文献报道一致。本研究为了观察产后短期内出现尿失禁症状者是否使盆底功能的损伤程度增加, 将阴道分娩患者分为有症状组及无症状组比较, 结果有症状组Ar 、As 略大于无症状组, θ、UVJ-M 略少于无症状组, 但这些指标均大于对照组, 有无症状两组各指标比较, 无统计学意义, 提示产后出现尿失禁者与无症状者相比, 在产后早期对盆底功能的影响无明显增加。
综上所述, 本研究通过阴道前庭超声检查的数据说明, 阴道分娩后早期对盆底功能的影响大于选择性剖宫产。可能与阴道分娩早期盆底肌收缩力量减弱, 盆底支持组织薄弱, 使膀胱颈位置改变及活动度增大;而选择性剖宫产盆底肌肉收缩力量不受影响, 膀胱颈位置改变轻微, 膀胱颈活动度无增大有关, 但应扩大样本量, 延长随访时间, 以进一步了解分娩对盆底功能的远期影响及分娩后盆底功能何时能够完全恢复。同时, 阴道前庭超声检查可指导产妇的产后恢复训练, 是一个值得推广的检查方法。
参考文献
[ 1] Vikt rup L , Lose G , Rolff M , et al.The sy mpt om of s t ress incon tinence caused by pregnancy or delivery in primiparas .Obst et Gy necol , 1992 , 79 :945-949 .
[ 2] 曹泽毅.中华妇产科学.北京:人民卫生出版社, 1999 :282-283 .
[ 3] Abrams P , Cardoze L , Fal l M , et al.Th e s tandardisati on of t erminology of low er urinary t ract fu nct ion :report f rom the S tandardi sation Sub-commi t tee of the Int ernational C ontinence Societ y .Neu rou rol Urodyn , 2002 , 21 :167-178 .
[ 4] Mourit sen L , An nlise R.Bl adder neck mobi lity evaluated byvagin al ult rasonography .Br J Urology , 1993 , 71 :166-171 .
[ 5] Pregazzi R, Sart ore A , Bort oli P , et al.Perineal ul t rasou ndevaluati on of uret ral angel and b ladder neck mobilit y inw omen w ith st ress urinary in cont inence.BJOG , 2002 , 109 :821-827 .
[ 6] Wil son PD , Herbis on RM , H erbi son GP.Obs tet ri c pract iceand the prevalen ce of urinary incont inence three months aft erdeli very .Br J Obs tet Gynecol , 1996 , 103 :154-161 .
[ 7] Farrell SA , Allen VM , Bask et t TF .Parturi tion and u rinaryincon tinence in primiparas .Obst et Gynecol Rep rod Bi ol ,2002 , 103 :179-182 .
[ 8] 郑爱珍, 胡永珍.不同分娩方式对泌尿生殖机能影响的调查.中国误诊学杂志, 2002 , 2 :392-393 .
 妇产科在线APP下载
妇产科在线APP下载













