手术原则 1
一般性考虑
·下腹正中直切口的开腹手术可用于恶性卵巢肿瘤/输卵管瘤/原发性腹膜癌的全面分期手术、初始减瘤术和间歇性减瘤术或二次减瘤术。
·术中冰冻病理检查有助于选择手术方案
·对于某些患者,有经验的手术医生可以选择腹腔镜完成手术分期和减瘤术
·如果腹腔镜减瘤术不理想,必须中转开腹
·腹腔镜有助于评估初治和复发病人能否达到最大程度减瘤术;如果经评估不能达到满意的减瘤术,可以考虑新辅助化疗
·推荐由妇科肿瘤医生完成手术
合理报告
·外科医生应该在报道中描述下列内容:
描述减瘤术前在盆腔、中腹部、上腹部原发病灶的范围
描述减瘤术后盆腔、中腹部、上腹部残留病灶数量。
描述完整或者不完整切除病灶;如果不完整切除,描述残留病灶的大小和数目。标明粟粒样或小病灶
手术原则 2
新诊断明显局限于卵巢或骨盆的转移性上皮性卵巢癌:
通常而言,在初次肿瘤细胞减灭术术时应当努力去实现最大化的减少盆腔内所有瘤细胞数目和评估上腹部和腹膜后的潜在疾病
·进入腹腔后,抽吸腹水或腹腔冲洗液行细胞学检查
·对腹膜表面进行全面诊视,可能潜在转移的腹膜组织或粘连组织都要切除病理活检;如果没有可疑病灶,则需进行腹膜随机活检并至少包括双侧盆腔、双侧结肠旁沟、膈下(也可使用细胞刮片进行膈下细胞学取样和病理学检查)
·切除子宫和双附件,手术过程必须尽力完整切除肿瘤并避免肿瘤破裂
·需要保留生育功能的患者,在符合适应症的前提下可考虑行单侧附件切除术
·切除大网膜
·行主动脉旁淋巴结切除术时,需将位于下腔静脉和腹主动脉表面及两侧的淋巴脂肪组织全部切除,上界至少达到肠系膜下动脉水平,最好达到肾血管水平
·盆腔淋巴结切除术包括髂内外血管表面和内侧的淋巴脂肪组织、闭孔神经前方的闭孔窝淋巴脂肪组织,最好一起切除髂总血管周围的淋巴脂肪组织
新诊断累及骨盆或上腹部的转移性上皮性卵巢癌:
通常而言,在初次肿瘤细胞减灭术术时应当努力去实现最大化的减少腹部、盆腔和腹膜后所有瘤细胞。肿瘤细胞减灭术力求使残余肿瘤病灶直径<1 cm,最好切除所有肉眼可见病灶
·取腹水或腹腔冲洗液进行细胞学检查,切除肿瘤累及的所有大网膜
·切除能够切除的肿大或可疑淋巴结
·盆腔外肿瘤病灶≤2 cm 者(即 IIIB 期)必须行双侧盆腔和主动脉旁淋巴结切除术
·为达满意的减瘤术,可根据需要切除肠管、阑尾、脾脏、胆囊、部分肝脏、部分胃、部分膀胱、胰尾、输尿管及剥除膈肌和其他腹膜
·部分上皮性卵巢癌或腹膜癌的患者经过减瘤术后残余小病灶,可以考虑在初次手术时放置腹腔化疗导管以便术后进行腹腔化疗
手术原则 3
转移性上皮性卵巢癌新辅助化疗后间隔减瘤术
通常而言,在初次肿瘤细胞减灭术术时应当努力去实现最大化的减少瘤细胞。最好切除腹部、盆腔和腹膜后所有肉眼可见病灶。
·间隔减瘤术,包括经腹全子宫切除和双侧输卵管卵巢切除术,应该在≤4 周期新辅助化疗有效或肿瘤稳定的患者中进行。合理的手术时机尚未明确的提出但可依据患者为中心的情况进行选择
·所有的腹膜表面应该是可视的,所有腹膜表面或转移灶潜在的粘附性可疑的部位应该被选择性切除或活检
·切除大网膜
·可疑或增大的淋巴结应该切除。在初次诊断时,应该考虑切除即使非当前可疑转移或增大的淋巴结
·间隔减瘤术的操作过程应该包括肠道切除和/或阑尾切除,剥除横膈膜或其他腹膜表面,脾切除,部分膀胱切除和/或输尿管膀胱吻合术,部分肝脏切除,部分胃切除,部分胆囊切除,和/或胰体尾切除术。
BRCA/HBOC 综合征患者降低卵巢癌风险的附件切除方案:
·行腹腔镜探查术
·探查上腹部、肠管表面、大网膜、阑尾和盆腔器官
·对任何有异常的腹膜进行活检
·抽取盆腔冲洗液进行细胞学检查(50 ml 生理盐水灌注后立即送检)
·行双附件切除术,切除卵巢悬韧带 2 cm,完整切除输卵管达宫角部,切除卵巢和输卵管周围所有的腹膜,特别是在输卵管和/或卵巢与盆壁之间粘连的腹膜
·使用仔细处理输卵管和卵巢,完整切除防止细胞剥落
·使用取物袋将输卵管和卵巢从盆腔取出
·卵巢和输卵管必须进行分段取材病理检查
·如发现有隐匿恶性疾病或确诊 STIC,转诊至妇科肿瘤专科医师
·单独进行输卵管切除术的预防性效果尚未证实。如果进行,则需要切除输卵管伞至输卵管间质部。除此之外,需对输卵管进行上述处理评估。对这项手术的担忧是女性仍有患卵巢癌的可能。对于绝境前患者,卵巢切除术可减低乳腺癌发病风险达 50%。见 《NCCN 基因/家族性高遗传风险评估指南:乳腺癌和卵巢癌》
手术原则 4
特殊情况
·保留生育功能手术:希望保留生育功能的极早期患者或者低风险恶性肿瘤(早期上皮性卵巢癌、低度恶性潜能肿瘤、生殖细胞肿瘤或恶性性索间质细胞瘤)可行保留生育功能手术,即行单侧附件切除术,保留子宫和对侧卵巢。但需进行全面的手术分期以排除更晚期疾病,明确的儿童/青春期早期生殖细胞肿瘤可以不切除淋巴结
·粘液性肿瘤:原发恶性粘液性卵巢并不常见。发现粘液性卵巢癌时必须对患者上下消化道进行全面评估以排除消化道转移癌。卵巢粘液性肿瘤患者必须切除阑尾
·低度恶性潜能肿瘤(LMP):淋巴结切除术可能提高分期,但并不影响总体生存率。大网膜切除和腹膜多点活检可使近 30%患者提高分期并可能影响预后
·二次减灭术适应症:初次化疗结束后复发间隔时间大于 6-12 个月;病灶孤立可以完整切除;无腹水。鼓励病人参加临床试验评估二次减瘤术是否能真正获益
辅助性姑息手术
对接受姑息治疗的晚期卵巢癌患者,如有可能需要行以下辅助性手术:
·腹腔穿刺术/留置腹膜透析导管
·胸腔穿刺术/胸膜融合术/胸腔镜下留置胸腔导管
·放置输尿管支架/肾造瘘术
·胃造瘘术/放置肠道支架/手术缓解肠梗阻
全身治疗原则 1
总则
·应该在诊疗的各个方面鼓励卵巢癌、输卵管癌或腹膜癌的患者加入临床试验
·开始任何治疗之前:
有生育能力的患者并希望保留生育能力术式的患者,应将其转至合适的生育科医生(见 《NCCN 青少年年轻成人肿瘤学指南》)
应讨论全身治疗的目标
·推荐化疗之前,要求患者而具备足够的脏器功能和体能状态
·化疗期间需对患者进行密切观察,任何并发症均需处理。适时地进行血液生化检查。根据患者的毒性反应情况以及治疗目标,适当的减少化疗药物剂量并调整方案。
·化疗完成后,需对患者在治疗期间及以后的缓解情况进行评估,并进行任何长期并发症的监测
·在有多种相当的化疗药物可选择时,NCCN 的一些成员机构会采用化疗敏感性/耐药性和/或其他生物标记物检验来决定将来的化疗方案;但该做法目前的证据水平尚不足以支持其取代标准化疗方案。(3 类)
对于新诊断的卵巢癌、输卵管癌或原发性腹膜癌的患者:
·如果符合化疗条件,需向患者告知现有的不同方案——即静脉化疗、腹腔和静脉联合化疗、或者临床试验——这样患者可决定那种方案最为合适(化疗方案的剂量和时间安排见 OV-B 3/3)
·采用 IV 和 IP 联合给药方案之前,患者需被告知与单独的 IV 化疗相比,联合给药方案的毒性增加(骨髓抑制、肾毒性、腹痛、神经疾病、胃肠道毒性、代谢毒性和肝脏毒性的增加)
·考虑采用顺铂 IP 和紫杉醇 IP/IV 方案的患者,基于 IP/IV 方案可能带来的毒性反应、在开始治疗前要求患者具有正常的肾功能,医学角度而言合适的体能状态,而没有化疗期间可能明显恶化的医疗问题(如已经存在的神经疾病)的既往证据
·每个周期的顺铂 IP 之前和之后,需给患者大量 IV 补液以防止肾脏毒性。每周期的化疗完成后,需密切监测患者的骨髓抑制、脱水、电解质丢失、器官毒性(如肝肾损害)和所有其他毒性反应情况。门诊化疗的患者在化疗后常需要 IV 补液以预防或治疗脱水
·所有毒性反应的数据。用药剂量和时间安排以及剂量调整请见原始参考文献。(见“ 讨论”)
全身治疗原则 2
对于复发卵巢癌、输卵管癌或原发性腹膜癌患者:
·所有毒性反应的数据、用药剂量和时间安排以及剂量调整请见原始参考文献(见“讨论”)
·患者需要被告知如下内容:
1)可参加的临床试验,包括各种治疗方案的风险和受益,这些风险和受益主要取决于患者既往接受的化疗方案的数量,以及
2)患者的体能状态、终末器官状态和已经存在的既往化疗所致的毒性反应。如果合适,应当考虑将姑息治疗作为一种可能的治疗选择。(见 《NCCN姑息治疗指南》)
·由于既往的铂类药物应用史,复发患者如使用任何骨髓毒性药物,骨髓抑制的发生概率较高。
·对于反复应用卡铂和/或顺铂的患者,发生危机生命的超敏反应(也成为过敏反应)的风险上升。因此,需向患者说明存在发生超敏反应的风险和超敏反应相关症状、体征。患者需要由懂得超敏反应处理的医务人员负责治疗。并且,治疗场所需要有过敏反应发生时可供使用的合适医疗器械。(见药物反应处理药物反应处理 OV-C)
·对于复发病例,临床医生在给患者实施任何化疗药物治疗之前,需对该药的代谢机制(即经肾脏、肝脏代谢)非常了解,并且确保患者是使用这一化疗药物的合适人选(如患者具有合适的肝肾功能)
·临床医生应熟悉毒性反应处理和适当的药物减量
·需要与患者以及照护者全面讨论任何一种治疗的用药计划、毒性反应及其可能的获益。患者宣教也应该包括与患者讨论用以减轻并发症严重程度及缩短持续时间的注意事项及措施。
对于老年(>65 岁)和/ 或有合并症患者
·老年患者以及有合并症的患者可能不耐受本 《NCCN 指南》中推荐的联合化疗方案。铂类药物单药使用可能适用于某些病人已经制定出预测化疗毒性的算法。见 《NCCN 年长成人肿瘤学指南》
《NCCN 卵巢癌指南》中使用的定义
·辅助治疗:癌症手术药物、照射或其他形式的补充治疗,目的在于手术细胞减灭术后降低疾病复发风险或根治残余病灶,无论肉眼还是镜下可见病灶
·新辅助治疗:癌症手术药物、照射或其他形式的补充治疗,目的在于在手术准备中减低肿瘤负荷
·复发治疗:初始治疗后存在临床、生化或影像学复发证据时用于治疗复发肿瘤、控制症状或延长寿命和/或生活质量的药物、照射或其他形式的治疗。
全身治疗原则 3
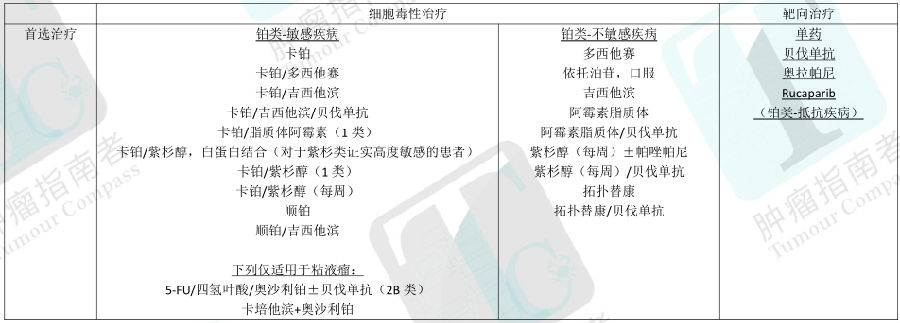
系统治疗主要方案a (卵巢癌/ 输卵管癌/ 原发性腹膜癌)
II-IV 期
·IP/IV 方案
紫杉醇 175 mg/m2 IV>3 小时或 24h b 第 1 天;顺铂 75-100 mg/m2 第 2 天在紫杉醇 IV 后;紫杉醇 60mg/m2 IP 第 8 天。每 3 周重复 1 次×6 周期(1 类)
·IV 方案
紫杉醇 175 mg/m2 IV>3 小时 序贯 卡铂 AUC 5-6 静脉滴注>1 小时.每 3 周重复 1 次×6 周期(1 类)
剂量密集 紫杉醇 80 mg/m2 静脉滴注>1 小时 第 1,8,15 天各一次 序贯 卡铂 AUC 5-6 静脉滴注>1 小时.每 3 周重复 1 次×6 周期(1 类)
紫杉醇 60 mg/m2 静脉滴注 1 小时 序贯 卡铂 AUC 2 静脉滴注>30min 每周 1 次共 18 周期1 类)
多西他赛 60-75 mg/m2 静脉滴注>1 小时 序贯 卡铂 AUC 5-6 静脉滴注>1 小时.每 3 周重复 1 次×6 周期(1 类)
卡铂 AUC 5+聚乙二醇脂质体阿霉素 30mg/m2 每 4 周重复 1 次×6 周期
ICON-7 和 GOG-218 推荐的包括贝伐单抗方案
紫杉醇 175 mg/m2 静脉滴注>3 小时 序贯 卡铂 AUC 5-6 静脉滴注>1 小时.
贝伐单抗 7.5 mg/kg 静脉滴注>30-90 分钟 第 1 天 .每 3 周重复 1 次×5-6 周期。贝伐单抗继续使用 12 个疗程(2B 类)
或
紫杉醇 175 mg/m2 IV>3 小时 序贯 卡铂 AUC 6 静脉滴注>1 小时.第 1 天,每 3 周重复 1 次×6 周期
第 2 疗程第 1 天开始使用贝伐单抗 15 mg/kg 静脉滴注>30-90 分钟,每三周一疗程总共用 22 疗程(2B 类)
新辅助化疗
·任何 IV 方案可用于在 IDS 之前的新辅助化疗
·贝伐单抗类方案在 IDS 之前的应用需要小心,其可能潜在干扰术后恢复
·在 IDS 和新辅助化疗后,任何上述方案可用于辅助治疗
·在 IDS 和新辅助化疗后,IP 类方案的应用其相关数据很少。还要一种 IP 方案:紫杉醇 135 mg/m2 IV>3 小时 卡铂 AUC 6 IP 第 1 天,紫杉醇 60mg/m2 IP
第 8 天
·最小化的 6 周期治疗是推荐的,包括至少 3 周的 IDS 后辅助化疗。
全身治疗原则 4
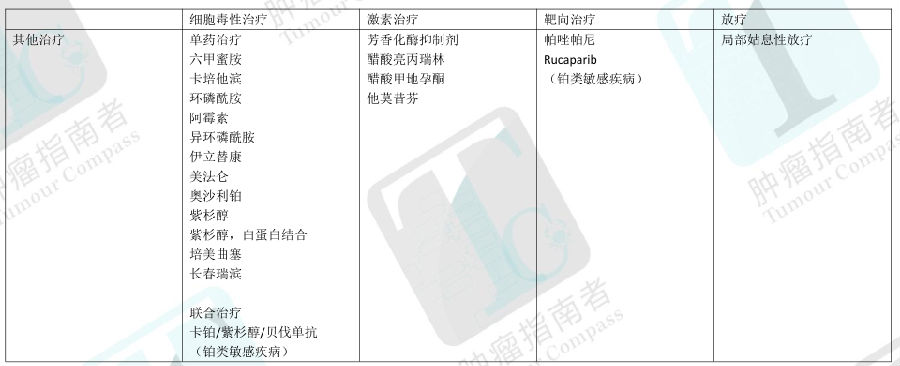
系统治疗主要方案a (少见组织类型卵巢癌)
癌肉瘤
IP/IV 方案(见上页)
卡铂/异环磷酰胺
顺铂/异环磷酰胺
紫杉醇/异环磷酰胺(2B 类)
透明细胞癌
IP/IV 方案(见上页)
粘液瘤
IP/IV 方案(见上页)
5-FU/四氢叶酸/奥沙利铂
卡培他滨/奥沙利铂
交界性和低级别(1 级)浆液/ 子宫内膜异位症癌
IP/IV 方案(见上页)
激素治疗(芳香化酶抑制剂,醋酸亮丙瑞林,他莫昔芬)(2B 类)
恶性生殖细胞瘤
·BEP
博来霉素 30 单位 每周
依托泊苷 100mg/m2 每天,第 1-5 天,顺铂 20mg/m2 每天,第 1-5 天
21 天重复 1 次,高危病人共 4 周期。低危病人共 3 周期
·依托泊苷/卡铂
对于某些已切除的无性细胞瘤 IB-III 期患者,最小化毒性是很重要的。可考虑 3 周期的依托泊苷/卡铂
卡铂 400mg/m2 第 1 天+依托泊苷 120mg/m2 第 1,2,3 天.每 4 周 1 次,共 3 周期
恶性性索间质瘤
·BEP(2B)类
·紫杉醇/卡铂(2B 类)
全身治疗原则 5
合理的复发治疗(卵巢癌/ 输卵管癌/ 原发性腹膜癌)
全身治疗原则 6
复发治疗(卵巢癌/ 输卵管癌/ 原发性腹膜癌)
全身治疗原则 7
复发治疗(恶性生殖细胞瘤/ 性索间质瘤)

全身治疗原则 8
参考文献

药物反应处理 1
概述
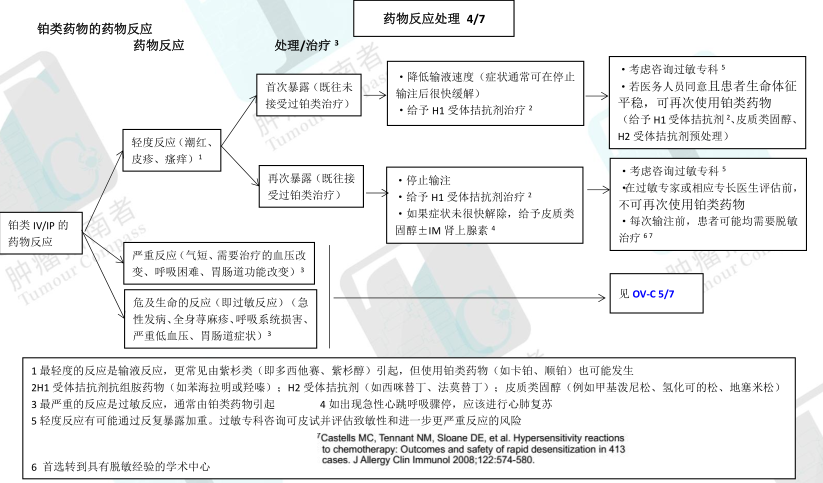
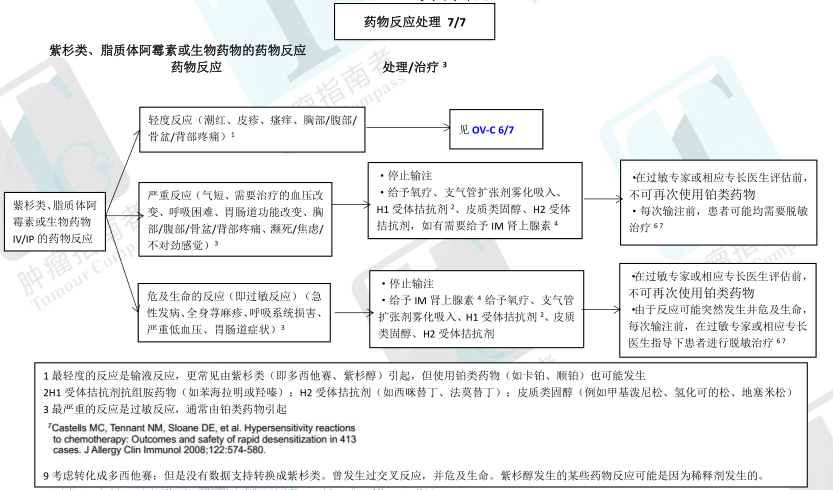
·事实上所有用于肿瘤治疗的药物在输注时都有引起药物不良反应的可能,可以分为输液反应或过敏反应。
输液反应的特点是通常情况下症状比较轻(例如潮热、皮疹)。
超敏反应(过敏反应)的特点是童话村哪个情况下症状更为严重(例如气短、全身荨麻疹/瘙痒、血压改变)
·大多数的药物不良反应只是轻度反应,但更为严重的反应也有可能发生
铂类和紫杉类药物都可能导致过敏性休克(由其他药物引起者少见),这是一种罕见的严重过敏反应,可致使心血管衰歇并威胁生命
药物反应可以发生在药物输注的过程中或输注完成之后(甚至可能发生在输注完成之后数天)
·妇科肿瘤治疗中,比较容易不良反应的药物包括卡铂、顺铂、多西他赛、脂质体阿霉素、奥沙利铂和紫杉醇
与紫杉类药物(即多西他赛、紫杉醇)和生物药物有关的不良反应倾向于输注有关,常归因于紫杉醇中的氢化蓖麻油,并倾向于发生在治疗前几个周期(可以在任何输注时看到,不管既往给药几次)
铂类药物(即卡铂、顺铂)相关的不良反应是真正的过敏反应,倾向于在再次使用致敏药物时发生,或者说在初始化疗完成时(即 6 周期化疗计划的第 6 个周期)较少发生。
·对可能发生的药物反应的准备
应向患者及其家属告知发生药物反应的可能性,以及不良反应的症状和体征。需要告知患者,即使离开了医疗单位,也要报告药物反应的任何症状和体征(例如迟发性皮疹)
患者每次输注药物时,临床医生和护理人员都应该对可能发生的药物反应有所准备。应该事先写好紧急干预措施的处理程序以防万一严重药物反应发生,治疗区需要有合适的医疗设备已被万一危及生命的敏名反应的发生。
化疗过程中或化疗结束后短期内,任何患者出现血压过低(收缩压<90mmhg)伴/不伴过敏反应的其他症状,都应使用(肌内注射 0.3ml 的1mg/ml 溶液/Epipen)肾上腺素。如出现急性心跳呼吸骤停,应采用标准的心肺复苏程序。
·脱敏是使患者对某种致敏原的反应的可能降低的一种处理方式。可考虑作为发生过过敏反应患者的一种处理方式。
·如果患者曾出现过非常严重的危及生命的反应,凡怀疑与反应发生有关的药物均不应该被再次使用,除非在有脱敏经验的变态反应专科医生或专家的指导下可考虑再次使用该药。
药物反应处理 2
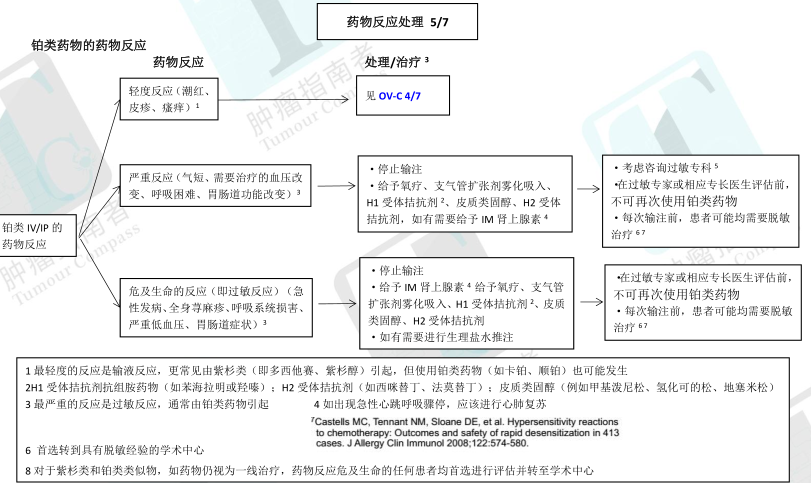
输液反应
·症状包括:潮热、皮疹、发热、胸闷、轻度血压改变、背痛以及寒战。
·通常可以通过减慢给药速率、停药后迅速干预等措施治疗以上症状。但是,对卡铂、顺铂或奥沙利铂有轻度反应史的患者,即使铂类药物缓慢注射,仍可能发生过敏反应,需要咨询过敏专科医生。
·更常见于应用紫杉醇者(见于 27%的患者);然而,接受脂质体阿霉素治疗者也可能出现轻度反应。
·如果以前应用紫杉类时曾出现过输液反应:
对于轻度输液反应(例如面色潮红、皮疹、寒战),如果具备下述条件患者可以考虑再次应用紫杉类
1) 患者、医生以及医护人员均认为再次应用该药物再次使用可行
2) 已向患者做了适当说明
3) 在临床治疗区域内备有可用的急救设施
通常情况下,紫杉类的再次输注可以比前次用药时慢的多得速率开始,并根据治疗主管医师的判断,在可耐受情况下缓慢增加滴速。注意:缓慢输注不同于脱敏治疗。
许多医疗机构的护理制度规定了如何对曾发生过输液反应的患者再次给药。
过敏反应
·症状包括:皮疹、水肿、气短(支气管痉挛)、晕厥或先兆晕厥、胸痛、心动过速、麻疹/瘙痒、血压改变、恶心、呕吐、寒战以及胃肠道功能改变,偶有濒死感。瘙痒、血压改变、恶心、呕吐、寒战以及胃肠道功能改变,偶有濒死感。
·停止输液和/或干预治疗之后,症状仍有可能持续存在
·更多见于铂类药物,例如卡铂(见于 16%的患者),顺铂和奥沙利铂。铂类药物可发生轻度反应
·容易出现过敏反应的高危患者包括以下几类:
初次和后续化疗中经过多周期化疗,停药一段时间后再次使用该药
与口服和腹腔给药相比,静脉给药更容易发生过敏
对其他药物过敏
先前有药物反应的患者
·如患者有过敏反应史:
有铂类过敏史(如卡铂超敏反应)的患者,需考虑过敏症专科医生(或有资质的内科或妇产科肿瘤医师)会诊,并进行皮肤测试
对卡铂、顺铂或奥沙利铂有轻度反应史的患者,即使铂类药物缓慢输注,仍可能出现更严重的反应
对于非常严重的危及生命的反应(如过敏性休克),可能与反应相关的药物均不应该被再次使用,除非在有脱敏经验的变态反应专科医生或专家指导下方可继续用药
对于更严重的反应,如引起血压变化、呼吸困难、心动过速、广泛的风疹和缺氧的反应,再次用药前治疗主管医师需要咨询过敏专科医生或有脱敏专长的医生。
如患者的情况适合再次给药,即使症状消失,也需要继续化疗前脱敏治疗。如果患者有既往过敏史,在每次用药时均需脱敏治疗
药物反应处理 3
参考文献


 妇产科在线APP下载
妇产科在线APP下载












