ERAS是一种多模式、多学科参与的围手术期综合管理方法,涉及外科医生、麻醉师及ERAS协调员组成的围手术期管理团队,管理方案有明确的循证依据。 ERAS协会是促进、开发和实施ERAS计划的国际非营利性专业协会,负责指南的更新,例如:从隔夜禁食至术前2小时禁饮,微创手术代替开腹大切口,液体补充追求平衡而不是大量静脉输液,不放引流或早期拔管,尽早下床活动,手术当天进食碳水化合物饮料和食物等等。ERAS方案使住院时间缩短30%至50%,减少了并发症,节约了费用,目前已在20多个国家推广应用,ERAS小组成员需进行培训,规范实施流程,这对于改善患者结局非常重要。起初,ERAS主要应用于结直肠手术,但已推广至所有外科专业。总之,ERAS方案是围手术期管理的重大改进,可改善临床结局,节约医疗成本,是以价值为基础应用于手术的典范。
2001年由欧洲的外科医生率先成立了ERAS研究小组,提出手术快速通道这一名词,强调手术的最终目标是康复的质量,而不是速度,ERAS小组由多学科团队组成,采用多模式解决延迟康复及并发症等临床难题,以循证为基础,是加强互动和持续改进的管理方案。本综述描述了ERAS的产生、发展、实施及渗透到几乎所有外科学科的过程,主要研究成果以及持续改进策略。
1994年有人提出“快速通道”这一概念[1],应用系列围手术管理策略来改善冠状动脉旁路手术的结局,通过该方法患者在ICU病房停留时间减少了20%。一年后Bardram[2]报道了8例接受乙状结肠切除术的患者术后2天出院,恢复时间大幅缩短;随后Kehletand和Mogensen[3]报道了更多乙状结肠切除术患者接受这种多模式快速康复方法;Kehlet提出使用硬膜外麻醉来控制疼痛,促进早期活动,减少术后肠梗阻;其他研究从内分泌和代谢的角度[4]阐述ERAS的作用,如氨基酸对围手术期康复的影响,术后炎症和蛋白质代谢,术前使用碳水化合物饮料避免空腹对代谢的影响,研究目的主要是通过改善代谢来促进恢复和减少并发症,而不仅限于缩短住院时间。
2001年在伦敦成立了ERAS组织,在临床研究的基础上制定了一系列优化结局的协议,该组织还公布了不同外科手术和不同群体的研究数据,强调了围手术期管理的重要性。ERAS组织通过测试方案、专题讨论会和参与国家卫生行政部门管理(如英国的促进恢复伙伴关系计划)共同发展ERAS,其目的不仅是通过研究和教育来稳步推进,而且在于研发围手术管理的最佳模式。虽然ERAS理念已得到广泛认可,但对卫生保健系统的影响依然较弱。
ERAS的理论基础
手术患者管理的难点在于其活动空间大:门诊,术前准备区,手术室,术后恢复区和病房,每个部门有不同侧重点,而具体环节会影响患者的总体康复,例如:外科通常口服药物行肠道准备,麻醉师就可能会面对脱水患者进行诱导麻醉,手术室相关人员很少参与整体治疗过程,其它人员均没有参与整体治疗计划等。ERAS方案有24个核心要素,循着治疗的不同环节,由相关专业人员具体负责,这是由外科医生为主体,采用综合意见进行诊疗的最好范例。
多学科专业人员为改善临床结局达成的共识至关重要,如患者离院标准:饮食能够满足日常需要,肠道功能恢复,口服药物镇痛,能够自我护理,没有需要住院治疗的并发症。
多元化管理
围手术期管理必须为多模式,单独一项不能改善手术结局,ERAS各要素均由各部门专业人员完成,包括:护士,营养师和理疗师,麻醉医生和外科医生等。
ERAS团队
ERAS的核心是外科医生,其次是麻醉师,管理者通常是一名护士,负责资源调配和项目变更管理,ERAS协调员(在欧洲通常为护士,在美国是医师助理)充当ERAS团队“引擎”角色,负责具体实施,包括撰写分发备忘录和流程,撰写管理报告和反馈,安排新成员培训等,其他学科包括营养学,心理学和理疗师的参与对ERAS的持续发展也发挥重要作用。
流程
ERAS计划的实施和改进离不开团队的良好协作,运作初期,团队成员每周都要参加协调会,汇报执行情况,提出改进措施,而完善之后会议的频率可减少到每两周一次,团队成员必须参加。
循证指南
ERAS组织陆续出版了关于结肠切除术[5]和结直肠手术[6]围手术期管理的共识,2010年ERAS协会成立后相继出版了一系列指南,公开了相关专业研究结论,这是协议不断更新的基础,同时也检验了指南的效力,例如:在超过900例患者的单中心研究报告中,结直肠手术ERAS指南良好的依从性使患者住院时间明显缩短,并发症减少,再入院率下降[7];一项7个国家13家研究机构超过2300名患者关于ERAS交互式审核系统的后续研究也证实了上述结论[8]。
审核
由于管理过程比较复杂,需要对ERAS执行过程和研究结果进行整体评估。根据指南,ERAS协会制定了ERAS交互式审核系统,目前在法国,德国,挪威,葡萄牙,西班牙,荷兰,英国,瑞典,加拿大,美国,墨西哥,巴西,哥伦比亚,阿根廷,新加坡,菲律宾,新西兰,以色列,乌拉圭,智利和南非正在应用。
卫生保健专业人员,特别是外科医生往往认为他们的处理和结局比实际会更好。在ERAS方案执行的几年里,我们了解到外科医生普遍认为接受结直肠手术的患者住院时间不需要超过3~4天,然而,即使在最严格遵守ERAS协议的国家中,无论公立或私立医院数据显示平均住院时间为7~8天,而在许多国家住院时间更长或得不到具体数据(瑞典结肠直肠癌管理组织;苏格兰国家卫生管理;2015年国际肠癌研究报告;2016年瑞士卫生组织报告)。尽管有些团队认为他们在遵守ERAS协议,实际上仅部分执行了ERAS协议,完成协议中70%~80%或更多的要素对改善结局非常关键[9]。
ERAS的实施
近年来人们对ERAS的兴趣大大增加,但在教育和培训方面欠缺,新的措施实施困难,推广应用进展缓慢。临床实践的改变需要经过15年才能评价效果[10],每年大约有3.1亿例次手术[11],ERAS方案可将并发症减少10%-20%以上[12],所以应大力支持这一新的管理策略.ERAS协会与荷兰和瑞典管理专家合作,推广ERAS指南,在荷兰30多家结直肠手术中心采用ERAS方案,持续10个月,平均住院时间由9-10天减少至6天[13],而10个依从性好的治疗中心后续随访却发现大部分住院时间再次延长[14],原因在于缺乏系统培训和交叉审核系统,导致ERAS实施陷入困境。ERAS成功实施的因素不仅包括意愿,还包括组建多学科团队,加强沟通和协作,医院管理的支持,程序和治疗过程的标准化,以及审核制度的实施等[15,16],另外良好的管理和执行也是不可或缺的[9]。而部门之间设置障碍,员工没有时间观念,部门间缺乏沟通、协作和协调等均不利于ERAS的开展[15]。
ERAS协会的重要目标是建立全球医院统一使用的网络工具,便于搜集数据用于临床研究。ERAS协会在几个国家有活动中心,负责ERAS流程的培训,建立完善的工作平台,使用集中式互联网审核系统,便于ERAS路径时时更新。根据新的证据不断更新指南也很重要,对于结直肠手术,ERAS协会10年内修订指南3次,第4次修订正在进行中。
ERAS的要素
结肠切除术ERAS操作指南详见图表1,ERAS方案包括以下要点:减少不适,改善应激反应,维护体内代谢平衡,避免分解代谢造成的蛋白质损失、肌肉张力和细胞功能障碍,减少胰岛素抵抗可改善组织损伤期间细胞功能的下降[17]。下列要素有助于达到上述目的:营养不良的患者术前给予营养支持,补充碳水化合物,降低术后胰岛素抵抗,硬膜外麻醉或镇痛可减少应激反应,抗炎药物可降低炎症反应,术后早期进食确保能量摄入,优化疼痛控制可缓解应激和胰岛素抵抗。
Table1. 结肠切除术ERAS操作指南
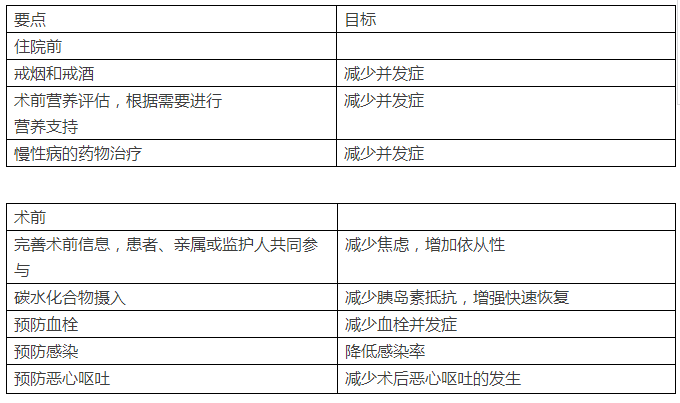
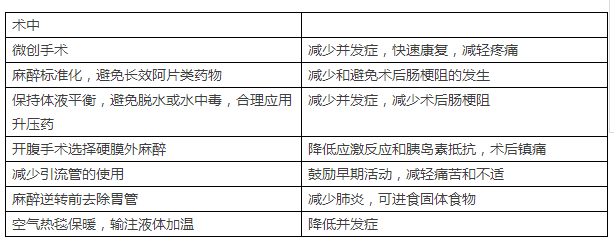
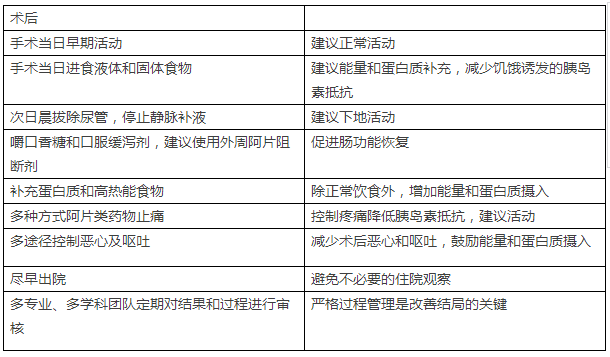
ERAS方案旨在尽量减少体液流失,体液丢失可导致低灌注和器官功能受损,术后静脉补液盐及补液超负荷是肠梗阻及其并发症发生的主要原因[18,19]。维持血压、心输出量、氧气和营养物质对于保持细胞功能非常重要,特别是当组织损伤需要修复时。一旦发现患者脱水,可选择血管加压剂来维持动脉压,推荐静脉补液30ml / kg 静滴,体重增加控制在2kg以内,一般术后24 h停止。ERAS方案是手术当天即可饮水,饮食,运动和睡眠,避免了传统的护理内容,如:常规使用鼻胃管,尿管,腹腔引流管等。
ERAS方案的结局
住院时间
许多手术相关专业出版了各自的ERAS方案,早期的研究表明乙状结肠切除术后仅需要住院2天[2,3],这常常遭到质疑,有些人甚至认为患者是特意挑选的,而现在使用ERAS方案在应用腹腔镜治疗病情复杂的患者中,不同群组得出一致的结论[20]。
并发症
ERAS相关荟萃分析表明:接受结直肠手术的患者采用ERAS方案可使并发症发生率降低一半[21],900例结直肠癌患者的研究数据[7]证实了了ERAS方案的有效性,强调了执行的重要意义,ERAS执行的越好,并发症、住院时间以及再入院的结局越好,良好的依从性不仅使总体并发症减少,并降低了严重并发症带来的再住院或入住重症监护病房的比例,降低了死亡率,对于合适的结肠直肠癌患者应用ERAS方案进行腹腔镜下手术可在术后24h出院,平均住院时间为2.7d[22]。
结直肠手术是ERAS发展的基础,在文献中占主导地位,而在其他外科领域,包括肝切除[23]、胰腺、胃和食管手术[24,25]、胸外科[26]、泌尿外科[27]、妇科[28]、矫形外科[29]和急症手术[30]等,ERAS的实施也明显改善了治疗结局。
ERAS对财政的影响
尽管大多数研究证明应用ERAS方案结局良好,但ERAS方案的推广应用仍面临很大挑战。在英国,国家卫生服务局根据专家及研究者推荐的方案和建议开展ERAS,开展范围不仅包括结直肠手术,还包括膀胱切除术、妇科手术以及髋关节和膝关节置换术,部分通过支付红利激励ERAS方案的实施,但大多数ERAS的开展是按程序进行,总体来讲ERAS方案缺乏资金支持,总体收益难以评价。
应用ERAS方案促进快速康复的长期获益目前还不清楚,有关结局的长期观察数据刚刚出现。一项观察性研究报道了4500例患者接受髋关节和膝关节置换,发现引入ERAS后患者2年死亡率明显降低[31];超过900例结直肠癌患者的研究报告显示ERAS术前和术中协议执行70%以上者较不足70%者死亡率下降了42%[7],对年龄,性别,体重指数,ASA评分,手术过程和病理结果进行调整后,数据显示两者并非因果关系,直接或间接地受到其他因素的影响,如:依从性好的研究组并发症少,可能造成评价偏倚,较大系列的研究发现围手术期并发症和长期不良结局明显相关[32],在癌症治疗中手术并发症可延迟术后化疗开始的时间,影响患者长期生存,而且并发症也增加了治疗成本[33]。ERAS方案可有助于改善治疗结局和节省成本。
ERAS的未来
由于ERAS原则适用于所有外科专业,需要对现行流程加以改进,重视各专业的实用性。ERAS协会继续与欧盟,亚洲和美国等国家协作,与专业团体进行合作,如与美国胃肠道和内镜外科医师协会共同撰写“快速康复手册”,并与ERAS USA密切协作。ERAS协会的目标是补充这些国家团体活动的计划,协调世界各地的活动,支持并举办各种专业会议和学术活动。ERAS协会自2012年以来多次举办年度世界大会,积极开展ERAS互动审核系统,并公开大量研究数据,为前瞻性和回顾性研究提供基础,通过回顾性分析一步性转变和下游效应研究新的干预措施,而不是依赖昂贵的随机临床试验。
结论
ERAS方案是外科手术管理措施如何去传播和实施的范例,是应用新的方法进行团队合作,持续评估,并利用研究数据持续改进。ERAS可加速康复,使患者达到短期和长期获益,提高质量,节省资金。现阶段由于技术昂贵、患者预期增加,老龄人口增加,有限的社会资金难以支撑日益增长的医疗保健需求,政府面临巨大财政压力。在美国,2010年“患者保护和负担得起的照料法”对人口覆盖广泛的卫生保健系统提出挑战,逐步实现付费模式的转变。ERAS系统可改善管理质量,降低成本,可能成为解决卫生保健难题的关键措施。
Ljungqvist O, Scott M, Fearon KC. Enhanced Recovery After Surgery:A Review. JAMA Surg. 2017 ;152(3):292-298.
 妇产科在线APP下载
妇产科在线APP下载












