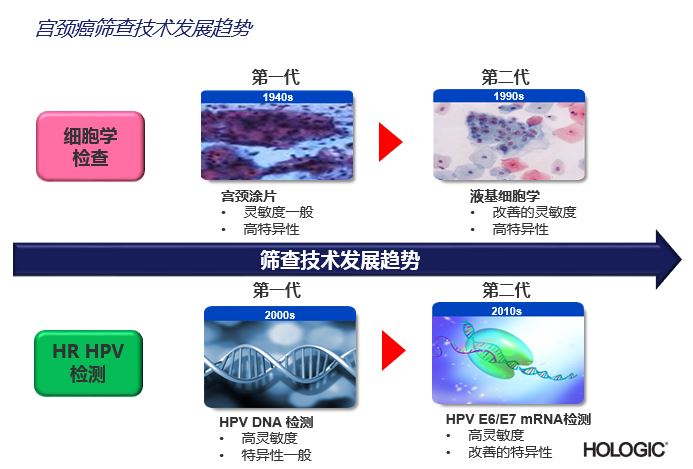
目前,美国FDA相继共批准了4个宫颈癌相关高危型HPV检测,依次分别是基于杂交捕获技术的Hybrid Capture 2,基于酶切信号放大技术的Cervista HPV,基于实时荧光PCR技术的Cobas HPV,和基于转录介导等温扩增技术的Aptima HPV。前三种HPV检测,虽然采用不同的技术原理,但都是检测HPV DNA的,属于第一代的高危型HPV病毒检测方法,而最新被FDA批准的Aptima HPV是唯一针对高危型HPV E6、E7 mRNA 的检测,属于新一代的检测。
HPV DNA -- 第一代高危型HPV病毒检测 方法的局限性
80% 以上的妇女一生中都会感染HPV病毒,而90%以上的感染是一过性感染,在8-24个月内,被自身的免疫系统清除,只有不到10%会发展为持续性感染。第一代的HPV DNA检测,虽然据有较高的临床敏感性,实现了对高级别癌前病变(CIN2+)的检出,但是,其特异性较低,阳性结果中绝大部分是一过性感染导致的假阳性结果(无组织学高级别病变),这主要是由于 HPV DNA是结构基因,一旦发生感染,就能检测到。而这些“假阳性”结果,会给“患者”带来不必要的心理压力,由此带来后续不必要的创伤性检测(阴道镜和组织活检),对患者身体造成伤害,浪费有限的社会医疗资源,并引发一系列家庭和医患关系等社会问题。
检测HPV E6、E7 mRNA 的新一代检测方法的技术优势
E6、E7基因是高危型HPV 病毒的两个致癌基因,其通过转录mRNA实现癌蛋白的表达,从而改变细胞正常代谢,导致细胞发生病变直至癌变。在病毒感染的早期,病毒基因在细胞内为游离状态,此时E6、E7基因处于静默期,不表达或低表达mRNA,一过性HPV感染大多处于这个阶段。当HPV病毒发生持续感染后,病毒基因和人类基因发生整合,E6、E7基因被激活,利用宿主细胞大量转录mRNA、从而导致大量癌蛋白的表达,细胞发生高级别病变的风险大大增加。
简而言之:
-- 高危型HPV病毒DNA存在,不一定会导致细胞发生癌变。
-- 只有当病毒持续性大量转录E6、E7mRNA,从而大量表达E6、E7癌蛋白,才会导致细胞发生癌变。
所以检测高危型HPV病毒的E6、E7 mRNA相比检测HPV DNA,可以更加精准的筛查“病变”,有效降低对一过性感染的检出率。
Aptima HPV,在近20项约5万例全球临床研究显示:与第一代的HPV DNA相比,具有同样的临床敏感性、阴性预测值, 同时显著提高了检测的特异性。可减少15-40%的假阳性(一过性病毒感染),从而显著减少感染者不必要的心理压力,减少不必要的阴道镜组织学诊断。
高危型HPV检测从DNA进入了E6、E7mRNA的时代,从而为实现宫颈癌的精准筛查,更近了一步。
 妇产科在线APP下载
妇产科在线APP下载










 京公网安备 11010202008857号
京公网安备 11010202008857号